फुफ्फुसीय परिसंचरण (आईसीसी), वायुकोशीय और अंतरालीय फुफ्फुसीय एडिमा में शिरापरक भीड़ आमतौर पर कार्डियोजेनिक विकारों के कारण होती है। मायोकार्डियल डिसफंक्शन का कारण अतालता, कोरोनरी हृदय रोग, दिल का दौरा, साथ ही मायोकार्डिटिस और कार्डियोमायोपैथी में इसकी सिकुड़न में कमी हो सकती है। मायोकार्डियम की शिथिलता हृदय कक्षों के अतिभारित होने या संक्रामक अन्तर्हृद्शोथ, दोष आदि के साथ वाल्वों के क्षतिग्रस्त होने के कारण रक्त प्रवाह में रुकावट के कारण भी हो सकती है।
मायोकार्डियल डिसफंक्शन की स्थिति में, फुफ्फुसीय परिसंचरण में रक्त का प्रवाह गड़बड़ा जाता है, जो फेफड़ों से रक्त के बहिर्वाह को जटिल बनाता है, फुफ्फुसीय शिराएं रक्त के साथ बह जाती हैं, जिसके परिणामस्वरूप फुफ्फुसीय परिसंचरण के केशिका बिस्तर में हाइड्रोस्टेटिक दबाव बढ़ जाता है। . ट्रांसुडेट(सूजन द्रव) केशिकाओं से सबसे पहले प्रवेश करती है संयोजी स्ट्रोमा(अंतरालीय ऊतक) फेफड़ों के, और फिर वायुकोशीय स्थान में।
फुफ्फुसीय संचार विकारों को निम्नलिखित प्रकारों में विभाजित किया गया है:
- फुफ्फुसीय परिसंचरण में शिरापरक जमाव (जिसे भी कहा जाता है) "शिरापरक" फुफ्फुसीय उच्च रक्तचाप)
- फुफ्फुसीय उच्च रक्तचाप (या "धमनी" फुफ्फुसीय उच्च रक्तचाप)
हृदय की शिथिलता की प्रारंभिक अभिव्यक्ति, जिसमें फुफ्फुसीय शिराएं रक्त से भर जाती हैं। ICC में शिरापरक ठहराव के एक्स-रे संकेतों को संवहनी घटक में वृद्धि के रूप में फुफ्फुसीय पैटर्न में फैलने वाले द्विपक्षीय परिवर्तनों की विशेषता है। इस मामले में, रेंटजेनोग्राम पर, यह नोट किया गया है फेफड़ों के ऊपरी लोब के पक्ष में रक्त प्रवाह का पुनर्वितरण... ध्यान दें कि सामान्य अवस्था में, फेफड़ों के ऊपरी लोब के जहाजों का व्यास निचले लोब के जहाजों से छोटा होता है, यानी फेफड़ों के बेसल हिस्सों के माध्यम से रक्त की एक बड़ी मात्रा बहती है (यह इसके कारण है गुरुत्वाकर्षण बल की क्रिया)। फेफड़ों के जहाजों के व्यास का ऐसा अनुपात (ऊपरी वर्गों में निचले वाले की तुलना में कम है) खड़े होने की स्थिति में लिए गए एक्स-रे के लिए विशिष्ट है; यदि रेडियोग्राफ लापरवाह स्थिति में किया जाता है, तो फेफड़े के निचले और ऊपरी लोब के जहाजों का व्यास लगभग समान होता है।
आईसीसी में शिरापरक ठहराव के साथ, रक्त प्रवाह को इस तरह से पुनर्वितरित किया जाता है कि ऊपरी और निचले लोब के जहाजों का कैलिबर पहले समान हो जाता है, फिर ऊपरी लोब का व्यास बढ़ जाता है - यह जहाजों के व्यास से बड़ा हो जाता है। निचले लोब (चित्र 1 देखें)।

चित्रा 1. फुफ्फुसीय परिसंचरण (आईसीसी) में शिरापरक भीड़। ए बी- एक्स-रे चित्र ए (दाहिने फेफड़े का मूल क्षेत्र) का एक बढ़ा हुआ टुकड़ा। फुफ्फुसीय पैटर्न के संवहनी घटक में वृद्धि होती है, फेफड़ों के ऊपरी लोब के पक्ष में रक्त प्रवाह का पुनर्वितरण होता है (ऊपरी लोब में जहाजों का व्यास निचले वाले की तुलना में अधिक होता है)। दिल की परछाई का विस्तार भी तय है
बेसल क्षेत्रों में फेफड़ों के ऊपरी लोब में, ऊपरी फुफ्फुसीय शिराओं की वृद्धि और शाखाएं होती हैं - हिरण सींग का लक्षण... जैसे-जैसे पैथोलॉजी आगे बढ़ती है, फुफ्फुसीय क्षेत्रों के निचले हिस्सों में फैली हुई नसों को भी निर्धारित किया जाता है (इस मामले में, क्षैतिज या तिरछी (विकर्ण) पाठ्यक्रम के साथ फुफ्फुसीय नसों की छाया अधिक दिखाई देती है)। ध्यान दें कि फुफ्फुसीय क्षेत्रों के निचले हिस्सों में नसों में धमनियों की तुलना में अधिक क्षैतिज पाठ्यक्रम होता है। ऑर्थोप्रोजेक्शन में पाए जाने वाले शिरापरक वाहिकाओं की बड़ी संख्या के कारण जड़ों की संरचना में कमी होती है।
फुफ्फुसीय शोथ
फुफ्फुसीय शोथ -कार्डियक पैथोलॉजी या तीव्र स्थितियों (गंभीर अतालता, रोधगलन) के विघटन से उत्पन्न होने वाली मायोकार्डियल डिसफंक्शन की अधिक गंभीर अभिव्यक्ति।
फुफ्फुसीय एडिमा के विकास को दो मुख्य चरणों में विभाजित किया गया है:
- इंटरलोबार फुस्फुस का आवरण और फेफड़ों के बीचवाला ऊतक (इंटरलॉबुलर और इंटरलेवोलर सेप्टा, पेरिब्रोन्कोवास्कुलर स्पेस) में एडेमेटस तरल पदार्थ के संचय के कारण होता है।
- पैथोलॉजी की प्रगति के साथ विकसित होता है, जब एडेमेटस द्रव एल्वियोली भरता है
फुफ्फुसीय एडिमा की नैदानिक अभिव्यक्तियाँ सांस की गंभीर कमी, खांसी, घुटन की विशेषता हैं; सांस लेने की प्रक्रिया में सहायक मांसपेशियां शामिल होती हैं; गुदाभ्रंश के दौरान, फेफड़ों में सूखी लकीरें सुनाई देती हैं, और वायुकोशीय शोफ के विकास के मामले में, नम धार सुनाई देती है।
रोएंटजेनोग्राम पर, यह फुफ्फुसीय परिसंचरण में शिरापरक ठहराव के ऊपर वर्णित संकेतों के साथ-साथ निम्नलिखित लक्षणों की उपस्थिति की विशेषता है:
- जो इंटरलॉबुलर सेप्टा (चित्रा 2) के मोटा होने और एडिमा के परिणामस्वरूप होता है, कभी-कभी टाइप ए की केर्ली लाइनों को निर्धारित किया जा सकता है (चित्र 4)
- रक्त वाहिकाओं और ब्रांकाई की फजी आकृति, ब्रोंची की दीवारों का मोटा होनापेरिब्रोन्कोवास्कुलर संयोजी ऊतक के शोफ के कारण (वाहिकाओं और ब्रांकाई के आसपास क्लच बनते हैं)
- जालीदार छाया(एकाधिक, अस्पष्ट), इंटरलॉबुलर सेप्टा (चित्रा 3) के एडीमा के कारण पैटर्न के विरूपण के कारण (ये परिवर्तन प्रकार सी की कर्ली लाइनों के समान हैं
- जड़ संरचना में कमी(फेफड़े की जड़ की आकृति अस्पष्ट हो जाती है; फेफड़े की जड़ के अलग-अलग तत्व - ब्रोन्कस और फुफ्फुसीय धमनी - खराब रूप से प्रतिष्ठित होते हैं)
- फेफड़ों की जड़ों का विस्तार,संयोजी ऊतक की सूजन के कारण
- फुफ्फुसीय क्षेत्रों की पारदर्शिता में सामान्य कम-तीव्रता में कमीइंटरवेल्वलर सेप्टा की सूजन के कारण। यह एक्स-रे चित्र ग्राउंड ग्लास घुसपैठ जैसा दिखता है (चित्र 5)
- इंटरलोबार फुस्फुस का आवरण का मोटा होना(चित्र 4) ज्यादातर मामलों में दोनों पक्षों को परिभाषित किया गया है; पार्श्व एक्स-रे पर, आप दोनों फेफड़ों के एक मोटा तिरछा इंटरलोबार फुस्फुस का आवरण देख सकते हैं
- उच्च एपर्चर गुंबदअवशिष्ट फेफड़ों की मात्रा में कमी के कारण
- डायाफ्राम और हृदय की धुंधली आकृति

चित्रा 2. घुंघराले बी लाइनें: प्रत्यक्ष प्रक्षेपण में सही फुफ्फुसीय क्षेत्र के रेडियोग्राफ़ का टुकड़ा। टाइप बी (तीर देखें) की घुंघराले रेखाएं एक विशिष्ट स्थान पर परिभाषित की जाती हैं - कॉस्टल-फ्रेनिक साइनस के ऊपर

चित्रा 3. इंटरस्टिशियल पल्मोनरी एडिमा : वाहिकाओं की आकृति अस्पष्ट है, फेफड़े की जड़ों की संरचना खराब परिभाषित है। दोनों तरफ, कई फजी जालीदार (जालीदार) छाया (इंटरलोबुलर सेप्टा के शोफ के कारण) के गठन के कारण फुफ्फुसीय पैटर्न के अंतरालीय घटक में वृद्धि होती है। चित्र फुफ्फुसीय परिसंचरण में शिरापरक ठहराव के लक्षण भी दिखाता है - फेफड़ों में संवहनी पैटर्न में वृद्धि, ऊपरी लोब के पक्ष में रक्त प्रवाह का पुनर्वितरण, निचले लोब में जहाजों का व्यास ऊपरी वाले की तुलना में छोटा होता है (तीर देखें) )
दिल की विफलता में, एकतरफा या द्विपक्षीय फुफ्फुस बहाव हो सकता है (चित्र 4)।

चित्रा 4. बीचवाला फुफ्फुसीय एडिमा। ए - ललाट प्रक्षेपण में एक्स-रे: रक्त वाहिकाओं की फजी आकृति, फेफड़ों की जड़ों की संरचना का विस्तार और नुकसान निर्धारित किया जाता है, बेसल क्षेत्रों में, टाइप ए की घुंघराले रेखाएं निर्धारित की जाती हैं (तीर देखें)। बी- दाएं पार्श्व प्रक्षेपण में एक्स-रे: इंटरलोबार फुस्फुस का आवरण (तीर देखें) का मोटा होना है। फुफ्फुस गुहाओं में दोनों तरफ, सामग्री निर्धारित की जाती है (मुख्य रूप से दाईं ओर); दाईं ओर, ऐसी तस्वीर की पृष्ठभूमि के खिलाफ, फेफड़े के निचले लोब में घुसपैठ को बाहर करना मुश्किल है। सी, डी- 7 दिनों की चिकित्सा के बाद उसी रोगी का एक्स-रे, ललाट और पार्श्व अनुमानों में किया जाता है: चित्र एक स्पष्ट सकारात्मक गतिशीलता दिखाते हैं
ध्यान दें कि घरेलू अभ्यास में, "इंटरस्टिशियल एडिमा" शब्द का उपयोग अक्सर नहीं किया जाता है - एक नियम के रूप में, इंटरस्टिशियल पल्मोनरी एडिमा की अभिव्यक्ति शब्द का उपयोग किया जाता है "फुफ्फुसीय परिसंचरण में स्पष्ट शिरापरक भीड़"या "फुफ्फुसीय सूजन का खतरा", इस प्रकार फुफ्फुसीय एडिमा द्वारा केवल वायुकोशीय शोफ का अर्थ है।
यह एल्वियोली में ट्रांसयूडेट (एडेमेटस फ्लुइड) भरने के कारण होता है। वायुकोशीय फुफ्फुसीय एडिमा की एक्स-रे तस्वीर अस्पष्ट आकृति के साथ अस्पष्टता की उपस्थिति की विशेषता है, जिसका आकार फोकल से लेकर फेफड़े के एक महत्वपूर्ण हिस्से तक भिन्न हो सकता है। ध्यान दें कि इस तरह की अस्पष्टता का स्थानीयकरण फेफड़ों के लोब और खंडों के अनुरूप नहीं है। ट्रांसयूडेट इंटरवेल्वलर सेप्टा पर काबू पाकर फेफड़े के ऊतकों के माध्यम से आगे बढ़ने में सक्षम है। एडिमाटस द्रव का स्थान अक्सर गुरुत्वाकर्षण बल द्वारा निर्धारित किया जाता है और रोगी के शरीर की स्थिति के आधार पर भिन्न हो सकता है। एक नियम के रूप में, वायुकोशीय फुफ्फुसीय एडिमा के साथ, रेंटजेनोग्राम पर काला पड़ना दोनों तरफ एस 2, 6, 9, 10 में नोट किया जाता है; प्रत्यक्ष प्रक्षेपण में ली गई तस्वीर में, यह व्यवस्था फुफ्फुसीय क्षेत्रों के सुप्राफ्रेनिक और हिलर क्षेत्रों से मेल खाती है। वायुकोशीय फुफ्फुसीय एडिमा की एक विशिष्ट एक्स-रे तस्वीर - "तितली के पंख"(दोनों तरफ जड़ों की छाया फेफड़ों में ब्लैकआउट के साथ विलीन हो जाती है; चित्र 6 देखें)।

चित्रा 6. वायुकोशीय फुफ्फुसीय एडिमा: एक्स-रे चित्र "तितली पंख"
फुफ्फुसीय एडिमा के विभेदक निदान को करते समय, इस तथ्य को ध्यान में रखना आवश्यक है कि फेफड़े में परिवर्तन, एक नियम के रूप में, दोनों तरफ होते हैं, और विकृति विज्ञान के विकास की तीव्र गतिशीलता भी होती है (कई घंटों के भीतर) ), बशर्ते कि उचित उपचार किया जाए (चित्र 7)।

चित्रा 7. वायुकोशीय फुफ्फुसीय एडिमा। ए, बी - एक रोगी के रेडियोग्राफ, कई घंटों के अंतराल पर लिए गए: छवियां उपयुक्त चिकित्सा के साथ वायुकोशीय शोफ की तीव्र सकारात्मक गतिशीलता दिखाती हैं
एकतरफा फुफ्फुसीय एडिमाभी संभव है। इस तरह के विकास की संभावना है यदि रोगी मुख्य रूप से एक तरफ झूठ बोलता है। इसके अलावा, मुख्य रूप से एक फेफड़े में एडिमा का विकास गंभीर वातस्फीति के कारण हो सकता है (नष्ट एल्वियोली के साथ फेफड़े के क्षेत्रों में शोफ नहीं बनता है), या फुफ्फुसीय अन्त: शल्यता (इस मामले में, रक्त प्रवाह रोड़ा स्थल से बाहर का परेशान है, जिसके परिणामस्वरूप एडिमा का विकास रुक जाता है)।
कभी-कभी फुफ्फुसीय एडिमा के विकास का कारण हो सकता है गैर कार्डियोजेनिक कारणउदाहरण के लिए, दर्दनाक मस्तिष्क की चोट में, स्ट्रोक (दर्दनाक मस्तिष्क की चोट और स्ट्रोक में, तंत्रिका विनियमन के विकार बढ़े हुए केशिका पारगम्यता का कारण होते हैं), आईट्रोजेनिक ओवरहाइड्रेशन, गुर्दे की विफलता (नेफ्रोजेनिक पल्मोनरी एडिमा) के साथ। इन मामलों में, एडिमा के साथ अस्वाभाविकटाइप बी की घुंघराले रेखाएं और फुफ्फुसीय परिसंचरण में शिरापरक ठहराव की अभिव्यक्तियाँ।
हृदय रोग या फेफड़ों की बीमारी (उदाहरण के लिए, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज) के कारण फुफ्फुसीय धमनी में दबाव बढ़ जाना। क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (COPD)फेफड़ों की संरचना के उल्लंघन के साथ वातस्फीति के साथ, उनके विनाश के कारण एल्वियोली की संख्या में उल्लेखनीय कमी, बुलै का गठन, फाइब्रोसिस, फेफड़ों में गैस विनिमय के लिए सतह क्षेत्र में कमी (लेख देखें)। नतीजतन, छोटी धमनियों का एक पलटा ऐंठन होता है, उनकी दीवारों में संयोजी ऊतक के आगे विकास के साथ, जो रक्त वाहिकाओं के लुमेन के विस्मरण (बंद, बंद) की ओर जाता है।
फुफ्फुसीय उच्च रक्तचाप में एक्स-रे चित्र मुख्य और हिलर फुफ्फुसीय धमनियों के विस्तार की विशेषता है (लेख देखें)। फेफड़ों की परिधि के करीब, जहाजों की क्षमता तेजी से घट जाती है - तथाकथित "कैलिबर में छलांग"फेफड़ेां की धमनियाँ। बाएं और दाएं फुफ्फुसीय धमनियों के विस्तार के कारण, फेफड़ों की जड़ों का विस्तार होता है (चित्र 8, 9), जबकि जड़ों की संरचना संरक्षित होती है, बाहरी आकृति स्पष्ट होती है और यहां तक कि ("ट्यूबरस" के विपरीत, पॉलीसाइक्लिक लिम्फैडेनोपैथी में जड़ें, और रक्त परिसंचरण के छोटे चक्र में ठहराव में गैर-संरचनात्मक जड़ें)। फुफ्फुसीय धमनियों के "कैलिबर में कूद" के कारण, फेफड़ों की जड़ें "कटी हुई" दिखती हैं। दिल के बाएं समोच्च के साथ फुफ्फुसीय ट्रंक के आर्च का "उभड़ा हुआ" अक्सर निर्धारित होता है (चित्र 10 देखें)।

चित्रा 8. हृदय रोगविज्ञान में फुफ्फुसीय उच्च रक्तचाप। ए - ललाट प्रक्षेपण में एक्स-रे: चित्र एक चिकनी, स्पष्ट रूपरेखा के साथ बाएं और दाएं फुफ्फुसीय धमनियों के विस्तार और हिलर धमनियों के विस्तार को दर्शाता है। हृदय की छाया का भी महत्वपूर्ण विस्तार होता है। बी- दाएं पार्श्व प्रक्षेपण में एक्स-रे: महाधमनी की छाया (तीर देखें) और माइट्रल (सूचकांक देखें) वाल्व निर्धारित किए जाते हैं

चित्रा 9. लंबे समय से आलिंद सेप्टल दोष के साथ गंभीर फुफ्फुसीय उच्च रक्तचाप: फुफ्फुसीय धमनियों के कारण फेफड़ों की जड़ों का महत्वपूर्ण विस्तार होता है
रेडियोलॉजिकल संकेतों द्वारा फुफ्फुसीय उच्च रक्तचाप के निदान के लिए एक विधि के रूप में, वे उपयोग करते हैं दाहिनी फुफ्फुसीय धमनी की अवरोही शाखा के व्यास का मापन... ललाट प्रक्षेपण में लिए गए एक्स-रे पर, यह माप मध्यवर्ती ब्रोन्कस के स्तर पर किया जाता है, जो फुफ्फुसीय धमनी (चित्रा 10) से अंदर की ओर प्रबुद्धता के एक बैंड के रूप में सही जड़ के शरीर में निर्धारित होता है। . यदि दाहिनी फुफ्फुसीय धमनी की अवरोही शाखा का फैलाव 20 मिमी से अधिक है, तो यह फुफ्फुसीय उच्च रक्तचाप का संकेत है। आम तौर पर, महिलाओं में दाहिनी फुफ्फुसीय धमनी की अवरोही शाखा की चौड़ाई 16 मिमी से अधिक नहीं होती है, पुरुषों में - 18 मिमी से अधिक नहीं।

चित्रा 10. फुफ्फुसीय उच्च रक्तचाप : चित्र हृदय के बाएं समोच्च के साथ फुफ्फुसीय चाप का एक उभार दिखाता है (सूचकांक देखें)। दाईं ओर, तीर अवरोही फुफ्फुसीय धमनी की चौड़ाई का संकेत देते हैं।
रेडियोलॉजिकल संकेतों द्वारा फुफ्फुसीय उच्च रक्तचाप का निदान करने के लिए, किसी को अन्य संकेतों द्वारा निर्देशित किया जाना चाहिए - बाएं दिल के समोच्च के साथ फुफ्फुसीय ट्रंक चाप का "उभड़ा हुआ", फुफ्फुसीय धमनियों का "कैलिबर में कूदना"। फुफ्फुसीय उच्च रक्तचाप का विश्वसनीय निदान हृदय की अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड) द्वारा किया जाता है।
जरूरी!!! हृदय विकृति के साथ, फुफ्फुसीय परिसंचरण में ठहराव के संकेतों को फुफ्फुसीय उच्च रक्तचाप के संकेतों के साथ जोड़ा जा सकता है। वातस्फीति के साथ पुरानी प्रतिरोधी फुफ्फुसीय रोग में, फुफ्फुसीय उच्च रक्तचाप अक्सर एक्स-रे चित्र में प्रबल होता है। इसके अलावा, फुफ्फुसीय उच्च रक्तचाप के लक्षण फुफ्फुसीय अन्त: शल्यता के साथ निर्धारित किए जा सकते हैं।
दुर्लभ मामलों में फुफ्फुसीय धमनी का विस्तार इसके धमनीविस्फार (चित्र 11) के कारण हो सकता है।

चित्रा 11. फुफ्फुसीय ट्रंक, बाएं और दाएं फुफ्फुसीय धमनी का एन्यूरिज्मल फैलाव। ए - प्रत्यक्ष प्रक्षेपण में एक्स-रे; बी- दाहिने पार्श्व प्रक्षेपण में रेडियोग्राफ। चित्र दिल के बाएं समोच्च के साथ फुफ्फुसीय ट्रंक के आर्च का एक महत्वपूर्ण उभार और फुफ्फुसीय धमनियों के कारण फेफड़ों की जड़ों के विस्तार को दर्शाता है
दिल की विकृति के साथ, हृदय की छाया के आकार में वृद्धि को रेंटजेनोग्राम पर निर्धारित किया जा सकता है, लेकिन यह संकेत हमेशा नहीं पाया जाता है। चिकनी आत्माओं के साथ हृदय की छाया में उल्लेखनीय वृद्धि और हृदय की "कमर" की अनुपस्थिति, संवहनी बंडल की छाया में कमी (छाया कम हो जाती है) एक संकेत हो सकता है हाइड्रोपेरिकार्डियम(चित्र 12, 13)। हाइड्रोपेरिकार्डियम के संदेह के मामले में, रोगी को पेरिकार्डियल गुहा में द्रव की उपस्थिति को मज़बूती से निर्धारित करने और समय पर निदान करने के लिए हृदय के अल्ट्रासाउंड से गुजरना पड़ता है। हृदय तीव्रसम्पीड़न(जीवन को खतरे में डालने वाले हालात)।

चित्रा 12. पेरीकार्डियल इफ्यूजन की महत्वपूर्ण मात्रा के साथ हाइड्रोपेरिकार्डियम

चित्रा 13. हाइड्रोपेरिकार्डियम। ए, बी - एक ही रोगी के रेडियोग्राफ, 7-दिन के अंतराल पर किए गए: संक्रामक पेरिकार्डिटिस के दौरान पेरिकार्डियल गुहा में बहाव के संचय के कारण, हृदय की छाया के आकार में तेजी से वृद्धि निर्धारित की जाती है।
दिल की विफलता के साथ, रोगी अक्सर निमोनिया विकसित करते हैं। ऐसे मामलों में, फुफ्फुसीय परिसंचरण में शिरापरक ठहराव के संकेतों के आधार पर घुसपैठ होती है (चित्र 14 देखें)। इन परिवर्तनों को वायुकोशीय फुफ्फुसीय एडिमा के संकेतों के साथ विभेदित करने की आवश्यकता है (ज्यादातर मामलों में फुफ्फुसीय एडिमा द्विपक्षीय है; नैदानिक और प्रयोगशाला मापदंडों का मूल्यांकन भी निदान में बहुत महत्व रखता है)।

चित्रा 14. एक बुजुर्ग रोगी में फुफ्फुसीय परिसंचरण में शिरापरक ठहराव की पृष्ठभूमि के खिलाफ निमोनिया। ए - ललाट प्रक्षेपण में एक्स-रे: घुसपैठ दाहिने फेफड़े के ऊपरी और निचले लोब में निर्धारित होती है; संवहनी पैटर्न में वृद्धि और ऊपरी लोब के पक्ष में रक्त प्रवाह के पुनर्वितरण के रूप में फुफ्फुसीय परिसंचरण में शिरापरक ठहराव के संकेत हैं। एकतरफा घुसपैठ और एक तीव्र भड़काऊ प्रक्रिया के संकेत नोट किए जाते हैं। दाईं ओर, क्षैतिज इंटरलोबार विदर (तीर देखें) में एक छोटा इंटरलॉबार इफ्यूजन है। ऊपरी भाग में मीडियास्टिनम की छाया उरोस्थि (अनुक्रमणिका देखें) के कारण विस्तारित होती है, जो रोगी की असममित स्थिति के कारण होती है। बी- दाएं पार्श्व प्रक्षेपण में एक्स-रे: फुफ्फुस गुहा में एक छोटा सा प्रवाह निर्धारित होता है (तीर देखें)। सी, डी- एक ही रोगी के रेडियोग्राफ, चिकित्सा के 10 दिनों के बाद किया जाता है: स्थिर घटनाओं के समाधान में दाईं ओर घुसपैठ और सकारात्मक गतिशीलता का पुनरुत्थान होता है। फुफ्फुस बहाव ज्ञानी नहीं है; इंटरलोबार इफ्यूजन वॉल्यूम में कमी (तीर देखें)
बुजुर्ग रोगियों में, महाधमनी, कोरोनरी धमनियों और हृदय वाल्वों का कैल्सीफिकेशन रोएंटजेनोग्राम पर पाया जा सकता है, जो एथेरोस्क्लेरोसिस (चित्र 15) के कारण उनके अपक्षयी परिवर्तनों का संकेत है।

चित्र 15. हृदय में कैल्सीफिकेशन। विभिन्न रोगियों के पार्श्व रेडियोग्राफ। ए- माइट्रल वाल्व (तीर देखें), महाधमनी वाल्व (इंडेक्स देखें) और महाधमनी का कैल्सीफिकेशन निर्धारित किया जाता है। बी- कोरोनरी धमनियों का कैल्सीफिकेशन (तीर देखें)
(एआरडीएस, समानार्थी "सदमे दिल") नैदानिक और रेडियोलॉजिकल तस्वीर पर फुफ्फुसीय एडिमा (चित्र 16) जैसा दिखता है, हालांकि, एआरडीएस में कुछ अंतर हैं। यह शब्द स्वयं इस स्थिति और नवजात शिशुओं में श्वसन संकट सिंड्रोम के बीच अंतर को दर्शाता है जो सर्फेक्टेंट की कमी के कारण होता है।

चित्रा 16. वयस्कों में श्वसन संकट सिंड्रोम गंभीर निमोनिया के पाठ्यक्रम को जटिल बनाना
वयस्कों में श्वसन संकट सिंड्रोम, फुफ्फुसीय एडिमा (केशिकाओं में हाइड्रोस्टेटिक दबाव में वृद्धि के कारण) के विपरीत, केशिका दीवारों को नुकसान की विशेषता है। एआरडीएस में केशिकाओं की दीवारों को नुकसान के परिणामस्वरूप, रक्त कोशिकाओं और प्रोटीन की एक उच्च सामग्री के साथ एक्सयूडेट पहले अंतरालीय में प्रवेश करता है, और फिर वायुकोशीय ऊतक में, जबकि फुफ्फुसीय एडिमा के साथ, केवल पारगम्यता में वृद्धि होती है। केशिका की दीवारें होती हैं, और ट्रांसुडेट फेफड़े के ऊतकों में प्रवेश करती है - एक एडेमेटस तरल पदार्थ, कोशिकाओं में खराब रक्त और प्रोटीन।
वयस्कों में श्वसन संकट सिंड्रोम का कारण जहरीली गैसों की साँस लेना, गैस्ट्रिक सामग्री की आकांक्षा, ड्रग्स, ड्रग्स, पोस्ट-ट्रांसफ़्यूज़न और एलर्जी प्रतिक्रियाएं, वायरल और बैक्टीरियल संक्रमण (निमोनिया सहित), सेप्सिस (आमतौर पर एक ग्राम-नकारात्मक संक्रमण के कारण होता है) हो सकता है। ) इसके अलावा, एआरडीएस गंभीर जलन, प्रसार इंट्रावास्कुलर जमावट सिंड्रोम, अग्नाशयी परिगलन, सदमे, कृत्रिम परिसंचरण की प्रक्रिया के बाद, प्रमुख सर्जिकल ऑपरेशन, छाती के आघात के परिणामस्वरूप, फैटी फुफ्फुसीय अन्त: शल्यता (वसायुक्त ऊतक और हड्डियों को व्यापक क्षति के बाद) में हो सकता है। )
हानिकारक कारक के संपर्क के कारण और तीव्रता के आधार पर, वयस्कों में श्वसन संकट सिंड्रोम 12-24 घंटों के भीतर विकसित होता है। एआरडीएस में फुफ्फुसीय एडिमा (विशेषकर विकास के प्रारंभिक चरण में) से विशिष्ट रेडियोलॉजिकल अंतर हैं:
- फुफ्फुसीय परिसंचरण में शिरापरक ठहराव के लक्षणों की अनुपस्थिति
- इसी समय, अंतरालीय और वायुकोशीय फुफ्फुसीय एडिमा के लक्षण पाए जा सकते हैं।अंतरालीय शोफ के साथ, फुफ्फुसीय पैटर्न को बढ़ाया जाता है (जालीदार छाया निर्धारित की जाती है), फुफ्फुसीय क्षेत्रों की पारदर्शिता में एक कम-तीव्रता में कमी का उल्लेख किया जाता है। समानांतर में, वायुकोशीय फुफ्फुसीय एडिमा विकसित होती है, जो कई बहुरूपी फोकल छाया द्वारा प्रकट होती है, जो पहले फुफ्फुसीय क्षेत्रों की परिधि पर नोट की जाती हैं, फिर व्यापक ब्लैकआउट के गठन के साथ विलय हो जाती हैं।
- वयस्कों में श्वसन संकट सिंड्रोम में, कालापन फुफ्फुसीय क्षेत्रों के बाहरी हिस्सों के करीब निर्धारित किया जाता है। इन छायाओं की तीव्रता जड़ों की ओर कम हो जाती है (फुफ्फुसीय एडिमा के विपरीत, जिसमें परिवर्तन मुख्य रूप से फेफड़ों के मूल भागों में निर्धारित होते हैं)। "एयर ब्रोंकोग्राफी" के लक्षण भी मिल सकते हैं।
- एआरडीएस में, पेरिब्रोन्कोवास्कुलर "कपलिंग", टाइप बी कर्ली लाइन्स, इंटरलोबार फुस्फुस का मोटा होना और फुफ्फुस गुहा में बहाव विशेषता नहीं है
वयस्कों में श्वसन संकट सिंड्रोम में फेफड़ों में परिवर्तन के विकास की विपरीत गतिशीलता कई हफ्तों तक रहती है। एक नियम के रूप में, एआरडीएस के परिणाम में फैलाना न्यूमोस्क्लेरोसिस रहता है।
वयस्कों में श्वसन संकट सिंड्रोम का निदान करना और अभ्यास में रेडियोलॉजिकल संकेतों द्वारा इसे फुफ्फुसीय एडिमा से अलग करना काफी मुश्किल है, खासकर जब से एआरडीएस के साथ, कार्डियोजेनिक फुफ्फुसीय एडिमा के संकेतों के साथ बाएं वेंट्रिकुलर विफलता विकसित हो सकती है। ऐसे रोगियों को अक्सर मोबाइल उपकरणों के साथ गहन देखभाल इकाई में एक्स-रे दिया जाता है, जो एक्स-रे की गुणवत्ता और, तदनुसार, निदान को बहुत प्रभावित करता है। सीटी प्रदर्शन करके एआरडीएस के निदान की प्रक्रिया को काफी सुगम बनाया जा सकता है।
शिरापरक भीड़ एक ऐसी घटना है जो किसी अंग के रक्त में वृद्धि के परिणामस्वरूप होती है, इसका हिस्सा शिरापरक नेटवर्क के माध्यम से रक्त के खराब बहिर्वाह के परिणामस्वरूप होता है।
इस लक्षण को वेनस कंजेशन या स्टेसिस भी कहा जाता है। घटना स्थानीय हो सकती है या बड़ी संख्या में अंगों और ऊतकों में फैल सकती है। जहां ठहराव है, संवहनी नेटवर्क दिखाई दे रहे हैं, रक्त धीरे-धीरे चलता है, इसलिए, ताजा धमनी रक्त का प्रवाह तेजी से कम हो जाता है।
इस विकृति के विशिष्ट लक्षण हैं:
- धीमा रक्त प्रवाह, जिसके परिणामस्वरूप रक्त ठहराव धीरे-धीरे बनता है;
- नसों और धमनियों की गुहा में बढ़ा हुआ दबाव;
- अंग के प्रभावित क्षेत्रों की सूजन का विकास;
- स्थानीय तापमान में कमी;
- छोटे-कैलिबर वाहिकाओं (केशिकाओं) और शिराओं का फैलाव;
- ठहराव के स्थानों में रक्त के प्रवाह की तीव्रता में कमी;
- लसीका परिसंचरण का उल्लंघन;
- शिराओं में, रक्त एक पेंडुलम या झटकेदार तरीके से चलता है;
- रक्त प्रवाह अक्षीय और प्लाज्मा परतों में अपना विभाजन खो देता है।
बाह्य रूप से, लक्षण ऊतकों की सूजन और मोटा होना, एक अंग, इसके आकार में वृद्धि, पैथोलॉजिकल रंगाई (सायनोसिस, सायनोसिटी) जैसे दिखते हैं।
इस तरह के हाइपरमिया आंतरिक अंगों की स्थिति को नकारात्मक रूप से प्रभावित करते हैं, क्योंकि यह इस्किमिया और हाइपोक्सिया की ओर जाता है। एडिमा बनाने वाला द्रव लंबे समय तक आसपास की शारीरिक संरचनाओं को दबाता है।
तीव्र फुफ्फुस छोटे-कैलिबर वाहिकाओं से एरिथ्रोसाइट्स के अंतरालीय स्थान में रिलीज के साथ होता है, जो श्लेष्म और सीरस झिल्ली में पेटीचियल रक्तस्राव की उपस्थिति की ओर जाता है।
बढ़े हुए अपव्यय से गुहाओं में एक महत्वपूर्ण मात्रा में द्रव का संचय होता है।
- अनासारका - चमड़े के नीचे के वसा की सूजन।
- जलोदर उदर गुहा में edematous द्रव का संचय है।
- हाइड्रोथोरैक्स छाती गुहा में एक ट्रांसयूडेट है।
- जलशीर्ष। एडिमा के कारण मस्तिष्क के निलय बढ़ जाते हैं।
- हाइड्रोपेरिकार्डियम (पेरिकार्डियल थैली में)।
अंग हाइपोक्सिया दानेदार और वसायुक्त अध: पतन, श्लेष्मा सूजन के विकास की ओर जाता है। इस तरह के परिवर्तन प्रतिवर्ती होते हैं जब एडिमा का कारण समाप्त हो जाता है, ऊतकों की संरचना और कार्यों को बहाल किया जाता है।
यदि ठहराव पुराना हो जाता है, तो ऊतक महत्वपूर्ण परिवर्तनों से गुजरते हैं: उनके पैरेन्काइमा में स्थित तत्वों का शोष, इसमें कोलेजन फाइबर के संचय के साथ स्ट्रोमल कोशिकाओं की प्रतिस्थापन वृद्धि, उनमें अपक्षयी प्रक्रियाएं विकसित होती हैं।
कारण
- जन्मजात और अधिग्रहित आमवाती दोषों के साथ-साथ मायोकार्डिटिस, मायोकार्डियल रोधगलन के परिणामस्वरूप हृदय की मांसपेशियों के सामान्य कार्य का उल्लंघन।
- हाइपरट्रॉफिक कार्डियोमायोपैथी में विघटित अवस्था।
- हेमोथोरैक्स और एक्सयूडेटिव फुफ्फुस के साथ, छाती के चूषण प्रभाव में कमी।
- बहिर्वाह वाहिकाओं का घनास्त्रता, जो अंग से रक्त के बहिर्वाह को कम करता है।
- हृदय के दाहिने निलय का कार्य कम होना। यानी हृदय की ओर रक्त का प्रवाह कम हो जाता है, रक्त की एक बड़ी मात्रा बड़े वृत्त की नसों में बनी रहती है।
- फेफड़े के ऊतकों की लोच में कमी। यह कुछ बीमारियों में होता है, जब छाती के अंदर दबाव बदलता है, इसका चूषण प्रभाव कम हो जाता है, शिरापरक नेटवर्क में द्रव बरकरार रहता है।
- रोगी का बिस्तर पर लंबे समय तक रहना। इस मामले में, शरीर के उन हिस्सों में हाइपरमिया मनाया जाता है जो नीचे स्थित होते हैं: लटकते पैर, रक्तस्रावी नसें।
रक्त का बाधित बहिर्वाह तब होता है जब पतली दीवारों वाली नसें एक ट्यूमर, एडिमा, सिकाट्रिकियल विकृति, पसली या हाइपरट्रॉफाइड मांसपेशियों द्वारा संकुचित होती हैं।
छोटे श्रोणि में शिरापरक जमाव गर्भावस्था के दौरान गर्भाशय और उपांगों के ट्यूमर के साथ बनता है, जो शिरापरक चड्डी के संपीड़न का कारण बनने के लिए एक महत्वपूर्ण आकार तक पहुंच गया है।
इस तरह के हाइपरमिया अक्सर कुछ वंशानुगत प्रवृत्ति वाले व्यक्तियों में पाए जाते हैं। उनके पास संयोजी ऊतक, नसों के वाल्व तंत्र के अपर्याप्त रूप से विकसित लोचदार फाइबर हैं। ऐसे रोगियों में, कई बीमारियों को एक साथ देखा जा सकता है जिनकी उत्पत्ति की प्रकृति समान है: वैरिकाज़ नसों, हर्निया, बवासीर।
उन व्यक्तियों में ठहराव विकसित होने का एक उच्च जोखिम देखा जाता है, जिनका काम वजन उठाने, लंबे समय तक एक ईमानदार स्थिति में रहने या हाइपोकिनेसिया से जुड़ा होता है।
ठहराव के गठन का एक अन्य महत्वपूर्ण कारण छाती गुहा की कम चूषण क्षमता है। यह मुख्य रूप से अवर वेना कावा के साथ स्थित ऊतकों और अंगों में परिलक्षित होता है।
कुछ हद तक, इसी तरह के परिवर्तन छाती के मस्कुलोस्केलेटल सिस्टम के रोगों में देखे जाते हैं, जब इसका भ्रमण सीमित होता है (हेमोथोरैक्स, वातस्फीति, न्यूमोस्क्लेरोसिस, एक्सयूडेटिव फुफ्फुस)।
ठहराव के परिणाम पैथोलॉजिकल साइट के बिगड़ा हुआ पोषण हैं। हानि की डिग्री ठहराव की अवधि पर, घाव की सीमा पर, संपार्श्विक रक्त परिसंचरण नेटवर्क के गठन की डिग्री पर, जीव की प्रतिपूरक क्षमताओं पर निर्भर करती है।
परिणाम अंग और ऊतकों का संघनन और शोष है। यह एक विशिष्ट भूरा मायोकार्डियल शोष है, जायफल जिगर का विकास। लंबे समय तक रक्त ठहराव के आधार पर, संयोजी ऊतक तत्वों का तेजी से प्रसार होता है, और कार्बन डाइऑक्साइड पैरेन्काइमा में जमा हो जाता है।
लक्षण विशेष रूप से रुकावट के साथ या बड़े रक्त चड्डी के खराब धैर्य के साथ स्पष्ट होते हैं। उदाहरण के लिए, पोर्टल शिरा के बंद होने से अंगों में बड़ी मात्रा में रक्त का संचय होता है। इससे रक्तचाप में गिरावट आती है, अन्य अंगों में रक्त भरने में कमी आती है, और उनकी ऑक्सीजन भुखमरी होती है। सिर में शिरापरक जमाव विशेष रूप से खतरनाक है, क्योंकि यह सेरेब्रल इस्किमिया के साथ होता है और इससे श्वसन पक्षाघात और मृत्यु हो सकती है।
सिर में शिरापरक भीड़ को हाल ही में मस्तिष्क रोगों के मुख्य कारणों में से एक के लिए जिम्मेदार ठहराया गया है। मस्तिष्क से रक्त का बहिर्वाह सबराचनोइड स्पेस (अरकोनोइडाइटिस) के ऊतकों में परिवर्तन के साथ-साथ बेहतर धनु साइनस के घनास्त्रता के मामले में परेशान होता है।
जब सिर से बहिर्वाह बाधित होता है
नसों के माध्यम से बहिर्वाह प्रणाली की खराबी के कारण अलग-अलग हो सकते हैं। ये, सबसे पहले, प्रणालीगत रोग हैं: हृदय की विफलता, श्वसन विफलता, ब्रेन ट्यूमर, कपाल के बाहर स्थित नसों का संपीड़न (ऊपरी खोखला, अनाम, आंतरिक गले)। इसके अलावा, सिर में शिरापरक भीड़, दर्दनाक मस्तिष्क की चोट के बाद, साइनस और अपवाही वाहिकाओं के घनास्त्रता के साथ, लटकने के बाद, नवजात शिशुओं में हाइड्रोसिफ़लस, क्रानियोस्टेनोसिस, श्वासावरोध के साथ मनाया जाता है।
सिर के रक्तप्रवाह में ठहराव के लक्षण अन्य बीमारियों के साथ भी हो सकते हैं, उदाहरण के लिए, ग्रीवा ओस्टियोचोन्ड्रोसिस, विकृत स्पोंडिलोसिस के साथ।
सर्वाइकल स्पाइन में ओस्टियोचोन्ड्रोसिस सिरदर्द का एक सामान्य कारण बन जाता है। इंटरवर्टेब्रल डिस्क अध: पतन, संघनन से गुजरते हैं, रीढ़ के सदमे-अवशोषित गुण खो जाते हैं। इन कारकों से तंत्रिका जड़ों का संपीड़न होता है, कशेरुक धमनियों के माध्यम से सामान्य प्रवाह में व्यवधान होता है।
ग्रीवा रीढ़ में, तंत्रिका जड़ों के अलावा, मस्तिष्क और रीढ़ की हड्डी को रक्त की आपूर्ति में शामिल वाहिकाएं होती हैं। उदाहरण के लिए, दाएं और बाएं कशेरुका धमनियां अनुप्रस्थ प्रक्रियाओं की नहरों में चलती हैं। वे प्रमस्तिष्क गोलार्द्धों और उसकी सूंड के पश्चकपाल पालियों के लिए भोजन प्रदान करते हैं। नतीजतन, ग्रीवा रीढ़ में कशेरुकाओं की संरचना का कोई भी उल्लंघन माइक्रोकिरकुलेशन सिस्टम के उल्लंघन के साथ होगा। विशेष रूप से, हाइपरटेंसिव सिंड्रोम के क्लिनिक वाले रोगियों में हाइपरमिया के लक्षण देखे जाते हैं। इंटरवर्टेब्रल फोरामेन में, दोनों धमनियां और नसें संकुचित होती हैं, इसलिए, हाइपरमिया के लक्षण विकसित होते हैं: एक फटने वाला सिरदर्द, जो सिर और नेत्रगोलक को मोड़ने के दौरान तेज होता है।
फेफड़ों में रक्त का ठहराव
फेफड़ों में शिरापरक भीड़ हृदय की मांसपेशियों की अपर्याप्तता के साथ देखी जाती है, जब इसके बाएं हिस्से से रक्त का बहिर्वाह मुश्किल होता है। फेफड़ों के निष्क्रिय शिरापरक हाइपरमिया विकसित होते हैं। फेफड़ों के ऊतकों की केशिकाओं में रक्त भर जाता है, जिससे उनमें दबाव बढ़ जाता है। इसी तरह की तस्वीर दाएं निलय अतिवृद्धि के साथ देखी जा सकती है।
वायुकोशीय अंतरिक्ष में केशिकाओं के फलाव के कारण एल्वियोली का वायु स्थान कम हो जाता है। छोटी केशिकाओं की दीवारों की पारगम्यता के उल्लंघन से एल्वियोली और इंटरसेलुलर स्पेस में तरल पदार्थ निकलता है।
फेफड़ों में शिरापरक जमाव उनके आकार में वृद्धि, ऊतक घनत्व में वृद्धि के रूप में व्यक्त किया जाता है। रोगी में बढ़े हुए अंतःस्रावी दबाव के लक्षण विकसित होते हैं, छाती गुहा की चूषण शक्ति कम हो जाती है।
फेफड़े के ऊतकों की कम लोच लसीका प्रणाली के बिगड़ा हुआ जल निकासी समारोह की ओर जाता है। क्रोनिक कोर्स रेशेदार ऊतक के प्रसार और फेफड़ों के ऊतकों के और भी अधिक संघनन का कारण बनता है।
चिकित्सा
इस विकृति का उपचार पूरी तरह से इसके कारण पर निर्भर करता है।
बुरी आदतों को भी छोड़ देना चाहिए। उचित पोषण, धूम्रपान बंद करने और शराब से रक्त वाहिकाओं की स्थिति में काफी सुधार होगा। जैसा कि आप जानते हैं, तम्बाकू का धुआँ और शराब वाहिका-आकर्ष का कारण बनते हैं, और, परिणामस्वरूप, जहाजों के माध्यम से बहिर्वाह का और भी अधिक उल्लंघन होता है।
रक्त के रियोलॉजिकल गुणों में सुधार करने के लिए, सब्जियों और जड़ी-बूटियों के साथ आहार को समृद्ध करना आवश्यक है, और 40 से अधिक महिलाओं को एस्पिरिन का उपयोग दिखाया जाता है, क्योंकि पोस्टमेनोपॉज़ में बिगड़ा हुआ रियोलॉजी होता है।
- वे संवहनी दीवार के गुणों को सामान्य करते हैं। उनकी पारगम्यता, नाजुकता कम हो जाती है, सूक्ष्म स्तर पर परिसंचरण में सुधार होता है, और सूजन कम हो जाती है।
- वेनोटोनिक्स शिरापरक दीवार की लोच को बढ़ाता है।
- वे भड़काऊ प्रक्रिया की डिग्री को प्रभावित करते हैं और इसे रोकते हैं।
- शरीर के सामान्य स्वर को बढ़ाएं।
वेनोटोनिक्स के उदाहरण:
- हॉर्स चेस्टनट पर आधारित: एस्कुज़न जेल और क्रीम, हर्बियन-एस्कुलस, वेनोप्लांट;
- हॉर्स चेस्टनट और कैलेंडुला एक्सट्रैक्ट पर आधारित डॉ. थीस, वेनेन जेल;
- लाल अंगूर के पत्तों के अर्क के आधार पर एंटीस्टैक्स कैप्सूल और जेल बनाए जाते हैं;
- जिन्कगो बिलोबा अर्क के साथ - जिन्कोर किला और जिन्कोर जेल;
- गेट्रैलेक्स, एनावेनोल, एलोन-जेल।
ध्यान की बिगड़ा हुआ स्मृति के लक्षण वाले बुजुर्ग लोगों में, भय की भावना की उपस्थिति, उपचार को बिलोबिल के साथ पूरक किया जा सकता है। यह गिंग्को बिलोबा के सूखे मानकीकृत अर्क पर आधारित है। इसके दीर्घकालिक उपयोग के साथ, माइक्रोकिरकुलेशन, चयापचय प्रक्रियाओं को सामान्य किया जाता है, न केवल मस्तिष्क, बल्कि परिधीय रक्त परिसंचरण में भी सुधार होता है।
निचले छोरों में शिरापरक भीड़ के मामले में, उपचार के लिए दवा वेनिटन को जोड़ा जाता है। यह गर्भवती महिलाओं के लिए संकेत दिया जाता है, जिनके काम लंबे समय तक खड़े रहने, शारीरिक निष्क्रियता, निचले छोरों के वैरिकाज़ नसों या वंशानुगत प्रवृत्ति से जुड़े होते हैं। आघात या इंजेक्शन, बिगड़ा हुआ परिधीय परिसंचरण के बाद हेमटॉमस के लिए वेनिटन का संकेत दिया गया है।
हेपरिन एक सार्वभौमिक थक्कारोधी है। इसका उपयोग बड़ी संख्या में बीमारियों के लिए किया जाता है: मायोकार्डियल रोधगलन, घनास्त्रता, थ्रोम्बोफ्लिबिटिस। हेपरिन के उपयोग के बिना एम्बोलिज्म का उपचार असंभव है। हृदय की धमनियों के तीव्र रोड़ा वाले रोगियों के लिए संकेत दिया गया है।
मस्तिष्क की सभी प्रकार की तीव्र और पुरानी संचार अपर्याप्तता का उपचार कैविंटन के उपचार के अधीन है। यह मस्तिष्क के ऊतकों में चयापचय को उत्तेजित करता है, सूक्ष्म परिसंचरण बिस्तर के माध्यम से प्रवाह में सुधार करता है। कैविंटन के साथ उपचार एक क्षणिक इस्केमिक हमले वाले रोगियों में किया जाता है, एक प्रतिवर्ती न्यूरोलॉजिकल इस्केमिक घाटे के साथ, दिल का दौरा और स्ट्रोक के बाद की स्थिति। नेत्र विज्ञान में, माध्यमिक उत्पत्ति के ग्लूकोमा के उपचार के लिए, संवहनी और रेटिना झिल्ली के अध: पतन के लिए कैविंटन के साथ उपचार का उपयोग किया जाता है। कैविंटन को बुजुर्ग सुनवाई हानि, मेनियर की बीमारी, भूलभुलैया उत्पत्ति के चक्कर आना, आईट्रोजेनिक प्रभाव और संवहनी विकृति के बाद सुनवाई हानि के साथ रोगियों के इलाज में जोड़ा जाता है।
रेनॉड रोग, प्रणालीगत स्क्लेरोडर्मा और थ्रोम्बोएंगाइटिस ओब्लिटरन्स जैसे प्रणालीगत रोगों के रोगियों में, मायडोकलम का उपयोग किया जाता है। इसके अलावा, दवा को न्यूरोलॉजिकल विकारों (मल्टीपल स्केलेरोसिस, पिरामिडल अपर्याप्तता, मायलोपैथी) वाले व्यक्तियों के लिए संकेत दिया जाता है, जो धारीदार मांसपेशियों के स्वर में वृद्धि में परिलक्षित होते हैं। Mydocalm के साथ व्यक्तिगत उपचार पोस्ट-थ्रोम्बोटिक विकारों और शिरापरक और लसीका परिसंचरण के विकारों वाले रोगियों के लिए निर्धारित है।
पुरानी दिल की विफलता में, जो लगातार ठहराव और एडिमा के साथ होती है, Triampurcomositum निर्धारित है। दवा को एक मूत्रवर्धक और एंटीहाइपरटेन्सिव समूह के रूप में वर्गीकृत किया गया है। दवा के साथ पुरानी शिरापरक अपर्याप्तता का उपचार फिजियोथेरेपी प्रक्रियाओं के साथ-साथ एक संक्षिप्त पाठ्यक्रम में किया जाता है।
शिरापरक भीड़ एक विकृति है जो शिरापरक रक्त के बाधित बहिर्वाह की विशेषता है, जबकि धमनी का प्रवाह सामान्य है। यह संवहनी दीवारों की खराब लोच के साथ-साथ उच्च रक्त चिपचिपाहट के कारण है।उसी समय, स्वर पहले खो जाता है, और फिर रक्त प्रवाह बाधित होता है। पैथोलॉजी का स्थानीयकरण शिरापरक वाहिकाओं के संचय से निर्धारित होता है, इसलिए कई स्थान हैं: छोटे श्रोणि (पैर), मस्तिष्क, फेफड़े, गुर्दे, गर्दन।
कारण
दिल की धड़कन के लिए धन्यवाद, जो रक्त की गति के लिए एक आवेग देता है, धमनी वाहिकाओं के काम को सुविधाजनक बनाता है। शिरापरक बहिर्वाह के मामले में, स्थिति इस तथ्य से जटिल है कि इसके लिए एकमात्र उत्तेजक बछड़े और पेट की मांसपेशियों के संकुचन हैं, साथ ही साथ एकमात्र का आर्च भी है। श्वास का एक निश्चित, यद्यपि महत्वहीन, शिराओं के माध्यम से रक्त प्रवाह पर प्रभाव पड़ता है, यहां तक कि हृदय का भी रक्त प्रवाह पर कुछ प्रभाव पड़ता है, फिर भी, मुख्य जिम्मेदारी मांसपेशी पंप के साथ होती है, जो कि लाक्षणिक रूप से, नसों से रक्त को निचोड़ती है। और उन वाल्वों को सक्रिय करता है जो रक्त के बैकफ्लो को रोकना चाहिए।
लेकिन मांसपेशी पंप खराब हो सकता है। जीवन की आधुनिक गति तीव्र तकनीकी प्रगति की विशेषता है, जो सभ्यता के अधिक से अधिक लाभों के उद्भव में योगदान करती है। हां, वह व्यक्ति तेजी से चलने लगा, लेकिन वह कम चलने लगा। यह हाइपोडायनेमिया है जो एक उत्तेजक कारक है, जिसके कारण न केवल मोटापा, हृदय की समस्याएं आदि जैसी समस्याएं विकसित होती हैं, बल्कि शिरापरक भीड़ (स्टेसिस, हाइपरमिया - रोग के अन्य नाम) भी विकसित होती हैं।
चूंकि आंदोलन का आधार पैर हैं, शारीरिक निष्क्रियता सबसे पहले पैरों में शिरापरक ठहराव के विकास का कारण बन जाती है। यदि यह रोग तीव्र रूप से गुजरता है, तो वाहिकाओं में दबाव में तेज वृद्धि होती है, जिसके कारण उनकी दीवारें लोच खो देती हैं, व्यास बड़ा हो जाता है, और रक्त प्रवाह की दर धीरे-धीरे कम हो जाती है।
तो समय के साथ, रोगी के कार्ड में दुर्जेय नाम "शिरापरक अपर्याप्तता" के तहत एक निदान दिखाई देता है।
छोटे श्रोणि में रक्त का शिरापरक जमाव एक सामान्य प्रकार का सुस्त हाइपरमिया है। इससे महिलाओं को बड़ा खतरा है। तथ्य यह है कि गर्भाशय जैसे महत्वपूर्ण अंग में ठहराव इस तथ्य को जन्म दे सकता है कि एक महिला बच्चे पैदा करने में सक्षम नहीं होगी, समय से पहले बच्चों को जन्म देगी या गर्भपात से बचेगी। यह बीमारी उन लोगों में सबसे अधिक अंतर्निहित है, जो फिर से एक निष्क्रिय जीवन जीते हैं, थोड़ा हिलते हैं, बहुत बैठते हैं और खराब खाते हैं। विभिन्न कारक रोग के विकास को भड़का सकते हैं:
- गर्भाधान को रोकने के लिए हार्मोनल दवाओं का उपयोग;
- संवहनी स्वर के साथ वंशानुगत समस्याएं;
- एक मनोवैज्ञानिक और शारीरिक प्रकृति के अस्थायी मजबूत भार;
- गर्भावस्था;
- बच्चे के जन्म के बाद जटिलताओं।
 गर्भावस्था रोग के विकास को भड़का सकती है।
गर्भावस्था रोग के विकास को भड़का सकती है। सिर में शिरापरक जमाव अक्सर खोपड़ी के अंदर और बाहर विकृति का परिणाम होता है। रोग द्वारा उकसाया जाता है:
- हृदय की समस्याएं;
- सिर की चोटें;
- मस्तिष्क की ड्रॉप्सी;
- धमनीविस्फार;
- फेफड़ों और ब्रोंची के साथ समस्याएं;
- हिरापरक थ्रॉम्बोसिस;
- गर्दन में सूजन।
फेफड़ों में शिरापरक हाइपरमिया इस अंग की नसों के माध्यम से खराब रक्त प्रवाह में प्रकट होता है। इस कारण फेफड़ों में रक्त जमा हो जाता है, इसलिए उनके ऊतक सघन हो जाते हैं, भूरे रंग के हो जाते हैं। यह स्थिति संवहनी पारगम्यता में वृद्धि, रक्त परिसंचरण के छोटे चक्र में ठहराव की ओर ले जाती है। इसके अलावा, संयोजी ऊतक वाहिकाओं में बढ़ता है, यानी काठिन्य होता है।
पैथोलॉजी कहां स्थित है, यह स्पष्ट है कि एक गतिहीन जीवन शैली, वजन उठाना, बुरी आदतों की उपस्थिति, एक ईमानदार स्थिति में लंबे समय तक रहना, एक वंशानुगत प्रवृत्ति, जिसका जोखिम इन कारकों की उपस्थिति में बढ़ जाता है - सभी यह शिरापरक जहाजों की स्थिति को बुरी तरह प्रभावित करता है ... वे अपनी लोच खो देते हैं, और उनमें रक्त खराब रूप से चलना शुरू हो जाता है, जिससे इसका ठहराव हो जाता है। इस मामले में, तुरंत उपचार शुरू करने के लिए समय पर लक्षणों की पहचान करना आवश्यक है। भविष्य में और अधिक गंभीर समस्याओं का उभरना इसी पर निर्भर करता है।
लक्षण
लक्षणों की प्रकृति सीधे रोग के रूप पर निर्भर करती है:
- पैरों में शिरापरक ठहराव: कम स्थानीय तापमान, अत्यधिक परिश्रम और भारीपन की अनुभूति, त्वचा का रंग नीला पड़ जाता है, नसों के संचय के क्षेत्र में छोटे रक्तस्राव होते हैं, ट्रॉफिक अल्सर दिखाई देते हैं, शाम को एडिमा।
- छोटे श्रोणि में शिरापरक जमाव। एक व्यक्ति मलाशय में बेचैनी की शिकायत करता है। यह शौच के कार्य के बाद झुनझुनी, खुजली और दर्द में व्यक्त किया जाता है। रक्तस्राव और रक्तस्रावी नोड्स का आगे को बढ़ाव भी हो सकता है।
- दिमाग। इस क्षेत्र में ठहराव आंदोलन और तनाव पर दर्द से प्रकट होता है। फंडस में स्थित नसें वैरिकाज़ रूप से फैली हुई होती हैं। उनमें दबाव 50-80 मिलीमीटर पारा है। चक्कर आता है, व्यक्ति को गुनगुनाहट और शोर की शिकायत होती है। मस्तिष्क में ठहराव के साथ चेहरा सियानोटिक हो जाता है, सुबह निचली पलकें सूज जाती हैं। मस्तिष्क की भीड़ के अन्य लक्षणों में बेहोशी, पैरों में खराब संवेदनशीलता, शराब के सेवन से दर्द में वृद्धि और भावनात्मक तनाव शामिल हैं।
- एक छोटे से घेरे में शिरापरक जमाव। एक व्यक्ति को सांस की तकलीफ की शिकायत होती है, जो व्यवस्थित और लगातार हो सकती है, खांसी हो सकती है। इसके अलावा, खांसने पर थूक अलग हो जाता है, लेकिन यह प्रक्रिया कठिन होती है। इसमें रक्त की धारियाँ हो सकती हैं। निचले पैर में सूजन है।
 मस्तिष्क में ठहराव के साथ, चक्कर आना मनाया जाता है
मस्तिष्क में ठहराव के साथ, चक्कर आना मनाया जाता है निदान
डॉक्टर रोग का निदान करता है और सूचीबद्ध लक्षणों और अतिरिक्त अध्ययनों के परिणामों के आधार पर सटीक निदान करता है। वह रोगी से पूछता है, त्वचा की जांच करता है। यदि निदान भ्रमित हैं, तो उपचार अप्रभावी होगा और बाद में शिरापरक हाइपरमिया खतरनाक परिणाम देगा।
उदाहरण के लिए, छोटे श्रोणि में समस्याओं के मामले में, इसमें स्थित अंगों का अल्ट्रासाउंड स्कैन किया जाता है। मस्तिष्क की भीड़ का निदान फेलोबोग्राफी, उलनार शिरा के दबाव की माप, खोपड़ी एक्स-रे, एमआरआई, या सीटी द्वारा किया जाता है। फेफड़ों के मामले में, गुदाभ्रंश बहुत महत्वपूर्ण है। फेफड़ों की बात सुनते समय, डॉक्टर घरघराहट का पता लगाता है, खासकर पीठ और निचले हिस्सों में।
इलाज
उपचार काफी हद तक उस कारण पर निर्भर करता है जिसके कारण शिरापरक हाइपरमिया विकसित हुआ। सबसे पहले, डॉक्टर सलाह देते हैं कि जीवन को और अधिक सक्रिय बनाएं, खेल के लिए जाएं, शरीर को प्रशिक्षित करें, अगर कुछ अभ्यासों के लिए कोई मतभेद नहीं हैं।
यदि आप धूम्रपान बंद करते हैं, अधिक मात्रा में शराब पीते हैं और उचित पोषण स्थापित करते हैं, तो रक्त वाहिकाओं की स्थिति में सुधार होगा। यदि आहार में अधिक साग और सब्जियों को शामिल किया जाए तो रक्त के रियोलॉजिकल गुणों में सुधार होगा।
 डेट्रालेक्स वेनोटोनिक्स के समूह के अंतर्गत आता है
डेट्रालेक्स वेनोटोनिक्स के समूह के अंतर्गत आता है वेनोटोनिक्स के शिरापरक ठहराव को ठीक करने में मदद करें। उनके पास विभिन्न क्रियाएं हैं: वे शिरापरक दीवारों की लोच बढ़ाते हैं, उनके गुणों को सामान्य करते हैं, और सूजन के विकास को रोकते हैं। इसके अलावा, एक प्रसिद्ध थक्कारोधी, हेपरिन का उपयोग किया जाता है। इसका उपयोग विभिन्न बीमारियों के लिए किया जाता है, जिनमें वे भी शामिल हैं जो रक्त ठहराव का परिणाम या कारण हो सकते हैं।
- यदि फेफड़ों में शिरापरक जमाव होता है, तो हृदय की विफलता चिकित्सा की जाती है। सर्जिकल हस्तक्षेप भी संभव है। यदि फुफ्फुसीय भीड़ लगातार बनी रहती है, तो विकलांगता को सौंपा जा सकता है।
- मस्तिष्क में ठहराव का इलाज शिरापरक दबाव को कम करके किया जाता है, इसलिए अपॉइंटमेंट में एमिनोफिललाइन अक्सर मौजूद होती है। इसके अलावा, भीड़ को कम करने, एडिमा की गंभीरता को कम करने के लिए चिकित्सा निर्धारित है। मस्तिष्क में ठहराव के साथ, लेजर-एलईडी थेरेपी, कॉलर ज़ोन की मालिश, रिफ्लेक्सोलॉजी, हर्बल दवा निर्धारित की जा सकती है।
- छोटे श्रोणि में शिरापरक भीड़ का इलाज रूढ़िवादी तरीके से किया जाता है। ऐसा उपचार योनि प्रशासन के लिए दवाओं और सपोसिटरी के उपयोग पर आधारित है। सर्जिकल हस्तक्षेप का भी उपयोग किया जा सकता है।
- पैरों में हाइपरमिया का इलाज दवा और लोक उपचार से किया जाता है। दुर्भाग्य से, अभी तक कोई प्रभावी दवाएं नहीं हैं, लेकिन जटिलताओं को रोकने के उद्देश्य से उपकरण हैं। सर्जिकल हस्तक्षेप का उपयोग किया जा सकता है। रोग के पाठ्यक्रम को कम करने के लिए, चिकित्सीय चलना, मलहम, संपीड़न होजरी का उपयोग करना महत्वपूर्ण है।
प्रभाव
शिरापरक हाइपरमिया के अप्रिय परिणाम हो सकते हैं। वे पैथोलॉजिकल साइट के अशांत पोषण में शामिल हैं। नकारात्मक परिवर्तनों की डिग्री पैथोलॉजी की सीमा, ठहराव के समय और पुनर्प्राप्ति क्षमताओं पर निर्भर करती है। परिणाम - सील, ऊतक और अंग शोष। उदाहरण के लिए, एक विशिष्ट भूरा मायोकार्डियल शोष विकसित हो सकता है। यदि ठहराव लंबे समय तक रहता है, तो संयोजी ऊतक के तत्व बढ़ते हैं, पैरेन्काइमा कार्बोनिक एसिड जमा करता है।
कॉलर ज़ोन के बंद होने से अंगों में बड़ी मात्रा में रक्त का संचय होता है। इस वजह से, रक्तचाप कम हो जाता है, अंगों को ऑक्सीजन की कमी का अनुभव होता है। सेरेब्रल इस्किमिया, श्वसन पक्षाघात विकसित हो सकता है। सबसे भयानक परिणाम मृत्यु है।
लेकिन इन सब से दो तरह से बचा जा सकता है। पहली रोकथाम है। यह एक सक्रिय जीवन शैली, धूम्रपान बंद करने और उचित पोषण पर आधारित है।दूसरा तरीका है रोग का समय पर पता लगाना और प्रभावी उपचार। यह सब करना मुश्किल नहीं है और जीवन को लम्बा खींचना और इसे और अधिक सुखद बनाना बहुत महत्वपूर्ण है।
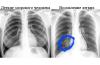
मस्तिष्क की शिरापरक भीड़ एक विकृति है जो मस्तिष्क के शिरापरक तंत्र में शिरापरक रक्त के अत्यधिक संचय से प्रकट होती है। ठहराव मस्तिष्क पदार्थ में चयापचय उत्पादों के संचय और कोशिकाओं में ऑक्सीजन में कमी की विशेषता है।
शिरापरक जमाव एक स्वतंत्र बीमारी नहीं है, बल्कि एक अंतर्निहित बीमारी का परिणाम है, जैसे कि दिल की विफलता।
मस्तिष्क के साइनस, और बाहरी नसों जैसे आंतरिक गुहाओं से रक्त का बहिर्वाह खराब हो सकता है। अव्यक्त पाठ्यक्रम के कारण पहले विकल्प का शायद ही कभी निदान किया जाता है। सतही नसों से बहिर्वाह का उल्लंघन बाहरी संकेतों से प्रकट होता है, इसलिए डॉक्टर पहले संपर्क में रोग को नोट करता है।
शिरापरक रक्त के ठहराव से मस्तिष्क शोफ होता है और इंट्राकैनायल दबाव बढ़ जाता है।
शिरापरक दीवारों के स्वर का उल्लंघन। शिरा के संकुचित होने के कारण डिस्केरक्यूलेटरी स्टैसिस प्रकट होता है, यही कारण है कि उनमें से रक्त कम प्रवाहित होता है। कारण:
- कार्डियोसाइकोन्यूरोसिस;
- तंत्रिका तंत्र के स्वायत्त विकार;
- शराब या नशीली दवाओं के साथ नशा।
कंजेशन का सीधा संबंध नसों से नहीं होता है। कारण:
- दिल की विफलता, जिसमें हृदय की मांसपेशी कमजोर हो जाती है, रक्त पंप करने की क्षमता खो जाती है;
- नियोप्लाज्म जो एक नस को निचोड़ता है;
- दर्दनाक मस्तिष्क की चोट जो एडिमा विकसित करती है और शिरापरक रक्त के बहिर्वाह को रोकती है।

लक्षण
मामूली शिरापरक भीड़ से सामान्य मस्तिष्क संबंधी लक्षण और उच्च तंत्रिका गतिविधि के काम के दमन के लक्षण विकसित होते हैं:
- सिरदर्द, थकान, चक्कर आना।
- कभी-कभी मतली के साथ उल्टी होना।
- चिड़चिड़ापन, भावनात्मक अस्थिरता, नींद में खलल।
- चेतना का अवसाद, सुस्ती, उदासीनता, उनींदापन। इन लक्षणों को अचानक मानसिक उत्तेजना, उत्साह और मूर्खतापूर्ण व्यवहार से बदला जा सकता है।
- बाहरी संकेत: नीला रंग, गले की नसों का उभार, सिर के सतही जहाजों का उभार।
गंभीर शिरापरक भीड़ सेरेब्रल एडिमा की ओर जाता है। पैथोलॉजी बिगड़ा हुआ चेतना और नकारात्मक न्यूरोलॉजिकल लक्षणों (तंत्रिका संबंधी कार्यों की हानि) के गठन के साथ विकसित होती है। पहली ऐंठन दिखाई देती है। कोमा विकसित हो सकता है।
सेरेब्रल एडिमा की गतिशीलता में तीन प्रमुख सिंड्रोम हैं:
सेरिब्रल
वे इंट्राक्रैनील दबाव में वृद्धि के कारण बनते हैं। उनींदापन और उदासीनता विकसित होती है - ऐसे लक्षण जिनमें खराब रोग का निदान होता है। इंट्राकैनायल दबाव में वृद्धि की धीमी गतिशीलता सुबह के सिरदर्द से प्रकट होती है, जिसके कारण रोगी को उल्टी होती है, जिसके बाद रोगी आसान हो जाता है। मानसिक परिवर्तन धीरे-धीरे बढ़ते हैं: मृत्यु का भय, चिंता और उत्तेजना प्रकट होती है।
इंट्राक्रैनील दबाव में तेजी से वृद्धि गंभीर और तीव्र सिरदर्द, मतली और उल्टी की विशेषता है, जो रोगी की स्थिति को कम नहीं करती है। मोटर प्रतिक्रियाएं धीमी हो जाती हैं, हृदय अधिक धीरे-धीरे धड़कता है। मानस बाधित है: उनींदापन, उदासीनता, ध्यान और स्मृति में गिरावट, उत्तेजनाओं के लिए सोच और प्रतिक्रिया धीमी हो जाती है, रोगी के साथ संपर्क अधिक कठिन हो जाता है।
तंत्रिका संबंधी संकेतों के डिफ्यूज़ रोस्ट्रोकॉडल विकास
इस चरण में संक्रमण का मतलब है कि मस्तिष्क के उप-कोर्टिकल और ब्रेनस्टेम भाग रोग प्रक्रिया में शामिल होने लगे। सामान्यीकृत क्लोनिक दौरे दिखाई देते हैं (बारी-बारी से छूट और मांसपेशियों में संकुचन)।
मानसिक आंदोलन और चिंता विकसित होती है, मांसपेशियों की टोन बढ़ जाती है, ओपिसथोटोनस तक, जिसमें रोगी अपनी पीठ को झुकाता है, एक धनुषाकार स्थिति लेता है। हाथ और पैर की मांसपेशियों को बढ़ाया जाता है। लोभी और रक्षात्मक सजगता सक्रिय हैं। पुतली प्रकाश के प्रति अच्छी तरह से प्रतिक्रिया नहीं करती है।
यदि एडिमा कम हो जाती है - डाइएनसेफेलॉन और मिडब्रेन तक - बिगड़ा हुआ चेतना विकसित होता है। रोगी कोमा में पड़ जाता है, जीवन के लिए महत्वपूर्ण कार्य बाधित होते हैं: दिल की धड़कन और श्वास।
मेडुला ऑबोंगटा की संरचनाओं के शिरापरक ठहराव के साथ, श्वास बाधित होता है, बायोटा प्रकार (एक मिनट तक सांस लेने की आवधिक रुकावट) के अनुसार विकसित होता है और हृदय प्रणाली परेशान होती है: नाड़ी धीमी हो जाती है, दबाव कम हो जाता है।
मस्तिष्क की अव्यवस्था
जब शिरापरक जमाव सीमा तक विकसित हो जाता है, तो मस्तिष्क की कुछ संरचनाएं विस्थापित हो जाती हैं और अव्यवस्था सिंड्रोम विकसित हो जाता है। सबसे अधिक बार, मस्तिष्क के पश्चकपाल और टेम्पोरो-पार्श्विका लोब विस्थापित होते हैं। सांस लेने की लय और दिल की धड़कन परेशान है। ओकुलोमोटर नसें प्रभावित होती हैं (पलकें गिरती हैं, आंखें अलग हो जाती हैं)। चेतना कोमा में उदास है।

निदान
शिरापरक ठहराव के लिए नैदानिक मानदंड विश्वसनीय और अप्रत्यक्ष हैं।
वाद्य अनुसंधान विधियों पर विश्वसनीय संकेतों की पहचान की जाती है:
- परमाणु चुंबकीय अनुनाद इमेजिंग।
अप्रत्यक्ष लक्षण रोगी की उपस्थिति (बिगड़ा हुआ चेतना, प्रतिबिंबों का दमन, सांस लेने में बाधा और हृदय गतिविधि) द्वारा निर्धारित किया जाता है। इनका भी पता लगाया जाता है:
- इलेक्ट्रोएन्सेफलोग्राफी।
- फंडस की जांच।
- मस्तिष्क के जहाजों की स्थिति की जांच।
उपचार और व्यायाम
मस्तिष्क की शिरापरक भीड़ का उपचार एक तत्काल उपाय है जो गहन देखभाल इकाई और गहन देखभाल इकाई में किया जाता है।
इलाज करते समय, डॉक्टरों के कई लक्ष्य होते हैं:
- सूजन दूर करें।
- इंट्राक्रैनील दबाव को सामान्य करें।
- शिरापरक रक्त का सामान्य बहिर्वाह सुनिश्चित करें।
- ऊतकों को ऑक्सीजन से संतृप्त करें।
- दर्द को दूर करें और रोगी को आराम प्रदान करें।
- महत्वपूर्ण श्वसन और हृदय गति कार्यों को बनाए रखें।
शिरापरक भीड़ को रोकने के लिए, आपको व्यायाम करना चाहिए:
- सोने के बाद बिस्तर से उठकर घुटनों के बल बैठ जाएं। गहरी सांस छोड़ते हुए आपको अपने माथे को फर्श से छूने की जरूरत है। जैसे ही आप प्रारंभिक स्थिति में लौटते हैं, श्वास लें। 5 बार दोहराएं।
- खड़े होने की सिथति। पैर कंधे की चौड़ाई अलग। 30-60 सेकंड के लिए अपने सिर के साथ गोलाकार गति करें।
- अपनी पीठ पर झूठ बोलना। अपनी बाहों को अपने शरीर के साथ फैलाएं। अपने घुटनों को झुकाए बिना अपने पैरों को कूल्हे के जोड़ पर उठाएं। 10 बार दोहराएं।
- खड़े होने की सिथति। दीवार के खिलाफ अपनी पीठ के साथ खड़े हो जाओ और इसके खिलाफ अपना सिर दबाएं। अपनी गर्दन की मांसपेशियों का सक्रिय रूप से उपयोग करते हुए, दीवार को अपने सिर से "विस्थापित" करने का प्रयास करें। एक दृष्टिकोण में 5 सेकंड लगते हैं। व्यायाम को 5-7 बार दोहराएं।
शिरापरक हाइपरमिया एक संचार विकार है जब रक्त से ऊतक भरना काफी बढ़ जाता है। यह इसके बहिर्वाह में कठिनाइयों के उद्भव के कारण है। पैथोलॉजिकल स्थिति सामान्य है (जब दिल की विफलता मौजूद है), साथ ही साथ स्थानीय भी।
शरीर के विभिन्न भागों में शिरापरक ठहराव की उपस्थिति रोग की स्थानीय अभिव्यक्ति का एक उदाहरण है।
शरीर में विकसित शिरापरक ठहराव एक रोग प्रक्रिया है, जिसकी अभिव्यक्ति है खराब शिरापरक बहिर्वाहलेकिन धमनी आंदोलन सही है।
यह अक्सर पोत की दीवारों की अपर्याप्त लोच या अत्यधिक रक्त चिपचिपाहट के कारण बनता है... सबसे पहले, स्वर बस कम हो जाता है, और फिर बाधित रक्त प्रवाह विकसित होता है। रोग का विकास मानव शरीर में उन स्थानों से निर्धारित होता है जहां रक्त वाहिकाओं का संचय होता है।
कारण और लक्षण
धमनी वाहिकाओं का सही कामकाज काफी हद तक हृदय के काम से निर्धारित होता है।
और यहाँ शिरापरक दबाव की उत्तेजना कैवियार मांसपेशियों के नियमित संकुचन को सुनिश्चित करती है.
रक्त की एक छोटी सी नाड़ी भी श्वास देती है।
इस मामले में, नसों में वाल्व होते हैं जो रक्त की गति को केवल हृदय की ओर सुनिश्चित करते हैं।
मामले में जब "मांसपेशी पंप" पूरी तरह से शामिल नहीं है (शारीरिक निष्क्रियता के परिणामस्वरूप), ऐसी बीमारी विकसित होती है। घाव की साइट द्वारा निर्धारित विभिन्न प्रकार के पैथोलॉजी हैं।
छोटी श्रोणि में
छोटी श्रोणि में स्थानीयकृत रोग, हाइपरमिया का एक सामान्य रूप है, जो दोनों लिंगों को प्रभावित करता है। रक्त का ऐसा शिरापरक ठहराव महिलाओं के लिए सबसे खतरनाक होता है, जो गर्भपात की संभावना के कारण होता है, हीन या समय से पहले बच्चों का जन्म होता है, या यहां तक कि बांझपन का कारण भी हो सकता है। पैथोलॉजी का शुरुआती पता लगाने से इसे सफलतापूर्वक ठीक करना संभव हो जाता है।
रोग के इस रूप के विकास के लिए सबसे अधिक संवेदनशील वे लोग हैं जिनकी जीवन शैली बेहद गतिहीन है। इस मामले में, विकास का कारण ऐसी स्थितियां भी हो सकती हैं:
- वंशागति;
- गर्भनिरोधक दवाओं का उपयोग (विशेष रूप से हार्मोनल प्रकार के);
- लगातार मजबूत शारीरिक गतिविधि;
- गर्भावस्था;
- प्रसवोत्तर जटिलताओं का विकास।
महिलाओं में, यह वैरिकाज़ नसों के विकास के साथ हो सकता है।
मस्तिष्क में
अक्सर, यह विकृति एक माध्यमिक प्रकृति की होती है, अर्थात यह एक अन्य इंट्राकैनायल रोग के विकास का परिणाम है।
यह खोपड़ी के एक्स-रे के उपयोग के साथ-साथ उलनार नस के दबाव स्तर के माप के माध्यम से पता चला है।
जब रोग का एक पुराना रूप विकसित होता है, तो इससे चयापचय में उल्लेखनीय कमी आती है, और मस्तिष्क की ऑक्सीजन भुखमरी भी प्रकट होती है।
इस मामले में, इंट्राक्रैनील एडिमा और बढ़ा हुआ दबाव मनाया जाता है।
पैथोलॉजी के प्रारंभिक रूप शिरापरक स्वर में कमी से प्रकट होते हैं। इस स्तर पर रोग का पता लगाने के लिए रियोग्राफी या प्लेथिस्मोग्राफी का उपयोग किया जाता है।
इस प्रकार की नसों में रक्त के ठहराव के विकास का कारण निम्नलिखित कारक हैं:
- सिर में चोट लगना;
- मस्तिष्क की बूंदों की उपस्थिति;
- एक ग्रीवा ट्यूमर का विकास;
- हृदय रोगविज्ञान;
- ब्रोंची या फेफड़ों की विकृति;
- विकास ।
ऐसी बीमारी के लक्षण निम्नलिखित अभिव्यक्तियाँ हैं:
- गंभीर सिरदर्द, जो सिर की स्थिति बदलने से बढ़ जाते हैं;
- कोष में स्थित है;
- चक्कर आना के सहज हमले;
- सिर में शोर की भावना।
फेफड़ों में
वेनोस्टेसिस के इस रूप में फेफड़ों के शिरापरक रक्त प्रवाह में गिरावट होती है, वहां रक्त की मात्रा में वृद्धि होती है। जिसके चलते फेफड़े के ऊतकों का घनत्व बढ़ा... यह स्थिति निम्नलिखित परिवर्तनों की ओर ले जाती है:
- वाहिकाओं में संयोजी ऊतक तीव्रता से बढ़ने लगता है;
- संवहनी पारगम्यता बढ़ जाती है।
फेफड़ों में स्थानीयकृत शिरापरक भीड़ के लक्षण हैं:
- मामूली व्यायाम के बाद भी सांस की तकलीफ;
- कठिन साँस लेना, गहरी साँस लेने में असमर्थता;
- अंग के निचले हिस्सों में स्थानीयकृत घरघराहट की उपस्थिति;
- खून से लथपथ चिपचिपा थूक की उपस्थिति;
- महाधमनी हृदय रोग का विकास;
- दर्दनाक और बढ़े हुए जिगर।
पैरों पर
 यद्यपि अक्सर रोग बहुत धीरे-धीरे विकसित होता है, इसके ऐसे रूप हैं, जिनकी एक विशिष्ट विशेषता प्रगति की गति है।
यद्यपि अक्सर रोग बहुत धीरे-धीरे विकसित होता है, इसके ऐसे रूप हैं, जिनकी एक विशिष्ट विशेषता प्रगति की गति है।
इस दौरान रुका हुआ रक्त ऊतकों को ऑक्सीजन की सही आपूर्ति कर सकता है।
इससे उनमें पोषक तत्वों की कमी हो जाती है, साथ ही ऑक्सीजन भुखमरी का भी विकास होता है।
निचले छोरों की नसों में रक्त का ठहराव हो सकता है हाइपोडायनेमिया... यह इस तथ्य के कारण है कि शिरापरक रक्त एक "मांसपेशी पंप" द्वारा संचालित होता है। इस रोग की एक विशिष्ट विशेषता रक्त वाहिकाओं के दबाव और विकृति में वृद्धि है। तो, वे बढ़ते हैं, जिससे रक्त प्रवाह की गति में उल्लेखनीय कमी आती है।
पैथोलॉजी के लक्षण हैं:
- त्वचा के सायनोसिस का विकास;
- कैवियार की मांसपेशियों में स्थानीयकृत भारीपन की भावना;
- शरीर के तापमान में कमी;
- प्लास्मोरेज।
पैरों में शिरापरक भीड़ के बारे में और पढ़ें।
उपचार सुविधाएँ
सबसे पहले, शिरापरक ठहराव का उपचार उस कारण से निर्धारित होता है जिसके परिणामस्वरूप यह विकसित हुआ। सामान्य सिफारिशें हैं जीवन में गतिविधि में वृद्धि- हल्का खेल करना, जिमनास्टिक करना, जब इसके लिए कोई मतभेद न हों। लागत धूम्रपान, शराब पीने से छुटकारासाथ ही अपने आहार को संतुलित करें। सब्जियों को आहार में शामिल करने पर रक्त के रियोलॉजिकल मापदंडों में सुधार होगा।
 वे पैथोलॉजी को खत्म करने में अच्छी मदद करते हैं।
वे पैथोलॉजी को खत्म करने में अच्छी मदद करते हैं।
इस तरह के साधन रक्त वाहिकाओं की लोच बढ़ा सकते हैं, संभावित सूजन के विकास को रोक सकते हैं, और उनके गुणों को भी सामान्य कर सकते हैं।
इस मामले में, जैसे हेपरिन लिया जाता है। इसका उपयोग आपको कुछ बीमारियों से छुटकारा पाने की अनुमति देता है, जो ठहराव का कारण बनते हैं।
हालांकि, प्रत्येक प्रकार की विकृति के लिए, उपचार की अपनी विशिष्ट पद्धति का उपयोग किया जाता है:
- जब उपस्थित हो फेफड़ेहाइपरमिया, चिकित्सा का उपयोग हृदय की विफलता को खत्म करने के लिए किया जाता है। इस मामले में, सर्जिकल हस्तक्षेप का उपयोग करना भी संभव है। जब बीमारी पुरानी हो जाती है, तो व्यक्ति को विकलांगता दी जाती है।
- की उपस्थितिमे सेरेब्रल स्टेसिसउपचार के लिए, शिरापरक दबाव को कम करना आवश्यक है। इसके लिए एमिनोफिललाइन निर्धारित है। इसके अतिरिक्त, सूजन, साथ ही भीड़ को कम करने के लिए चिकित्सा का उपयोग किया जाता है। रोग के गंभीर रूपों में उपचार के लिए लेजर-एलईडी थेरेपी, हर्बल मेडिसिन और मैनुअल थेरेपी (कॉलर ज़ोन की मालिश) का उपयोग किया जाता है।
- रक्त के ठहराव को खत्म करने के लिए, स्थानीयकृत छोटी श्रोणि में, रूढ़िवादी तरीकों को लागू किया जाता है। तो, इसके लिए विभिन्न दवाओं का उपयोग किया जाता है, साथ ही साथ योनि सपोसिटरी भी। गंभीर मामलों में, सर्जरी की जाती है।
- रोग का उपचार पैरों परड्रग थेरेपी और कुछ लोक उपचार के उपयोग के माध्यम से किया जाता है। पैथोलॉजी को खत्म करने के लिए कोई प्रभावी उपाय नहीं हैं, इसलिए उपचार का अर्थ जटिलताओं के विकास को रोकना है। कुछ मामलों में, सर्जरी का उपयोग किया जाता है। रोग के पाठ्यक्रम को सुविधाजनक बनाने के लिए, चिकित्सीय चलने में संलग्न होने के साथ-साथ संपीड़न होजरी का उपयोग करने की सिफारिश की जाती है।
निष्कर्ष
भीड़भाड़, संवहनी रोग विभिन्न गंभीर जटिलताओं (ट्रॉफिक अल्सर, गैंग्रीन, आदि) को जन्म दे सकता है। इसलिए अपनी सेहत का ध्यान रखें, समय पर डॉक्टर से मिलें।
नसों में रक्त के ठहराव को रोकने के लिए, निवारक जिम्नास्टिक करें। शारीरिक निष्क्रियता मुख्य शत्रुओं में से एक है।