स्वास्थ्य
जैसा कि आप जानते हैं, ऑस्टियोपोरोसिस के उन्नत चरणों का उपचार एक बहुत ही कठिन मामला है। वास्तव में, ऑस्टियोपोरोसिस की शुरुआत और विकास को रोकने के लिए कुछ उपाय इस बीमारी से निपटने में सफलता की कुंजी हैं। और इसीलिए, ऑस्टियोपोरोसिस के जोखिम वाले लोगों की पहचान करके विकास के प्रारंभिक चरण में रोग की पहचान करना अत्यंत महत्वपूर्ण है। यह उल्लेखनीय है कि यह रोग स्पष्ट लक्षणों के बिना, काफी स्पष्ट रूप से आगे बढ़ता है, जब तक कि अचानक किसी प्रकार का फ्रैक्चर या दरार व्यक्ति को आश्चर्यचकित नहीं कर लेता। एक नियम के रूप में, बीमारी को रोकने के उपाय करने में पहले ही बहुत देर हो चुकी है - यह इलाज का समय है। आख़िरकार, आने वाली बीमारी की भविष्यवाणी करने के लिए क्या करने की ज़रूरत हैफ्रैक्चर की प्रतीक्षा किए बिना? इस लेख में दी गई जानकारी उन लोगों के लिए बेहद उपयोगी होगी, जिन्हें संदेह है कि उन्हें हड्डी के ऊतकों के साथ कुछ समस्याएं हैं, लेकिन ऑस्टियोपोरोसिस के स्पष्ट लक्षणों की अनुपस्थिति के कारण अभी तक डॉक्टर से मिलने का फैसला नहीं किया है।
1. नैदानिक जोखिम कारकों का आकलन
 नैदानिक जोखिम कारक न केवल ऑस्टियोपोरोसिस की समस्या से निपटने वाले विशेषज्ञों के लिए जाने जाते हैं। हम आपके ध्यान में मुख्य कारक लाते हैं, जिस पर कोई भी आम आदमी ध्यान देने में काफी सक्षम है.
नैदानिक जोखिम कारक न केवल ऑस्टियोपोरोसिस की समस्या से निपटने वाले विशेषज्ञों के लिए जाने जाते हैं। हम आपके ध्यान में मुख्य कारक लाते हैं, जिस पर कोई भी आम आदमी ध्यान देने में काफी सक्षम है.
-- बढ़ी उम्र।
-- समय से पहले रजोनिवृत्ति (45 वर्ष की आयु से पहले)।
-- पुरुषों और महिलाओं में सेक्स हार्मोन के स्तर में कमी के विभिन्न मामले।
-- कोर्टिसोन (एक लोकप्रिय स्टेरॉयड) नामक दवा का लंबे समय तक उपयोग।
-- मामूली चोटों और चोटों के कारण पिछला फ्रैक्चर।
-- शराब और निकोटीन की लत।
-- कुछ हार्मोनल परिवर्तन, आंतों के रोग, या घातक ट्यूमर।
-- अत्यधिक पतलापन।
-- पारिवारिक इतिहास, यानी प्रत्यक्ष पूर्वजों की उपस्थिति जो ऑस्टियोपोरोसिस से पीड़ित थे।
-- अपर्याप्त पोषण, कम कैल्शियम का सेवन, और खाने के विकार (उदाहरण के लिए, भोजन से परहेज के साथ एनोरेक्सिया; या बुलिमिया, एक गंभीर भूख)।
दुर्भाग्य से, नैदानिक कारकों का मूल्यांकन करके ऑस्टियोपोरोसिस की पहचान करना सबसे सटीक और निश्चित तरीका नहीं है, चूंकि यह रोग उन लोगों में भी विकसित हो सकता है जिन्हें ऊपर सूचीबद्ध बीमारियों और विकारों का खतरा नहीं है। हालांकि, ये कारक एक निश्चित निष्कर्ष पर पहुंचने के लिए काफी हैं, जिसके अनुसार प्रारंभिक अवस्था में ऑस्टियोपोरोसिस का पता लगाने के उपायों में से एक हड्डी द्रव्यमान का माप है।
2. अस्थि द्रव्यमान का मापन
 विशेषज्ञों को पता है कि कम अस्थि द्रव्यमान सीधे फ्रैक्चर के जोखिम से संबंधित है, जिसका अर्थ है कि किसी निश्चित समय पर हड्डी के द्रव्यमान को मापना है फ्रैक्चर की भविष्यवाणी करने का सबसे अच्छा तरीका... वास्तव में, यह गतिविधि - अस्थि द्रव्यमान को मापना - उन लोगों की पहचान करने के लिए कार्यक्रम का एक अनिवार्य हिस्सा बन जाना चाहिए जो ऑस्टियोपोरोसिस के जोखिम में हैं। ऐसा माना जाता है कि प्रशिक्षित चिकित्सक भी ऐसा करने में सक्षम हैं। लेकिन एक निश्चित व्यक्ति के अस्थि द्रव्यमान का ज्ञान उचित मूल्यांकन मानदंड के बिना, यानी बिना किसी सहवर्ती कारकों के क्या देगा? ऐसे मानदंडों के बिना, यह वास्तव में एक व्यर्थ अभ्यास है।वास्तव में, ऐसे मानदंड हैं, और उनमें से कुछ ऊपर वर्णित जोखिम कारकों के साथ ओवरलैप करते हैं।
विशेषज्ञों को पता है कि कम अस्थि द्रव्यमान सीधे फ्रैक्चर के जोखिम से संबंधित है, जिसका अर्थ है कि किसी निश्चित समय पर हड्डी के द्रव्यमान को मापना है फ्रैक्चर की भविष्यवाणी करने का सबसे अच्छा तरीका... वास्तव में, यह गतिविधि - अस्थि द्रव्यमान को मापना - उन लोगों की पहचान करने के लिए कार्यक्रम का एक अनिवार्य हिस्सा बन जाना चाहिए जो ऑस्टियोपोरोसिस के जोखिम में हैं। ऐसा माना जाता है कि प्रशिक्षित चिकित्सक भी ऐसा करने में सक्षम हैं। लेकिन एक निश्चित व्यक्ति के अस्थि द्रव्यमान का ज्ञान उचित मूल्यांकन मानदंड के बिना, यानी बिना किसी सहवर्ती कारकों के क्या देगा? ऐसे मानदंडों के बिना, यह वास्तव में एक व्यर्थ अभ्यास है।वास्तव में, ऐसे मानदंड हैं, और उनमें से कुछ ऊपर वर्णित जोखिम कारकों के साथ ओवरलैप करते हैं।
अस्थि द्रव्यमान को मापने के लिए अतिरिक्त मानदंड
-- हड्डी के ऊतकों से जुड़े अन्य विकारों या विकारों की उपस्थिति; रजोनिवृत्ति की प्रारंभिक शुरुआत; दोनों लिंगों में सेक्स हार्मोन की कमी हुई सामग्री; हार्मोनल विकार, एसोफेजेल कैंसर, पोषण संबंधी विकार; जहरीली दवाएं लेना।
-- फ्रैक्चर या कम हड्डी द्रव्यमान दिखाने वाले एक्स-रे निष्कर्ष।
-- इससे पहले अभिघातजन्य अस्थिभंग(फ्रैक्चर जो चोटों के कारण नहीं, बल्कि हड्डी के ऊतकों के नरम होने के कारण हुआ हो)।
-- जब हार्मोन रिप्लेसमेंट थेरेपी के साथ उपचार शुरू करने (या जारी रखने) की आवश्यकता के बारे में कोई प्रश्न हो।
-- दीर्घकालिक जोखिम के स्पष्ट कारकों की उपस्थिति: वंशानुगत लक्षण, शराब और (या) तंबाकू की लत, अत्यधिक पतलापन।
दूसरे शब्दों में, उपरोक्त संकेतों के साथ कम अस्थि द्रव्यमान बहुत खतरे की घंटी बननी चाहिए जो स्पष्ट रूप से ऑस्टियोपोरोसिस की उपस्थिति का संकेत देती है... अस्थि ऊतक के समान द्रव्यमान को मापने के लिए, वे आम तौर पर सबसे लोकप्रिय तरीकों का उपयोग करते हैं, जिसके बारे में जानकारी नीचे प्रस्तुत की गई है।
अस्थि द्रव्यमान को मापने के लिए बुनियादी तरीके
- दुहरी शक्ति एक्स - रे अवशोषण क्षमतामापक
 इस जटिल नाम से डरो मत। वास्तव में, दोहरी ऊर्जा एक्स-रे अवशोषणमिति (डीएक्सए) विधि है अस्थि खनिज घनत्व को मापने के लिए सबसे लोकप्रिय (और सबसे सटीक) तरीकों में से एक... जब इस विधि से मापा जाता है, तो एक्स-रे रीढ़, जांघों और कंकाल के अन्य हिस्सों से होकर गुजरती है। जैसा कि ऊपर बताया गया है, विधि स्वयं बहुत सटीक और दर्द रहित है।
इस जटिल नाम से डरो मत। वास्तव में, दोहरी ऊर्जा एक्स-रे अवशोषणमिति (डीएक्सए) विधि है अस्थि खनिज घनत्व को मापने के लिए सबसे लोकप्रिय (और सबसे सटीक) तरीकों में से एक... जब इस विधि से मापा जाता है, तो एक्स-रे रीढ़, जांघों और कंकाल के अन्य हिस्सों से होकर गुजरती है। जैसा कि ऊपर बताया गया है, विधि स्वयं बहुत सटीक और दर्द रहित है।
-- सीटी स्कैन
कंप्यूटेड टोमोग्राफी पद्धति का उपयोग करते समय, रीढ़ की हड्डियों के द्रव्यमान को मापा जाता है। आज इस विधि से जांघों की हड्डियों के द्रव्यमान को मापना संभव नहीं है। यदि हम कंप्यूटेड टोमोग्राफी (सीटी) की विधि की तुलना पिछली विधि (डीएक्सए) से करते हैं, तो सीटी के मामले में, रोगी को विकिरण की एक बड़ी खुराक प्राप्त होती है; और प्राप्त आंकड़े कम सटीक हैं।
अस्थि द्रव्यमान को मापने के लिए अतिरिक्त तरीके
- फ्लोरोस्कोपी द्वारा जांच
इस मामले में, हम एक पारंपरिक एक्स-रे के बारे में बात कर रहे हैं। ऐसा प्रतीत होता है, पारंपरिक एक्स-रे प्राप्त करने, फ्रैक्चर और विकृतियों को ठीक करने और हड्डी के ऊतकों के द्रव्यमान का निर्धारण करने से आसान क्या हो सकता है? वास्तव में, अस्थि द्रव्यमान में परिवर्तन रिकॉर्ड करने के लिए उपयोग की जाने वाली यह विधि पर्याप्त सटीक नहीं है... जैसा कि अभ्यास से पता चलता है, हड्डी के ऊतकों के द्रव्यमान को 40 प्रतिशत तक कम किया जाना चाहिए ताकि इन परिवर्तनों को एक्स-रे पर दर्ज किया जा सके। और यह दूसरे तरीके से होता है - एक्स-रे में हड्डी के ऊतकों में कमी दिखाई देती है, लेकिन 25 प्रतिशत मामलों में इस जानकारी की पुष्टि नहीं होती है।
- सिंगल-फोटॉन अवशोषकमिति
यह विधि आपको कलाई और फोरआर्म्स के हड्डी के ऊतकों के आकार को ठीक करने की अनुमति देती है; यह जानकारी अक्सर बहुत उपयोगी होती है, लेकिन प्राप्त आंकड़े कंकाल के अन्य हिस्सों में अस्थि घनत्व की स्थिति के बारे में निष्कर्ष निकालने की अनुमति नहीं देते हैं।
- अल्ट्रासाउंड
इस विधि से एड़ी या निचले पैर की हड्डी की मोटाई को मापने की एक निश्चित क्षमता होती है। लेकिन इस समय, ऑस्टियोपोरोसिस के निदान की पुष्टि करने के लिए इस पद्धति का व्यावहारिक रूप से उपयोग नहीं किया जाता है।
3. जैव रासायनिक विश्लेषण
एक जैव रासायनिक विश्लेषण, जो रक्त और मूत्र के नमूनों पर किया जाता है, ऑस्टियोपोरोसिस के जोखिम समूह को निर्धारित करने में अलग है। प्राप्त परिणाम का पता लगाना संभव बनाते हैं तथाकथित हड्डी रीमॉडेलिंग की प्रक्रिया कैसी है, यानी हड्डी के नवीनीकरण की प्रक्रिया... नतीजतन, विशेषज्ञ यह निर्धारित करने में सक्षम है कि क्या हड्डी का द्रव्यमान खो रहा है और क्या किसी व्यक्ति को फ्रैक्चर का खतरा है। इसके अलावा, इस पद्धति का उपयोग ऑस्टियोपोरोसिस के उपचार के लिए कुछ उपचारों की प्रभावशीलता को निर्धारित करने के लिए किया जाता है।
हड्डियों की संरचना में बदलाव के साथ कंकाल की बीमारी है: द्रव्यमान में कमी, ताकत में कमी और नाजुकता में वृद्धि। रोग स्पर्शोन्मुख है और अक्सर त्रिज्या, ऊरु गर्दन या कशेरुक निकायों के फ्रैक्चर के बाद ही पता लगाया जाता है। न केवल ऑस्टियोपोरोसिस की पहचान करना, बल्कि इसके कारण का निर्धारण करना भी महत्वपूर्ण है। इस उद्देश्य के लिए, एक्स-रे, डेंसिटोमेट्री, सीटी, हड्डी के ऊतकों के चयापचय की जांच और हार्मोनल स्तर सहित रोगी की व्यापक जांच की जाती है। कैल्शियम की तैयारी, कैल्सीटोनिन, विटामिन डी, बायोफॉस्फोनेट्स और हार्मोनल तैयारी के साथ एक परिसर में उपचार किया जाता है।
सामान्य जानकारी
ऑस्टियोपोरोसिस (लैटिन ऑस्टियन बोन + पोरोस पोर, होल से) हड्डियों की संरचना में बदलाव के साथ कंकाल की एक बीमारी है। हड्डियों का द्रव्यमान धीरे-धीरे कम हो जाता है, वे कम मजबूत, अधिक नाजुक हो जाती हैं। रोग स्पर्शोन्मुख है और अक्सर त्रिज्या, ऊरु गर्दन या कशेरुक निकायों के फ्रैक्चर के बाद ही पता लगाया जाता है। डब्ल्यूएचओ के अनुसार, हृदय और रक्त वाहिकाओं की विकृति, ऑन्कोलॉजिकल प्रक्रियाओं और मधुमेह मेलेटस के बाद ऑस्टियोपोरोसिस चौथा सबसे आम गैर-संक्रामक रोग है। यह रोग मुख्य रूप से वृद्ध, रजोनिवृत्ति उपरांत महिलाओं को प्रभावित करता है।
ऑस्टियोपोरोसिस के कारण
पैथोलॉजी पॉलीटियोलॉजिकल की श्रेणी से संबंधित है। प्राथमिक ऑस्टियोपोरोसिस का सबसे आम कारण उम्र से संबंधित (इनवोल्यूशनल) बोन रीमॉडेलिंग है। कम सामान्यतः, रोग का प्राथमिक रूप वंशानुगत होता है या अज्ञात कारणों से होता है। इनवोल्यूशनल ऑस्टियोपोरोसिस के पूर्वगामी कारक हैं:
- पारिवारिक इतिहास (मामूली आघात के परिणामस्वरूप परिवार के बड़े सदस्यों में फ्रैक्चर के संकेत);
- वृद्ध और वृद्धावस्था;
- दैहिक काया, वजन घटाने;
- छोटी वृद्धि;
- मासिक धर्म की देर से शुरुआत (15 वर्ष और उससे अधिक उम्र में);
- रजोनिवृत्ति की प्रारंभिक शुरुआत (50 वर्ष तक);
- बड़ी संख्या में गर्भधारण और प्रसव;
- लंबे समय तक स्तनपान।
चूंकि अस्थि ऊतक की स्थिति एस्ट्रोजेन के उत्पादन पर निर्भर करती है, इसलिए पोस्टमेनोपॉज़ल अवधि में ऑस्टियोपोरोसिस की घटनाएं नाटकीय रूप से बढ़ जाती हैं। 50-55 वर्ष की महिलाएं ऑस्टियोपोरोसिस के कारण पुरुषों की तुलना में 4-7 गुना अधिक बार फ्रैक्चर से पीड़ित होती हैं। 70 साल की उम्र तक हर दूसरी महिला को फ्रैक्चर होता है।
माध्यमिक प्रणालीगत ऑस्टियोपोरोसिस अंतःस्रावी विकारों, दैहिक विकृति और रोगी की जीवन शैली के कारण होता है। रोग के द्वितीयक रूप के विकास के लिए जोखिम कारक हैं:
- आंतरिक अंगों की गतिविधि का उल्लंघन, जिसमें शामिल हैं - खाने के विकार और अंतःस्रावी ग्रंथियों की गतिविधि, गुर्दे की बीमारी, कुछ ऑटोइम्यून विकृति;
- कुछ दवाएं लेना, निकोटीन, शराब और कॉफी का दुरुपयोग;
- निष्क्रियता, अपर्याप्त शारीरिक गतिविधि, लंबे समय तक बिस्तर पर आराम (चोटों, संचालन, पुरानी विकृति के साथ)।
हड्डी की संरचना के उल्लंघन के साथ, माध्यमिक स्थानीय ऑस्टियोपोरोसिस बीमारियों और रोग स्थितियों की पृष्ठभूमि के खिलाफ बनता है। संभावित कारण हैं:
- लंबे समय तक स्थिरीकरण, न्यूरोट्रॉफिक विकारों की उपस्थिति में दर्दनाक चोटें;
- भड़काऊ प्रक्रियाएं, जैसे ऑस्टियोमाइलाइटिस;
- प्राथमिक घातक अस्थि ट्यूमर, अन्य स्थानीयकरणों के नियोप्लाज्म के अस्थि मेटास्टेसिस।
रोगजनन
ऑस्टियोपोरोसिस के विकास के लिए कोई एकल तंत्र नहीं है, क्योंकि हड्डी के ऊतकों की संरचना और संरचना में परिवर्तन की गतिशीलता उत्तेजक बीमारी (माध्यमिक ऑस्टियोपोरोसिस में) और विभिन्न जोखिम कारकों (प्राथमिक प्रक्रिया में) की उपस्थिति से निर्धारित होती है। इसी समय, कई क्रमिक चरणों को प्रतिष्ठित किया जाता है, जो सभी प्रकार के विकृति विज्ञान में देखे जाते हैं।
वृद्धि या नवीनीकरण के दौरान अस्थि निर्माण बिगड़ा हुआ है। हड्डी का विनाश उसकी बहाली पर हावी होने लगता है। घनत्व, अस्थि द्रव्यमान कम हो जाता है। कॉर्टिकल परत की मोटाई और ट्रेबेक्यूला की संख्या कम हो जाती है। नतीजतन, ऑस्टियोपोरोसिस हड्डी की ताकत विशेषताओं को प्रभावित करता है, बच्चों में विकृति होती है, और वयस्कों में फ्रैक्चर होता है।
हड्डियों के घनत्व में कमी के अनुपात में फ्रैक्चर का खतरा बढ़ जाता है। हड्डियों के घनत्व में 10% की कमी के साथ, फ्रैक्चर की आवृत्ति 2-3 गुना बढ़ जाती है। ऑस्टियोपोरोसिस मुख्य रूप से रद्द पदार्थ (कशेरुक, कलाई के जोड़ में प्रकोष्ठ की हड्डियों) की प्रबलता के साथ हड्डियों को प्रभावित करता है, इसलिए, रोग की विशिष्ट जटिलताएं कशेरुक निकायों के फ्रैक्चर, त्रिज्या के बाहर के एपिफेसिस हैं।
वर्गीकरण
घरेलू आघात विज्ञान और आर्थोपेडिक्स में, व्यवस्थितकरण का उपयोग किया जाता है, जिसे 1997 में रूसी एसोसिएशन फॉर ऑस्टियोपोरोसिस की एक बैठक में अपनाया गया था। इस वर्गीकरण के अनुसार, ऑस्टियोपोरोसिस के दो मुख्य रूप हैं - प्राथमिक और माध्यमिक। प्राथमिक रूप में हमेशा एक प्रणालीगत प्रकृति होती है, जो रोग के सभी मामलों में 85-90% होती है, इसे चार उपसमूहों में विभाजित किया जाता है:
- रजोनिवृत्ति उपरांत... यह हार्मोनल स्तर में बदलाव के कारण होता है, रजोनिवृत्ति के बाद (आमतौर पर 50 वर्ष की आयु के बाद) महिलाओं में इसका निदान किया जाता है।
- बूढ़ा... यह उम्र बढ़ने की प्रक्रियाओं के कारण होता है, आमतौर पर 70 वर्ष से अधिक उम्र के लोगों में पाया जाता है, पुरुषों में यह कम उम्र (प्रीसेनाइल रूप) में पाया जा सकता है।
- किशोर... विकास के कारणों को स्थापित नहीं किया गया है। यह किशोरों में मनाया जाता है, यह अत्यंत दुर्लभ है।
- अज्ञातहेतुक... एटियलजि अज्ञात है। यह युवा और मध्यम आयु (20-50 वर्ष) के पुरुषों और महिलाओं में होता है।
माध्यमिक ऑस्टियोपोरोसिस को एटियलॉजिकल कारक के आधार पर उपसमूहों में विभाजित किया गया है। इस स्थिति के आठ रूप हैं, जिसके कारण हैं:
- अंतःस्रावी रोग: इंसुलिन पर निर्भर मधुमेह मेलेटस, इटेन्को-कुशिंग सिंड्रोम और रोग, अतिगलग्रंथिता, अतिपरजीविता, हाइपोगोनाडिज्म, हाइपोपिट्यूटारिज्म।
- पाचन रोग: कुअवशोषण सिंड्रोम, गैस्ट्रिक उच्छेदन के बाद की स्थिति, पुरानी जिगर की बीमारी।
- गुर्दे खराब: फैंकोनी सिंड्रोम, रीनल ट्यूबलर एसिडोसिस, क्रोनिक रीनल फेल्योर।
- आमवाती विकृति: रूमेटोइड गठिया, एंकिलोज़िंग स्पोंडिलिटिस, एसएलई।
- रक्त के रोग: थैलेसीमिया, मल्टीपल मायलोमा, सिस्टमिक मास्टोसाइटोसिस, लिम्फोमा, ल्यूकेमिया।
- अन्य शर्तें: लंबे समय तक स्थिरीकरण, सीओपीडी, डिम्बग्रंथि हटाने या अंग प्रत्यारोपण के बाद की स्थिति, शराब, एनोरेक्सिया नर्वोसा, उपवास।
- आनुवंशिक विकृति: मार्फन सिंड्रोम, ओस्टोजेनेसिस इम्परफेक्टा, होमोसिस्टिनुरिया, एहलर्स-डानलोस सिंड्रोम।
- दवा लेना: इम्यूनोसप्रेसेन्ट्स, थायराइड हार्मोन, एंटीकॉन्वेलेंट्स, ग्लुकोकोर्तिकोइद दवाएं, एंटासिड एल्यूमीनियम युक्त दवाएं।
व्यापकता को ध्यान में रखते हुए, स्थानीय और प्रणालीगत ऑस्टियोपोरोसिस को प्रतिष्ठित किया जाता है, प्रमुख हड्डी क्षति के क्षेत्र को ध्यान में रखते हुए - कॉर्टिकल, ट्रैब्युलर और मिश्रित। रोग एक सक्रिय या निष्क्रिय चरण में हो सकता है।
ऑस्टियोपोरोसिस के लक्षण
अक्सर, प्रणालीगत विकृति लंबे समय तक किसी का ध्यान नहीं जाता है। ऑस्टियोपोरोसिस का एकमात्र लक्षण कभी-कभी रीढ़ (वक्ष और काठ का रीढ़) में दर्द होता है। पसलियों, कूल्हे और टखने के जोड़ों और श्रोणि की हड्डियों के क्षेत्र में दर्द भी संभव है। दर्द सिंड्रोम आमतौर पर तीव्र नहीं होता है, व्यायाम के बाद तेज होता है, मौसम की स्थिति में बदलाव के साथ।
पोस्टमेनोपॉज़ल और सेनील ऑस्टियोपोरोसिस वाले मरीज़ अक्सर दर्द को महत्व नहीं देते हैं, इसे प्राकृतिक उम्र बढ़ने की प्रक्रिया द्वारा समझाते हैं, इसलिए वे डॉक्टर से परामर्श नहीं करते हैं। ऑस्टियोपोरोसिस कई वर्षों में प्रगति करता है। पीठ दर्द धीरे-धीरे बढ़ता है, रोगी की ऊंचाई कम हो जाती है, उसकी मुद्रा बदल जाती है, रीढ़ कम मोबाइल हो जाती है।
ऑस्टियोपोरोसिस की सबसे महत्वपूर्ण अभिव्यक्ति फ्रैक्चर है, अक्सर मिटाए गए नैदानिक लक्षणों के साथ। एक विशिष्ट स्थान पर रे फ्रैक्चर का आमतौर पर अधिक स्पष्ट दर्द सिंड्रोम, एडिमा की उपस्थिति और बाहरी विकृति के कारण समय पर निदान किया जाता है। वर्टेब्रल फ्रैक्चर अपरिचित रह सकते हैं; बुजुर्ग रोगियों में गंभीर ऑस्टियोपोरोसिस में, संपीड़न फ्रैक्चर की पृष्ठभूमि के खिलाफ कई कशेरुकाओं के शरीर की ऊंचाई में उल्लेखनीय कमी के कारण कभी-कभी एक कूबड़ बनता है।
विशेष रूप से खतरे में ऊरु गर्दन के फ्रैक्चर हैं, जो अधिक बार सेनील ऑस्टियोपोरोसिस के रोगियों में पाए जाते हैं, जो रोग के इस रूप में कॉर्टिकल और ट्रैब्युलर हड्डियों को एक साथ नुकसान के साथ जुड़ा हुआ है। मजबूर गतिहीनता के कारण, कई रोगियों में कंजेस्टिव निमोनिया बनता है, थ्रोम्बोटिक जटिलताओं का खतरा बढ़ जाता है, जिससे मृत्यु हो सकती है।
वंशानुगत ऑस्टियोपोरोसिस
ऑस्टियोपोरोसिस के आनुवंशिक रूप से निर्धारित रूपों में नैदानिक तस्वीर रोग के प्रकार से निर्धारित होती है। मार्फन सिंड्रोम और होमोसिस्टीनुरिया के साथ, हड्डी की ताकत विशेषताओं में मध्यम या नगण्य कमी होती है। ऑस्टियोपोरोसिस के साथ, कंकाल (लम्बी अंग, arachnodactyly) में विशिष्ट परिवर्तन, विशिष्ट नेत्र और तंत्रिका संबंधी विकार प्रकट होते हैं। ऑस्टियोपोरोसिस का कोर्स अपेक्षाकृत अनुकूल है।
ओस्टोजेनेसिस इम्परफेक्टा के चार रूप हैं, जो एक ऑटोसोमल डोमिनेंट या ऑटोसोमल रिसेसिव तरीके से प्रसारित होते हैं। सबसे अनुकूल प्रकार IV है, जिसमें हड्डियों की नाजुकता अन्य अंगों और प्रणालियों में परिवर्तन के साथ नहीं होती है। ऑस्टियोपोरोसिस की गंभीरता भिन्न होती है, पैथोलॉजी को जन्म के समय, बचपन या किशोरावस्था में, अंगों की वक्रता, एकल या एकाधिक फ्रैक्चर द्वारा प्रकट किया जा सकता है।
अस्थिजनन अपूर्णता II एक घातक सिंड्रोम है। आधे मामलों में, मृत जन्म देखा जाता है, बाकी बच्चे शैशवावस्था में श्वसन विफलता से मर जाते हैं। टाइप I रोग अंगों के फ्रैक्चर और वक्रता से प्रकट होता है, कभी-कभी वयस्कों में काइफोस्कोलियोसिस द्वारा, टाइप III की तुलना में अधिक अनुकूल रूप से आगे बढ़ता है, जिसमें सूचीबद्ध लक्षणों के साथ, जल्दी स्पष्ट काइफोस्कोलियोसिस, गंभीर कार्डियोपल्मोनरी जटिलताएं होती हैं।
जटिलताओं
पैथोलॉजिकल फ्रैक्चर ऑस्टियोपोरोसिस की अभिव्यक्तियाँ हैं और साथ ही इसकी जटिलताएँ भी हैं। परिणाम में त्रिज्या के फ्रैक्चर के साथ, अक्सर कलाई के जोड़ में गतिशीलता का प्रतिबंध होता है, हाथ की ताकत में कमी होती है। रीढ़ की हड्डी के बार-बार फ्रैक्चर लगातार दर्द का कारण बनते हैं, रोगियों की गतिशीलता को नकारात्मक रूप से प्रभावित करते हैं, और घरेलू कर्तव्यों को पूरा करने की क्षमता को सीमित करते हैं।
ऊरु गर्दन के फ्रैक्चर के साथ, स्वतंत्र हड्डी संलयन नहीं होता है, इसलिए, यदि सर्जिकल उपचार को छोड़ दिया जाता है या सर्जरी के लिए मतभेद होते हैं, तो अंग का सहायक कार्य बहाल नहीं होता है। 20-25% मामलों में, इस तरह की चोटें चोट के बाद वर्ष की पहली छमाही के दौरान ऑस्टियोपोरोसिस के रोगियों की मृत्यु का कारण बनती हैं, और 40-45% में गंभीर विकलांगता की शुरुआत होती है।
निदान
ऑस्टियोपोरोसिस का निदान एक आर्थोपेडिक ट्रूमेटोलॉजिस्ट से परामर्श करने की प्रक्रिया में किया जाता है, इसमें उद्देश्य विधियां और प्रक्रियाएं शामिल होती हैं, जिसके दौरान अस्थि खनिज घनत्व को मापा जाता है। निम्नलिखित तकनीकों का उपयोग किया जाता है:
- मतदान, निरीक्षण... साक्षात्कार के दौरान, डॉक्टर लक्षणों के विकास की अवधि और गतिशीलता का पता लगाता है, विशिष्ट एनामेनेस्टिक संकेतों (लंबे समय तक दर्द, लगातार फ्रैक्चर) पर ध्यान आकर्षित करता है। एक वस्तुनिष्ठ परीक्षा के दौरान, एक विशेषज्ञ पोस्टुरल विकारों की पहचान करता है, और यदि आनुवंशिक रूप से निर्धारित ऑस्टियोपोरोसिस का संदेह है, तो वह एक विशेष बीमारी के लक्षणों को निर्धारित करता है।
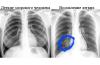
- डेन्सिटोमीटरी... आपको अस्थि खनिज घनत्व (बीएमडी) का आकलन करने की अनुमति देता है। दोहरी एक्स-रे अवशोषणमिति के लिए माप सटीकता 2% है। अस्थि घनत्व का निर्धारण करने के लिए, एक-फोटॉन (हमेशा सूचनात्मक नहीं) और दो-फोटॉन डेंसिटोमेट्री, रीढ़ की मात्रात्मक सीटी का भी उपयोग किया जाता है। स्क्रीनिंग अध्ययनों के लिए, कम सटीक अल्ट्रासाउंड डेंसिटोमेट्री का उपयोग किया जाता है।
- एक्स-रे तरीके... वे रोग के निदान में बहुत जानकारीपूर्ण नहीं हैं, वे मज़बूती से केवल अस्थि ऊतक द्रव्यमान (30% से अधिक) के एक महत्वपूर्ण नुकसान के साथ ऑस्टियोपोरोसिस के लक्षणों को प्रकट कर सकते हैं। वे ताजा फ्रैक्चर, साथ ही कॉलस और पोस्ट-आघात संबंधी विकृतियों का पता लगाने के लिए निर्धारित हैं, जो हड्डी की अखंडता के इतिहास का संकेत देते हैं।
- लैब परीक्षण... रक्त में फास्फोरस, कैल्शियम, विटामिन डी और पैराथाइरॉइड हार्मोन के स्तर और मूत्र में फास्फोरस और कैल्शियम की दैनिक हानि का आकलन करने के लिए परीक्षण किए जाते हैं। संभव माध्यमिक ऑस्टियोपोरोसिस के साथ, थायराइड हार्मोन, टेस्टोस्टेरोन और यकृत मार्करों का अध्ययन किया जा सकता है।
डब्ल्यूएचओ के मानदंड के अनुसार, ऑस्टियोपोरोसिस का निदान बीएमडी में 2.5 या उससे अधिक मानक संकेतकों की कमी के साथ किया जाता है, जो समान लिंग के 30 वर्ष के लोगों के औसत बीएमडी की तुलना में होता है। ऑस्टियोपोरोसिस के विभिन्न रूपों के बीच विभेदक निदान किया जाता है। जब अन्य अंगों से विकारों के साथ वंशानुगत सिंड्रोम की पहचान की जाती है, तो नेत्र रोग विशेषज्ञ, न्यूरोलॉजिस्ट और अन्य विशेषज्ञों से परामर्श करना आवश्यक हो सकता है।
ऑस्टियोपोरोसिस उपचार
उपचार दीर्घकालिक है, इसमें उत्तेजक विकृति (यदि कोई हो) में सुधार, जीवनशैली में बदलाव, ड्रग थेरेपी, उत्पन्न होने वाली जटिलताओं को खत्म करने के रूढ़िवादी और सर्जिकल तरीके शामिल हैं। ऑस्टियोपोरोसिस उपचार का मुख्य लक्ष्य इसके ठीक होने की प्रक्रिया के एक साथ सक्रियण के साथ हड्डी के ऊतकों के नुकसान को कम करना है, नकारात्मक परिणामों के विकास को रोकना या रोगी के जीवन की गुणवत्ता पर उनके प्रभाव को कम करना है।
गैर-दवा उपचार
व्यवहार की कुछ रूढ़ियों का सुधार ऑस्टियोपोरोसिस के विकास को काफी धीमा कर सकता है। मानक कार्यक्रम में निम्नलिखित आइटम शामिल हैं:
- आहार... कैल्शियम युक्त खाद्य पदार्थ दिखाए जाते हैं। ऑस्टियोपोरोसिस के साथ, आपको नियमित रूप से डेयरी उत्पाद, मछली, हरी सब्जियां, फलियां, हेज़लनट्स, उच्च कैल्शियम सामग्री वाले मिनरल वाटर का सेवन करना चाहिए। कैल्शियम का अवशोषण अन्य ट्रेस तत्वों और विटामिन की सामग्री पर निर्भर करता है, इसलिए आहार संतुलित होना चाहिए।
- शारीरिक व्यायाम... शारीरिक गतिविधि मध्यम लेकिन नियमित होनी चाहिए। प्रीमेनोपॉज़ल महिलाओं को रोगनिरोधी रूप से तैराकी, योग, व्यायाम मशीन, साइकिल चलाना और लंबी सैर की सलाह दी जाती है। यदि ऑस्टियोपोरोसिस के संकेत हैं, तो विशेष व्यायाम चिकित्सा परिसरों को निर्धारित किया जाता है।
- बुरी आदतों की अस्वीकृति... धूम्रपान और शराब पीना छोड़ना आवश्यक है, आहार में कॉफी की मात्रा को सीमित करें। यह आपको हड्डियों के ऊतकों के पुनर्जनन की प्रक्रिया में सुधार करने के लिए, गुर्दे द्वारा कैल्शियम के अत्यधिक उत्सर्जन से बचने की अनुमति देता है।
रूढ़िवादी चिकित्सा
ऑस्टियोपोरोसिस के जटिल दवा उपचार में हार्मोनल थेरेपी, विटामिन डी, बिसफ़ॉस्फ़ोनेट्स, कैल्सीटोनिन और अन्य दवाओं सहित लंबे पाठ्यक्रमों के लिए दवाएं लेना शामिल है। ऑस्टियोपोरोसिस के लिए उपचार योजना लिंग, आयु और जोखिम कारकों पर आधारित है:
- अनाबोलिक दवाएं... पैराथाइरॉइड हार्मोन की तैयारी (टेरीपैराटाइड, पुनः संयोजक मानव पीटीएच) हड्डियों की ताकत बढ़ाती है, हड्डी के गठन के चरण को लंबा करती है, और माइक्रोफ़्रेक्चर के उपचार को बढ़ावा देती है।
- एंटी-कैटोबोलिक एजेंट... बिसफ़ॉस्फ़ोनेट्स (एलेंड्रोनेट, राइसड्रोनेट, आईबैंड्रोनेट और उनके एनालॉग्स), कैल्सीटोनिन (उदाहरण के लिए, सैल्मन कैल्सीटोनिन) हड्डी के पुनर्जीवन गतिविधि को कम करते हैं और हड्डी के ऊतक वास्तुकला व्यवधान को रोकते हैं।
- हार्मोनल दवाएं... वे एक प्रकार की एंटी-कैटोबोलिक दवाएं हैं। एस्ट्रोजेन, एण्ड्रोजन, जेनेजेन निर्धारित किए जा सकते हैं। महिलाओं के लिए दवाएं चुनते समय, रजोनिवृत्ति के चरण, गर्भाशय की उपस्थिति, मासिक धर्म के बाद की अवधि में मासिक धर्म जैसी प्रतिक्रियाओं की एक महिला की इच्छा को ध्यान में रखा जाता है।
- कैल्शियम और विटामिन डी की तैयारी... उनका उपयोग ऑस्टियोपोरोसिस के लिए जटिल चिकित्सा के भाग के रूप में चयापचय प्रक्रियाओं को सामान्य करने के लिए किया जाता है। कैल्शियम ट्राइफॉस्फेट, साइट्रेट या कार्बोनेट लेना सबसे अच्छा विकल्प है, कैल्शियम ग्लूकोनेट का उपयोग अनुचित माना जाता है। विटामिन डी3 विटामिन डी2 की तुलना में अधिक प्रभावी है।
सहवर्ती गंभीर जिगर और गुर्दे की बीमारियों, थ्रोम्बोम्बोलिज़्म, तीव्र थ्रोम्बोफ्लिबिटिस, गर्भाशय रक्तस्राव, महिला जननांग अंगों के ट्यूमर और मधुमेह मेलेटस के गंभीर रूपों के मामले में हार्मोन थेरेपी को contraindicated है। ऑस्टियोपोरोसिस के हार्मोनल उपचार की प्रक्रिया में, रक्तचाप को नियंत्रित करना और ऑन्कोसाइटोलॉजिकल अध्ययन करना आवश्यक है। आईएलबीआई का आयोजन साल में एक बार होता है।
शल्य चिकित्सा
ऑस्टियोपोरोसिस सर्जरी के लिए मुख्य संकेत एक पैथोलॉजिकल हिप फ्रैक्चर है। हस्तक्षेप न केवल जीवन की गुणवत्ता में सुधार करना संभव बनाता है, बल्कि रोगी की प्रारंभिक सक्रियता सुनिश्चित करने के लिए भी संभव बनाता है, इसलिए, लंबे समय तक बिस्तर पर आराम से जुड़ी खतरनाक जटिलताओं की संख्या को कम करने के लिए, इसलिए, उन्हें बुजुर्ग रोगियों के लिए भी किया जाता है। उपयोग किया जाता है:
- ऊरु गर्दन के अस्थिसंश्लेषण... यह विशेष नाखून, घुमावदार प्लेटों, बुनाई सुइयों का उपयोग करके किया जाता है। चलने के कार्य को बनाए रखते हुए टुकड़ों का विश्वसनीय निर्धारण, मजबूत संयोजी ऊतक संलयन प्रदान करता है।
- हिप आर्थ्रोप्लास्टी... यह कुल या एकध्रुवीय हो सकता है। यह आमतौर पर शारीरिक रूप से सक्रिय मध्यम आयु वर्ग और बुजुर्ग रोगियों में उपयोग किया जाता है। लंबी अवधि में, अंग के कार्य पूरी तरह से बहाल हो जाते हैं, एंडोप्रोस्थेसिस का सेवा जीवन 15-20 वर्ष है।
पश्चात की अवधि में, एनाल्जेसिक, एंटीबायोटिक्स निर्धारित किए जाते हैं, और पुनर्स्थापनात्मक उपाय (मालिश, व्यायाम चिकित्सा, फिजियोथेरेपी) किए जाते हैं।
पूर्वानुमान
ऑस्टियोपोरोसिस के लिए रोग का निदान विकास के कारण और प्रक्रिया की गंभीरता से निर्धारित होता है। हल्के रूपों में, धीमी प्रगति, उपचार की समय पर शुरुआत, परिणाम अनुकूल है, रोगी काम करने और शारीरिक गतिविधि में सक्षम रहते हैं। देर से पता लगाने के साथ, हड्डी की ताकत में कमी, जटिलताओं की उपस्थिति, जीवन की गुणवत्ता में गिरावट संभव है।
प्रोफिलैक्सिस
ऑस्टियोपोरोसिस की रोकथाम कम उम्र से शुरू होनी चाहिए और जीवन भर जारी रहनी चाहिए। यौवन और रजोनिवृत्ति के बाद की अवधि के दौरान निवारक उपायों पर विशेष ध्यान दिया जाना चाहिए। हड्डी के ऊतकों की ताकत में वृद्धि और इसके पुनर्जीवन में कमी अच्छे पोषण (भोजन की संतुलित संरचना, शरीर में कैल्शियम का पर्याप्त सेवन), नियमित शारीरिक गतिविधि से सुगम होती है।
शराब, कॉफी और निकोटीन की खपत को सीमित करना आवश्यक है। वृद्धावस्था में ऑस्टियोपोरोसिस के विकास के जोखिम कारकों की समय पर पहचान की जानी चाहिए, यदि आवश्यक हो तो विटामिन डी, कैल्शियम की खुराक लें। हार्मोनल दवाओं का रोगनिरोधी प्रशासन संभव है। पेरी- और पोस्टमेनोपॉज़ल महिलाओं को कैल्शियम युक्त डेयरी उत्पादों का सेवन बढ़ाने की सलाह दी जाती है।
एलर्जी के मामले में, दूध के लिए खाद्य असहिष्णुता, कैल्शियम की आवश्यकता को विटामिन डी के संयोजन में टैबलेट की तैयारी के साथ फिर से भरा जा सकता है। 50 वर्ष की आयु तक पहुंचने पर, आपको ऑस्टियोपोरोसिस के विकास के जोखिमों की पहचान करने और आवश्यकता निर्धारित करने के लिए नियमित रूप से निवारक परीक्षाओं से गुजरना चाहिए। हार्मोन प्रतिस्थापन उपचार के लिए।
ऑस्टियोपोरोसिसनिम्नलिखित विशेषताओं की विशेषता एक रोग संबंधी स्थिति है:
- अस्थि ऊतक का विनाश: संश्लेषण प्रक्रियाओं पर इसमें क्षय प्रक्रियाएं प्रबल होने लगती हैं
- हड्डियों की ताकत में कमी और, परिणामस्वरूप, उनकी नाजुकता में वृद्धि
- हड्डियों की आंतरिक संरचना का उल्लंघन
ऑस्टियोपोरोसिस सबसे आम बीमारियों में से एक है। इसका प्रचलन वृद्ध और वृद्ध लोगों में सबसे अधिक है। वर्तमान में, ऑस्टियोपोरोसिस की समस्या बहुत प्रासंगिक है, क्योंकि दुनिया के सभी देशों में जीवन प्रत्याशा बढ़ रही है।
कुछ दिलचस्प संख्याएँ:
- ५० वर्ष से अधिक आयु की लगभग ८०% महिलाओं में ऑस्टियोपोरोसिस के लक्षणों का पता लगाया जा सकता है, पुरुषों में यह रोग कम आम है;
- यूरोप के अस्पतालों में, 45 वर्षों के बाद ऑस्टियोपोरोसिस के रोगियों की संख्या हमेशा रोधगलन, मधुमेह मेलेटस, स्तन कैंसर के रोगियों की संख्या से अधिक होती है;
- ऑस्टियोपोरोसिस की सबसे आम जटिलता हिप फ्रैक्चर है (प्रति वर्ष 250 हजार अमेरिकी निवासियों में निदान);
- 65 साल के बाद लगभग हर महिला के खाते में कम से कम एक फ्रैक्चर होता है, और अक्सर यह ऑस्टियोपोरोसिस से जुड़ा होता है;
- विशेषज्ञों के अनुसार, यदि ऑस्टियोपोरोसिस का प्रसार उसी दर से बढ़ता रहा जैसा अभी है, तो 2050 तक यह एक बड़े पैमाने पर महामारी में बदल जाएगा।
यूरोपीय डॉक्टरों ने 1824 से ही ऑस्टियोपोरोसिस की समस्या से सक्रिय रूप से निपटना शुरू किया, जब शोधकर्ता कूपर ने पहली बार कहा कि बुढ़ापे में ऊरु गर्दन का फ्रैक्चर हड्डी के ऊतकों में रोग संबंधी परिवर्तनों से जुड़ा है।
बोन एनाटॉमी
अस्थि ऊतक एक प्रकार का संयोजी ऊतक है।हड्डी की संरचना:
- कोलेजन फाइबर (एक विशेष प्रकार का प्रोटीन) हड्डी के ऊतकों का आधार है
- खनिज यौगिक (मुख्य रूप से कैल्शियम फॉस्फेट) प्रोटीन आधार को घेरते हैं और मजबूत करते हैं, साथ में वे संकेंद्रित रूप से स्थित प्लेट बनाते हैं;
- हड्डी की कोशिकाएं प्लेटों के बीच स्थित होती हैं;
- अस्थि ऊतक की मोटाई में वाहिकाएँ और नसें विशेष चैनलों से होकर गुजरती हैं।
आंतरिक संरचना के आधार पर, हड्डी का पदार्थ कॉम्पैक्ट या स्पंजी हो सकता है (अंदर कई गुहाएं होती हैं, जैसे स्पंज में)।
हड्डियों के प्रकार, संरचना के आधार पर:
- लंबी ट्यूबलर... ऐसी हड्डी के शरीर का मुख्य भाग एक लंबी ट्यूब होती है, जिसकी दीवारों को एक कॉम्पैक्ट पदार्थ द्वारा दर्शाया जाता है, और केंद्र में एक गुहा होता है जिसमें पीले अस्थि मज्जा (वसा ऊतक) होते हैं। हड्डी के सिरे - एपिफेसिस - एक रद्द पदार्थ से बने होते हैं। इसमें लाल अस्थि मज्जा होता है, जो हेमटोपोइजिस के लिए जिम्मेदार होता है।
- छोटी और सपाट हड्डियाँ... उनमें केवल एक स्पंजी पदार्थ होता है, जो बाहर से कॉम्पैक्ट की एक पतली परत से ढका होता है। इनमें लाल अस्थि मज्जा होता है।
- संयुक्त हड्डियांविभिन्न संरचनाओं वाले भागों से मिलकर बनता है। उदाहरण के लिए, इस समूह में कशेरुक, खोपड़ी की हड्डियां शामिल हैं।
पेरीओस्टेम के कार्य:

- हड्डी की मोटाई में वृद्धि - यह पेरीओस्टेम में है कि विकास कोशिकाएं स्थित हैं
- फ्रैक्चर के बाद हड्डियों का संलयन
- रक्त की आपूर्ति और हड्डी का संरक्षण
- सभी टेंडन हड्डी के ऊतकों से ही नहीं जुड़े होते हैं, बल्कि इसे कवर करने वाले पेरीओस्टेम से जुड़े होते हैं
ऑस्टियोपोरोसिस के कारण
अस्थि खनिजकरण कैसे होता है?
 अस्थि ऊतक निरंतर गतिशील संतुलन में है। इसमें सृष्टि-विनाश की प्रक्रिया निरन्तर चलती रहती है।
अस्थि ऊतक निरंतर गतिशील संतुलन में है। इसमें सृष्टि-विनाश की प्रक्रिया निरन्तर चलती रहती है। कोलेजन प्रोटीन अणु खनिज यौगिकों के जमाव के आधार के रूप में कार्य करते हैं। उन पर, एक ढांचे के रूप में, कैल्शियम फॉस्फेट क्रिस्टल बनते हैं और बढ़ते हैं, जो बाद में हाइड्रोक्साइपेटाइट्स में परिवर्तित हो जाते हैं।
अस्थि खनिजकरण का कार्य विशेष कोशिकाओं से संबंधित है - ओस्टियोब्लास्ट। वे फॉस्फेट छोड़ते हैं, जिन्हें बाद में कैल्शियम के साथ जोड़ा जाता है। एक अन्य प्रकार की कोशिकाएं - ऑस्टियोक्लास्ट - हड्डी के ऊतकों के विनाश और उससे खनिज यौगिकों के लीचिंग के लिए जिम्मेदार हैं।
फिलहाल, अस्थि खनिजकरण की प्रक्रियाओं को पूरी तरह से समझा नहीं गया है।
अस्थि खनिजकरण को प्रभावित करने वाले कारक (कारक जो ऑस्टियोपोरोसिस के जोखिम को बढ़ाते हैं)
- हार्मोनल।कुछ हार्मोन ऑस्टियोब्लास्ट और अस्थि संश्लेषण को सक्रिय करते हैं, जबकि अन्य, इसके विपरीत, इसके विनाश और रक्त में कैल्शियम और फास्फोरस के लीचिंग में योगदान करते हैं। हार्मोनल असंतुलन, थायरॉयड ग्रंथि की विकृति, अधिवृक्क ग्रंथियों और पैराथायरायड ग्रंथियों के साथ ऑस्टियोपोरोसिस का खतरा काफी बढ़ जाता है। महिलाओं में, रोग अक्सर रजोनिवृत्ति के बाद विकसित होता है (शरीर सेक्स हार्मोन एस्ट्रोजन की सामग्री को कम करता है, जो हड्डियों को विनाश से बचाता है)।
- अनुवांशिक।यह ज्ञात है कि कोकेशियान और मंगोलॉयड जाति के लोगों में ऑस्टियोपोरोसिस अधिक आम है। रिश्तेदारों में बीमारी का पता चलने पर खतरा बढ़ जाता है।
- जीवन शैली।धूम्रपान, शराब पीना, अस्वास्थ्यकर आहार, अधिक वजन होना और एक गतिहीन जीवन शैली सभी ऑस्टियोपोरोसिस की संभावना को बहुत बढ़ा देते हैं।
- अन्य रोग।ऑस्टियोपोरोसिस के विकास को रक्त, गुर्दे, पाचन तंत्र, हृदय और रक्त वाहिकाओं और ऑटोइम्यून पैथोलॉजी के कई रोगों द्वारा बढ़ावा दिया जा सकता है।
- दवाएं।ऑस्टियोपोरोसिस के जोखिम को बढ़ाने की क्षमता कई दवाओं के दुष्प्रभावों में से एक है।
सबसे अधिक बार, केवल उस कारण का नाम देना संभव नहीं है जिसके कारण रोग का विकास हुआ। ऑस्टियोपोरोसिस कारणों के संयोजन के कारण होता है। वे समय के साथ जमा होते हैं, एक दूसरे को ओवरलैप करते हैं, और एक निश्चित बिंदु पर, हड्डी के ऊतकों में परिवर्तन एक महत्वपूर्ण स्तर तक पहुंच जाता है। ऑस्टियोपोरोसिस का निदान किया जाता है।
ऑस्टियोपोरोसिस के प्रकार
ऑस्टियोपोरोसिस दो बड़े समूहों में विभाजित है: प्राथमिक और माध्यमिक। प्राथमिक ऑस्टियोपोरोसिस शरीर की प्राकृतिक उम्र बढ़ने का परिणाम है। माध्यमिक ऑस्टियोपोरोसिस अन्य बीमारियों का एक लक्षण है।प्राथमिक ऑस्टियोपोरोसिस के प्रकार:
- रजोनिवृत्ति- रजोनिवृत्ति के बाद की अवधि में महिलाओं में विकसित होता है
- बूढ़ा- शरीर की प्राकृतिक उम्र बढ़ने का एक लक्षण है
- अज्ञातहेतुक- किसी भी उम्र में विकसित होता है, इसके कारण अभी तक स्थापित नहीं हुए हैं
- अंतःस्रावी तंत्र के रोगों के कारण(अंतःस्रावी ग्रंथियां): थायरॉयड ग्रंथि, अधिवृक्क ग्रंथियां, अग्न्याशय, सेक्स हार्मोन के उत्पादन में कमी;
- वातानुकूलित आमवाती रोग: एंकिलोज़िंग स्पॉन्डिलाइटिस, सिस्टमिक ल्यूपस एरिथेमैटोसस, रूमेटोइड गठिया, ऑस्टियोआर्थराइटिस;
- पाचन तंत्र के रोगों के कारण: गैस्ट्रोडोडोडेनाइटिस और अन्य विकृति के साथ, कैल्शियम और फास्फोरस का अवशोषण बिगड़ा हुआ है;
- खून का रिश्ता: ल्यूकेमिया, लिम्फोमा, थैलेसीमिया, मल्टीपल मायलोमा;
- अन्य रोगों के कारण: कई विकृति हैं जो हड्डी के ऊतकों के विनाश का कारण बन सकती हैं, जबकि ऑस्टियोपोरोसिस को अक्सर एक विशेष बीमारी का हिस्सा माना जाता है।
ऑस्टियोपोरोसिस के लक्षण
ऑस्टियोपोरोसिस खतरनाक है क्योंकि पहले तो यह किसी भी तरह से प्रकट नहीं होता है या न्यूनतम लक्षणों के साथ होता है। अक्सर, निदान पहले से ही जटिलताओं के विकास के साथ स्थापित किया जा सकता है - पैथोलॉजिकल हड्डी फ्रैक्चर (नीचे देखें)।सामान्य लक्षण जो ऑस्टियोपोरोसिस के शुरुआती चरणों की विशेषता हो सकते हैं
- हड्डी में दर्दखासकर जब मौसम बदलता है
- सामान्य थकान में वृद्धि
- जल्दी धूसर होना
- पट्टिका निर्माण
- मसूढ़ की बीमारी- एक बीमारी जो दांतों की जड़ को घेरने वाले ऊतकों को प्रभावित करती है
- कार्डियोपालमस
पैथोलॉजिकल फ्रैक्चर ऑस्टियोपोरोसिस की सबसे आम जटिलता है।
पैथोलॉजिकल फ्रैक्चर एक फ्रैक्चर है जो हड्डी पर न्यूनतम प्रभाव के साथ होता है।प्रभाव जो पैथोलॉजिकल फ्रैक्चर का कारण बन सकते हैं:
- अजीब हरकतें
- कमजोर झटका, जिसकी ताकत स्पष्ट रूप से एक स्वस्थ व्यक्ति की हड्डी को तोड़ने के लिए पर्याप्त नहीं है
- गिरावट(ऊंचाई से नहीं)
- खाँसी, छींक
- सामान्य भारजैसे चलते समय पैरों की हड्डियों पर
हाथों और पैरों के ऑस्टियोपोरोसिस के लक्षण।
सामान्य लक्षण जिन्हें ऊपरी और निचले छोरों के ओस्टियोचोन्ड्रोसिस के प्रारंभिक चरण में नोट किया जा सकता है:- हड्डी में दर्दमौसम में बदलाव के दौरान तेज। वे आमतौर पर बहुत मजबूत नहीं होते हैं, उनके पास एक दर्दनाक चरित्र होता है। हो सकता है कि रोगी उन्हें थकान की अभिव्यक्ति मानते हुए लंबे समय तक उन्हें महत्व न दे।
- रात में अंगों की मांसपेशियों में ऐंठन।
- नाखून बदल जाता है।वे छूटना शुरू करते हैं, अधिक नाजुक हो जाते हैं।
- अंगों की विकृति (अक्सर पैर)।वे रोग के पर्याप्त लंबे पाठ्यक्रम के साथ विख्यात हैं।
ऊरु गर्दन का पैथोलॉजिकल फ्रैक्चर
जांघ की गर्दन हड्डी का सबसे संकरा हिस्सा होता है जो उसके शरीर को सिर से जोड़ता है। यह वह है जो ऑस्टियोपोरोसिस में फ्रैक्चर के लिए सबसे अधिक संवेदनशील है। यह अक्सर 65 और 85 की उम्र के बीच की महिलाओं में होता है। यह वयस्कों में विकलांगता के सबसे आम कारणों में से एक है।
ऑस्टियोपोरोसिस में पैथोलॉजिकल हिप फ्रैक्चर के लक्षण:
- लंबे समय तक गंभीर कमर दर्द... लगभग कोई भी रोगी इस लक्षण को फीमर की समस्याओं से नहीं जोड़ता है। लोग अक्सर डॉक्टर के पास गए बिना दर्द सहते रहते हैं। फ्रैक्चर का क्षण किसी का ध्यान नहीं जाता है। अक्सर, ऑस्टियोपोरोसिस के साथ, गाड़ी चलाते समय ऐसा होता है।
- स्वस्थ पैर की तुलना में रोगग्रस्त पैर का छोटा होना।यह लक्षण भी अक्सर किसी का ध्यान नहीं जाता है, क्योंकि अंतर आमतौर पर छोटा होता है, 4 सेमी के भीतर।
- अनुदैर्ध्य अक्ष के चारों ओर पैर को बाहर की ओर मोड़ना।यदि रोगी अपनी पीठ के बल लेटता है, तो यह ध्यान देने योग्य है कि प्रभावित पक्ष का पैर स्वस्थ व्यक्ति की तुलना में अधिक बाहर की ओर निकला है।
रेडियल हड्डी फ्रैक्चर
ऊपरी अंगों की हड्डियों के ऑस्टियोपोरोसिस का निदान अक्सर त्रिज्या के पैथोलॉजिकल फ्रैक्चर के रूप में एक जटिलता के बाद किया जाता है। यह टूट जाता है, एक नियम के रूप में, हाथ के पास, जब रोगी हाथ पर आराम करता है, या एक झटका के दौरान।
आर्म बोन ऑस्टियोपोरोसिस की दूसरी सबसे आम जटिलता ह्यूमरस की गर्दन का फ्रैक्चर है।
चूंकि हाथों की हड्डियों के पैथोलॉजिकल फ्रैक्चर हड्डी की बढ़ती नाजुकता के कारण आसानी से हो जाते हैं, इसलिए वे सामान्य दर्दनाक फ्रैक्चर के समान गंभीर लक्षणों के साथ नहीं होते हैं।
स्पाइनल कॉलम ऑस्टियोपोरोसिस के लक्षण: 
- पीठ दर्द... रोग प्रक्रिया के स्थानीयकरण के आधार पर, रोगी पीठ के निचले हिस्से में या कंधे के ब्लेड के बीच दर्द के बारे में चिंतित है। सबसे अधिक बार, वे एक नीरस मुद्रा में लंबे समय तक काम करने की पृष्ठभूमि के खिलाफ उठते हैं।
- ख़राब मुद्रा... रीढ़ की हड्डी के पुराने ऑस्टियोआर्थराइटिस वाले मरीजों के लिए, एक स्पष्ट स्टूप विशेषता है।
- घटी हुई वृद्धि... यह रोगी के स्पाइनल कॉलम की ऊंचाई में कमी के कारण होता है।
- स्पाइनल कॉलम की बिगड़ा हुआ गतिशीलता... यह दर्द और कशेरुकाओं के विरूपण के कारण होता है।
ऑस्टियोपोरोसिस में कशेरुकाओं का संपीड़न फ्रैक्चर

दबाववर्टेब्रल फ्रैक्चर ऑस्टियोपोरोसिस की सबसे आम जटिलताओं में से एक है। दुनिया भर में हर साल 700,000 लोगों में इसका निदान किया जाता है।
एक संपीड़न फ्रैक्चर के साथ, कशेरुक चपटा होता है, जैसा कि इसे अपने आप में दबाया जाता है, जिसके परिणामस्वरूप इसकी ऊंचाई कम हो जाती है। सबसे अधिक बार, कशेरुक शरीर का पूर्वकाल किनारा विकृत होता है, जिसके परिणामस्वरूप यह एक पच्चर का आकार लेता है।
कशेरुकाओं का संपीड़न फ्रैक्चर रीढ़ में गंभीर दर्द की विशेषता है। उनकी वजह से, रोगी अक्सर लंबे समय तक बैठ और खड़ा नहीं हो सकता है।
सामान्य तौर पर, रीढ़ की हड्डी के स्तंभ का ऑस्टियोपोरोसिस लक्षणों के रूप में प्रकट होता है जो दृढ़ता से ओस्टियोचोन्ड्रोसिस जैसा दिखता है। एक बीमारी को दूसरे से अलग करने में अक्सर मुश्किलें आती हैं।
संयुक्त ऑस्टियोपोरोसिस लक्षण
संयुक्त ऑस्टियोपोरोसिस हड्डियों के सिर का एक घाव है जो जोड़ के निर्माण में शामिल होता है। यह "पड़ोस" हमेशा संयुक्त में सामान्य स्थिति और गतिशीलता को प्रभावित करता है।इसके लक्षणों के संदर्भ में, जोड़ों का ऑस्टियोपोरोसिस दृढ़ता से आर्थ्रोसिस जैसा दिखता है।
संयुक्त ऑस्टियोपोरोसिस के मुख्य लक्षण:
- जोड़ों का दर्द
- संयुक्त क्षेत्र में ऊतकों की सूजन
- विकृतियों
- आंदोलन के दौरान क्रंचिंग सनसनी
- बिगड़ा हुआ गतिशीलता
- कूल्हे का ऑस्टियोपोरोसिस: इसकी जटिलताओं में उपरोक्त हिप फ्रैक्चर शामिल हैं
- घुटने का ऑस्टियोपोरोसिस
- कलाई के जोड़ का ऑस्टियोपोरोसिस
- कंधे के जोड़ का ऑस्टियोपोरोसिस
- कलाई, मेटाकार्पस, हाथ, मेटाटारस, टारसस, उंगलियों और पैर की उंगलियों के छोटे जोड़ों का ऑस्टियोपोरोसिस
- इंटरवर्टेब्रल जोड़ों का ऑस्टियोपोरोसिस
ऑस्टियोपोरोसिस का निदान
ऑस्टियोपोरोसिस निदान का प्रारंभिक चरण: जोखिम कारकों की पहचान
 ऑस्टियोपोरोसिस के निदान के लिए प्रयोगशाला और वाद्य अध्ययनों का उपयोग करने से पहले, डॉक्टर को उन जोखिम कारकों की पहचान करनी चाहिए जो रोग के विकास में योगदान करते हैं। यह एक व्यक्तिगत परीक्षा और पूछताछ के दौरान होता है।
ऑस्टियोपोरोसिस के निदान के लिए प्रयोगशाला और वाद्य अध्ययनों का उपयोग करने से पहले, डॉक्टर को उन जोखिम कारकों की पहचान करनी चाहिए जो रोग के विकास में योगदान करते हैं। यह एक व्यक्तिगत परीक्षा और पूछताछ के दौरान होता है। जोखिम कारक, जिसकी उपस्थिति चिकित्सक ऑस्टियोपोरोसिस के रोगी में स्पष्ट करता है:
- खाने की गुणवत्ता, आहार में पर्याप्त मात्रा में खाद्य पदार्थों की उपस्थिति जो कैल्शियम और फास्फोरस के स्रोत हैं;
- हाइपोविटामिनोसिस डी की पहचान;
- पाचन तंत्र के रोग: उनमें से कई कैल्शियम और फास्फोरस के कठिन अवशोषण और आत्मसात करने का कारण हैं;
- व्यायाम की कमी- लंबी अवधि जब रोगी को बिस्तर पर स्थिर करने के लिए मजबूर किया गया था (उदाहरण के लिए, चोटों का उपचार, अन्य गंभीर बीमारियां);
- उत्कर्ष, वृद्ध महिलाओं में: रजोनिवृत्ति कितनी जल्दी आई?
- दवाई, क्या रोगी ने हाल ही में अधिवृक्क प्रांतस्था, पैराथायरायड ग्रंथि के हार्मोन की दवाएं ली हैं?
- जीर्ण रोग, रोगी में पुरानी और गंभीर बीमारियों की उपस्थिति: यकृत, गुर्दे, अधिवृक्क ग्रंथियां;
- कम वजन: जब रोगी के शरीर का वजन उसके विकास के मानदंडों के अनुरूप नहीं होता है, जब यह बहुत कम होता है, तो यह अपर्याप्त पोषण, पोषक तत्वों के अपर्याप्त अवशोषण को इंगित करता है और ऑस्टियोपोरोसिस का एक अतिरिक्त जोखिम पैदा करता है;
- बुरी आदतें(धूम्रपान और शराब पीना): क्या रोगी धूम्रपान करता है? कितनी बार? क्या रोगी शराब पीता है? कितनी बार? किस उम्र से? कितनी देर से? कितना?
- रोगी के काम की प्रकृति को निर्दिष्ट करता है, मानसिक या शारीरिक गतिविधि, खेल, जिमनास्टिक के साथ इसका संबंध: कम शारीरिक गतिविधि ऑस्टियोपोरोसिस के विकास के कारकों में से एक है।
ऑस्टियोपोरोसिस के लिए वाद्य निदान विधियां
| निदान विधि | विधि सार | कार्यप्रणाली और प्रभावशीलता |
| एक्स-रे | एक्स-रे छवियों पर हड्डी के रंग की तीव्रता हड्डी के घनत्व का संकेत देती है। जब यह कम हो जाता है, तो हम ऑस्टियोपोरोसिस की उपस्थिति के बारे में बात कर सकते हैं। ऑस्टियोपोरोसिस का निदान करने के लिए, हाथ और पैर की हड्डियों, स्पाइनल कॉलम, पेल्विस और खोपड़ी का एक्स-रे किया जा सकता है। | एक्स-रे शरीर के प्रभावित हिस्से से लिए जाते हैं, अक्सर दो अनुमानों में: पूरा चेहरा और प्रोफ़ाइल। ऑस्टियोपोरोसिस में रेडियोग्राफी का सूचनात्मक महत्व काफी कम होता है। इसकी मदद से 25% के दायरे में हड्डी के नुकसान का पता लगाना संभव नहीं है। |
| ओस्टियोडेंसिटोमेट्री (समानार्थक शब्द: DEXA, एक्स-रे डेंसिटोमेट्री) | एक्स-रे तकनीक। अध्ययन विशेष उपकरणों - डेंसिटोमीटर का उपयोग करके किया जाता है। डेंसिटोमीटर एक्स-रे का उत्सर्जन करता है और मूल्यांकन करता है कि वे हड्डी के ऊतकों द्वारा कितनी तीव्रता से अवशोषित होते हैं। इस मान के आधार पर, अस्थि घनत्व की गणना स्वचालित रूप से की जाती है। हड्डी के ऊतकों को नष्ट करने वाले क्षेत्रों की पहचान की जाती है। | इसके निर्माण से, डेंसिटोमीटर एक पारंपरिक एक्स-रे मशीन जैसा दिखता है। कम स्कैन समय के कारण, शरीर के लिए एक्स-रे विकिरण की उच्च सुरक्षा प्राप्त की जाती है। डेंसिटोमेट्री का बड़ा फायदा यह है कि यह गैर-आक्रामक है। इसके कार्यान्वयन के लिए, कोई सर्जिकल हस्तक्षेप, संज्ञाहरण की आवश्यकता नहीं है, रोगी के शरीर में कोई अतिरिक्त पदार्थ, दवाएं, विरोधाभासों को इंजेक्ट करने की आवश्यकता नहीं है। डेंसिटोमीटर की मदद से आप पूरे शरीर या शरीर के अलग-अलग हिस्सों की जांच कर सकते हैं। विधि अत्यधिक सटीक और सूचनात्मक है। एक संकेतक प्राप्त किया जा सकता है जो रोगी के अस्थि घनत्व और स्वस्थ व्यक्ति के अस्थि घनत्व के बीच अंतर को स्पष्ट रूप से प्रदर्शित करता है। DEXA वर्तमान में ऑस्टियोपोरोसिस निदान में मानक है। |
| दोहरी ऊर्जा एक्स-रे डेंसिटोमेट्री (पर्यायवाची: अवशोषकमिति) | एक प्रकार का एक्स-रे डेंसिटोमेट्री। दो एक्स-रे का उपयोग किया जाता है। हड्डी द्वारा विकिरण के अवशोषण के आधार पर, इसके घनत्व और कैल्शियम लवण के साथ संतृप्ति का अनुमान लगाया जाता है। | अध्ययन पारंपरिक एक्स-रे मशीनों जैसे बड़े प्रतिष्ठानों का उपयोग करके किया जाता है। विकिरण की न्यूनतम खुराक का उपयोग किया जाता है। दोहरी ऊर्जा एक्स-रे डेंसिटोमेट्री की मदद से फीमर और रीढ़ की स्थिति का आकलन किया जा सकता है। विधि छोटी हड्डियों के घनत्व का अध्ययन करने की अनुमति नहीं देती है। हड्डी के ऊतकों के वार्षिक नुकसान को 2% तक प्रकट करना संभव है। |
| पेरिफेरल बोन डेंसिटोमेट्री | एक प्रकार का एक्स-रे डेंसिटोमेट्री। | तकनीक आपको छोटी परिधीय हड्डियों की स्थिति का आकलन करने की अनुमति देती है। इसके लिए एक कॉम्पैक्ट पोर्टेबल डिवाइस का उपयोग किया जाता है जो विकिरण की न्यूनतम खुराक उत्पन्न करता है। विधि का उपयोग न केवल विशेष कमरों में किया जा सकता है, बल्कि डॉक्टर के कार्यालय में भी किया जा सकता है। पेरिफेरल बोन डेंसिटोमेट्री का व्यापक रूप से स्क्रीनिंग के लिए, साथ ही ऑस्टियोपोरोसिस उपचार की प्रभावशीलता की निगरानी के लिए उपयोग किया जाता है। |
| अल्ट्रासोनिक डेंसिटोमेट्री | अल्ट्रासाउंड विकिरण का उपयोग करके अस्थि घनत्व को मापने पर आधारित एक विधि। मापदंडों का मूल्यांकन किया जाता है:
अल्ट्रासाउंड डेंसिटोमेट्री के दौरान मूल्यांकन किए जाने वाले मुख्य संकेतक:
| अध्ययन एक पारंपरिक अल्ट्रासाउंड स्कैन जैसा दिखता है। बाहर ले जाने का समय - लगभग 15 मिनट। अल्ट्रासाउंड डेंसिटोमेट्री रोगी के शरीर के लिए अत्यधिक सुरक्षित है (रोगी के अंगों और प्रणालियों के लिए कोई विकिरण जोखिम नहीं है, जैसा कि रेडियोग्राफी में है)। इसलिए, अध्ययन को कम अंतराल पर बार-बार किया जा सकता है। यह गर्भवती महिलाओं में contraindicated नहीं है। |
| आइसोटोप अवशोषकमिति। | अस्थि कैल्शियम संतृप्ति के अध्ययन के लिए एक विधि, जिसका व्यापक रूप से 70 से 90 के दशक तक उपयोग किया गया था। विधि का सार: हड्डी के जांचे गए क्षेत्र को गामा किरणों के दो स्रोतों के बीच रखा जाता है। एक विशेष सेंसर हड्डी के ऊतकों द्वारा विकिरण के अवशोषण की डिग्री का मूल्यांकन करता है। कैल्शियम लवण के साथ इसका घनत्व और संतृप्ति अनुमानित है। | आइसोटोप अवशोषकमिति एक काफी सटीक विधि है। लेकिन यह शरीर पर अपेक्षाकृत उच्च विकिरण भार ग्रहण करता है। इसलिए, आज तकनीक व्यावहारिक रूप से उपयोग नहीं की जाती है, इसे एक्स-रे अनुसंधान विधियों द्वारा प्रतिस्थापित किया गया है। |
ऑस्टियोपोरोसिस के लिए प्रयोगशाला निदान के तरीके
आम तौर पर, नए अस्थि ऊतक के निर्माण की दर और इसके विनाश की दर लगभग बराबर होती है। जब शिक्षा पर विनाश हावी हो जाता है तो ऑस्टियोपोरोसिस विकसित होता है। रोगी के रक्त में पाए जाने वाले पदार्थों को तीन समूहों में विभाजित किया जा सकता है:- नए अस्थि ऊतक के गठन का आकलन करने में मदद करने के लिए संकेतक
- हड्डी टूटने की तीव्रता का आकलन करने के लिए संकेतक
- संकेतक जो सामान्य रूप से हड्डी के ऊतकों में चयापचय की स्थिति का आकलन करने की अनुमति देते हैं
नए अस्थि ऊतक के गठन का आकलन करने में मदद करने के लिए संकेतक
| अनुक्रमणिका | विवरण | अनुसंधान क्रियाविधि |
| ओस्टियोकैल्सिन | ओस्टियोकैल्सिन मुख्य प्रोटीनों में से एक है जो हड्डी के ऊतकों को बनाते हैं। यह अस्थि कोशिकाओं द्वारा संश्लेषित होता है। इसका अधिकांश भाग हड्डी के अंदर रहता है, लेकिन इसका कुछ भाग रक्तप्रवाह में चला जाता है। ओस्टियोकैलसिन की सांद्रता इसके गठन की तीव्रता के सीधे अनुपात में होती है। ओस्टियोकैल्सिन संश्लेषण शरीर में विटामिन डी और के की सामग्री पर निर्भर करता है। | ओस्टियोकैल्सिन के अध्ययन के लिए शिरापरक रक्त लिया जाता है। मानदंड *: |
| कैल्सीटोनिन | थायराइड हार्मोन। रक्त से अस्थि ऊतक द्वारा कैल्शियम के अवशोषण को मजबूत करता है। नतीजतन, रक्त में कैल्शियम की मात्रा कम हो जाती है, और हड्डी में - यह बढ़ जाती है। | शोध के लिए एक नस से खून लें। मानदंड: |
| क्षारीय फॉस्फेटस अस्थि एंजाइम | यह पदार्थ हड्डी की कोशिकाओं को सक्रिय करता है, जिससे वे अधिक प्रोटीन बनाते हैं। यह आम तौर पर न केवल हड्डियों में, बल्कि रक्त में भी मौजूद होता है। | शोध के लिए एक नस से खून लें। |
कैल्शियम और फास्फोरस के आदान-प्रदान का आकलन करने के लिए संकेतक
| अनुक्रमणिका | विवरण | |
| पैराथाएरॉएड हार्मोन | पैराथायरायड हार्मोन पैराथायरायड ग्रंथियों द्वारा स्रावित होता है, जो थायरॉयड ग्रंथि के बगल में छोटी ग्रंथियां होती हैं। पैराथायरायड ग्रंथियां रक्त में कैल्शियम के स्तर में कमी का जवाब देती हैं। पैराथाइरॉइड हार्मोन कोशिकाओं (हड्डी के ऊतकों सहित) से कैल्शियम आयनों को रक्त में स्थानांतरित करने का कारण बनता है। हड्डियों में कैल्शियम की मात्रा कम हो जाती है, रक्त में यह बढ़ जाती है। | शोध के लिए शिरापरक रक्त लिया जाता है। मानदंड: |
| कैल्शियम, फास्फोरस | हड्डी के ऊतकों में ये दो खनिज आवश्यक हैं। लेकिन रक्त में उनकी सामग्री में कमी और वृद्धि हड्डी के ऊतकों की स्थिति का एक विश्वसनीय संकेतक नहीं है। हार्मोन आदि के प्रभाव में शरीर में कुछ विटामिनों की सामग्री के आधार पर उनकी सामग्री बढ़ या घट सकती है। | अध्ययन के लिए शिरापरक रक्त लिया जाता है। आम तौर पर रक्त में कैल्शियम 2.2-2.75 mmol/l की मात्रा में मौजूद होता है। सामान्य फास्फोरस सामग्री: |
हड्डी के ऊतकों के विनाश की प्रक्रियाओं की विशेषता वाले संकेतक
| अनुक्रमणिका | विवरण | अनुसंधान पद्धति और मानदंड |
| डीऑक्सीपाइरीडीनोलिन (DPID) | हड्डी के ऊतकों के क्षय की प्रक्रियाओं की विशेषता वाला सबसे जानकारीपूर्ण मार्कर। Deoxypyridinoline हड्डी के पदार्थ के विनाश से बनता है, रक्तप्रवाह में छोड़ा जाता है और मूत्र में उत्सर्जित होता है। रक्त में इसकी सामग्री सीधे हड्डी के टूटने की तीव्रता के समानुपाती होती है। | अध्ययन के लिए, मूत्र एकत्र किया जाता है। मानदंड:
|
| सी-टर्मिनल टेलोपेप्टाइड्स (बीटा-क्रॉस लैप्स) | ये पदार्थ अपेक्षाकृत पुराने अस्थि ऊतक के टूटने के दौरान बनते हैं। | खाली पेट लिए गए रक्त की जांच करें। मानदंड: |
ऑस्टियोपोरोसिस उपचार
ऑस्टियोपोरोसिस दवा उपचार
| औषधीय उत्पाद का नाम | विवरण | प्रशासन की विधि और खुराक |
| कैल्सीटोनिन (समानार्थक शब्द: कैल्सीट्रिन, मियाकैलिक, सिबाकाल्सिन, टोनोकैल्सिन) | कैल्सीटोनिन मानव हार्मोन थायरोकैल्सीटोनिन का एक एनालॉग है। इसका एक समान प्रभाव है: यह रक्त में कैल्शियम की मात्रा और हड्डी के ऊतकों में इसके संचय को बढ़ाने में मदद करता है। कैल्सीटोनिन सैल्मन और सूअरों के शरीर से प्राप्त होता है। आज उन्होंने इसे प्रयोगशाला में संश्लेषित करना सीख लिया है। | दवा इंजेक्शन के लिए 1 मिली ampoules (50 IU ***** या 100 IU की खुराक) में उपलब्ध है। आवेदन का तरीका: |
| मियाकाल्ट्सिक | Miacalcic एक सैल्मन कैल्सीटोनिन है जिसे प्रयोगशाला में कृत्रिम रूप से संश्लेषित किया जाता है। | दवा 50 IU और 100 IU की खुराक में 1 मिली ampoules में उपलब्ध है। आवेदन का तरीका: |
| कैल्सीट्रिन | एक प्रकार का कैल्सीटोनिन, जो रूस में उत्पन्न होता है। दवा सुअर की थायरॉयड ग्रंथि से प्राप्त की जाती है। | कैल्सीट्रिन इंजेक्शन के लिए पाउडर के रूप में उपलब्ध है, जिसे आसुत जल में घोलना चाहिए। 1 पैकेज में दवा के 10 IU - 15 IU शामिल हैं। कैल्सीट्रिन इंजेक्शन चमड़े के नीचे या इंट्रामस्क्युलर रूप से, 1 महीने के लिए, प्रतिदिन हर 7 दिन के ब्रेक के साथ किया जाता है। कैल्शियम की तैयारी और समूह डी के विटामिन के संयोजन के साथ निर्धारित। |
| एर्गोकैल्सीफेरोल | विटामिन डी का एक एनालॉग। इसकी एक समान गतिविधि और क्रिया का एक समान तंत्र है। | एर्गोकैल्सीफेरोल की रिहाई और खुराक के रूप:
|
| कोलेकैल्सीफेरोल (विटामिन .)डी 3)। | विटामिन डी3 एक पानी में घुलनशील रूप है जिसका उपयोग करना बहुत आसान है। कोलेकैल्सीफेरोल के प्रभाव:
| दवा मौखिक प्रशासन के लिए एक जलीय घोल के रूप में उपलब्ध है (एक बूंद में - कोलेक्लसिफेरोल के 500 आईयू), 10 मिलीलीटर ड्रॉपर बोतलों में। यह एक चिकित्सक द्वारा निर्देशित ऑस्टियोपोरोसिस को रोकने या उसका इलाज करने के लिए लिया जाता है। |
| अल्फाकैल्सीडियोल | कोलेक्लसिफेरोल और एर्गोकैल्सीफेरोल का सिंथेटिक एनालॉग। इसकी एक समान रासायनिक संरचना और लगभग समान प्रभाव है। | आवेदन का तरीका: भोजन से पहले दिन में एक बार लगाएं। ऑस्टियोपोरोसिस वाले वयस्कों को 0.5 - 1 माइक्रोग्राम (0.0005 - 0.001 मिलीग्राम) की खुराक में निर्धारित किया जाता है। मुद्दे के रूप:
|
| कैल्सिट्रिऑल | अनुरूप कॉलेकैल्सिफेरॉलप्रयोगशाला में कृत्रिम रूप से संश्लेषित। | मूल रूप से, रजोनिवृत्ति के दौरान ऑस्टियोपोरोसिस वाली महिलाओं के लिए दवा निर्धारित की जाती है। आवेदन का तरीका: रिलीज़ फ़ॉर्म: |
बिसफ़ॉस्फ़ोनेट्स:
| समान रासायनिक संरचना और क्रिया के तंत्र के साथ दवाओं का एक समूह। बिसफ़ॉस्फ़ोनेट्स की नियुक्ति के लिए मुख्य संकेत:
| ये दवाएं मौखिक प्रशासन के लिए कैप्सूल, पाउडर, गोलियों के रूप में उपलब्ध हैं। एक डॉक्टर द्वारा निर्धारित अनुसार स्वीकार किया गया। |
एस्ट्रोजन दवाएं:
| एस्ट्रोजन दवाएंके अनुरूप हैं एस्ट्रोजन- महिला सेक्स हार्मोन। आम तौर पर, महिलाओं में एस्ट्रोजन हड्डियों से कैल्शियम और फास्फोरस के रिसाव को रोकता है। यही कारण है कि रजोनिवृत्ति के दौरान महिलाओं को अक्सर ऑस्टियोपोरोसिस हो जाता है। | पोस्टमेनोपॉज़ल महिलाओं में ऑस्टियोपोरोसिस को रोकने और उसका इलाज करने के लिए एस्ट्रोजन दवाएं निर्धारित की जाती हैं। एक डॉक्टर द्वारा निर्धारित अनुसार स्वीकार किया गया। |
उपचय स्टेरॉइड:
| मूल रूप से, सभी एनाबॉलिक स्टेरॉयड पुरुष सेक्स हार्मोन टेस्टोस्टेरोन से प्राप्त होते हैं। अनाबोलिक स्टेरॉयड के प्रभाव:
| अनाबोलिक स्टेरॉयड का उपयोग आपके डॉक्टर द्वारा निर्देशित सख्ती से किया जाता है। महिलाओं में, अधिकांश स्टेरॉयड दवाओं का उपयोग इस तथ्य के कारण अत्यधिक अवांछनीय है कि उनमें पुरुष सेक्स हार्मोन का प्रभाव होता है। एनाबॉलिक स्टेरॉयड इंजेक्शन और मौखिक रूपों में आते हैं। उत्तरार्द्ध कम बेहतर हैं, क्योंकि उनका यकृत पर नकारात्मक प्रभाव पड़ता है। |
| कैल्शियम क्लोराइड (कैल्शियम क्लोराइड) | कैल्शियम सप्लीमेंट। ऑस्टियोपोरोसिस में शरीर में मिनरल की कमी की भरपाई करता है। | रिलीज फॉर्म:
|
| कैल्शियम ग्लूकोनेट (कैल्शियम-सैंडोज,कैल्शियमग्लूकोनिकम) | कैल्शियम सप्लीमेंट। ऑस्टियोपोरोसिस में शरीर में मिनरल की कमी की भरपाई करता है। कैल्शियम क्लोराइड के विपरीत, यह ऊतकों को परेशान नहीं करता है, इसलिए इसे त्वचा के नीचे या मांसपेशियों में इंजेक्ट किया जा सकता है। | मुद्दे के रूप:
आवेदन के तरीके:
|
| कैल्शियम लैक्टेट (लैक्टिक एसिड कैल्शियम) | कैल्शियम का खुराक रूप, जो कैल्शियम क्लोराइड की तुलना में अच्छी तरह से सहन किया जाता है, और कैल्शियम ग्लूकोनेट की तुलना में इसकी उच्च गतिविधि होती है। | कैल्शियम लैक्टेट 0.5 ग्राम की गोलियों के रूप में उपलब्ध है। आवेदन का तरीका: 1 गोली दिन में 2 - 3 बार लें। |
| सोडियम फ्लोराइड(syn.: नैट्रियम फ्लोराटम, कोरबेरॉन, ओसिन, फ्लोरेट) | नमक, जिसमें सोडियम और फ्लोराइड होता है। हड्डी के ऊतकों के विनाश को रोकता है, इसके संश्लेषण को बढ़ाता है। | दवा 0.0022 ग्राम और 0.0011 ग्राम के पुनर्जीवन के लिए गोलियों में उपलब्ध है। ऑस्टियोपोरोसिस के लिए, वयस्कों को दिन में 1 से 4 बार 1 से 2 गोलियां दी जाती हैं। |
*** ऑस्टियोपोरोसिस का उपचार केवल निर्देशानुसार और चिकित्सक की देखरेख में ही किया जाना चाहिए।
***** आईयू - अंतर्राष्ट्रीय इकाइयां। औषधीय पदार्थों के लिए माप की एक विशिष्ट इकाई।
****** यूनिट - कार्रवाई की इकाइयाँ, औषधीय पदार्थों की गतिविधि का एक विशिष्ट उपाय।
कौन सा डॉक्टर ऑस्टियोपोरोसिस का इलाज करता है? 
ऑस्टियोपोरोसिस के विकास के कारण कई गुना हैं। इसलिए, विभिन्न विशेषज्ञ रोग के उपचार से निपट सकते हैं। ऑस्टियोपोरोसिस के निदान और उपचार में शामिल चिकित्सक:
- ट्रॉमेटोलॉजिस्ट-ऑर्थोपेडिस्ट- चोटों (इस मामले में, पैथोलॉजिकल फ्रैक्चर) और कंकाल प्रणाली के विभिन्न विकारों में माहिर हैं
- एंडोक्राइनोलॉजिस्ट- अंतःस्रावी तंत्र (थायरॉयड और पैराथायरायड ग्रंथियां, अधिवृक्क ग्रंथियां, अग्न्याशय, आदि) के अंगों के रोगों से निपटने वाले डॉक्टर
- ह्रुमेटोलॉजिस्ट- जोड़ों और संयोजी ऊतक के रोगों के क्षेत्र में विशेषज्ञ
ऑस्टियोपोरोसिस के लिए कौन से आहार का पालन करना चाहिए?
ऑस्टियोपोरोसिस में पोषण चिकित्सा के मुख्य उद्देश्य:- कैल्शियम में उच्च खाद्य पदार्थों के साथ आहार को समृद्ध करें
- बड़ी मात्रा में पदार्थों वाले खाद्य पदार्थों के साथ आहार को समृद्ध करें जो शरीर द्वारा कैल्शियम के बेहतर अवशोषण और आत्मसात में योगदान करते हैं
- ऐसे खाद्य पदार्थों को बाहर करें जो कैल्शियम के अवशोषण को धीमा और बाधित करते हैं
ऑस्टियोपोरोसिस के लिए संकेतित कैल्शियम युक्त खाद्य पदार्थ:
- दूध और डेयरी उत्पाद: पनीर, दही, चीज
- अनाज, अनाज
- गहरी हरी सब्जियां
- सूखे खुबानी और अन्य सूखे मेवे
- पागल
- संपूर्णचक्की आटा
- केवल मछली
खाद्य पदार्थ जो कैल्शियम के अवशोषण को बाधित करते हैं और ऑस्टियोपोरोसिस के रोगियों के लिए अनुशंसित नहीं हैं:
- ताजा चाय
- चॉकलेट
- शराब
- सूअर का मांस, बीफ, लीवर - ऐसे खाद्य पदार्थ जिनमें बड़ी मात्रा में आयरन होता है, जो कैल्शियम के अवशोषण को बाधित करता है
ऑस्टियोपोरोसिस के इलाज में कौन से कैल्शियम सप्लीमेंट प्रभावी हैं?

ऑस्टियोपोरोसिस में, तीन कैल्शियम की तैयारी का उपयोग किया जाता है: कैल्शियम क्लोराइड, कैल्शियम ग्लूकोनेट और कैल्शियम लैक्टेट (ऊपर दी गई तालिका देखें)।
ऑस्टियोपोरोसिस के लिए आपको कौन से व्यायाम करने चाहिए?
ऑस्टियोपोरोसिस के लिए व्यायाम का एक सेट निर्देशित और एक चिकित्सक की देखरेख में किया जाना चाहिए। विशेषज्ञ रोग के चरण और हड्डियों में रोग संबंधी परिवर्तनों की गंभीरता, रोगी की आयु और शारीरिक क्षमताओं, सहवर्ती रोगों को ध्यान में रखेगा।
यदि आप फिर भी घर पर जिमनास्टिक करने का निर्णय लेते हैं, तो पहले अपने डॉक्टर से सलाह लें।
ऑस्टियोपोरोसिस के लिए व्यायाम का एक अनुमानित सेट (प्रत्येक व्यायाम के 4-5 दोहराव से शुरू करें, फिर आप बढ़ा सकते हैं):
प्रारंभिक स्थिति में, अपनी पीठ के बल फर्श पर लेट जाएं:
- पैरों का लचीलापन और विस्तार
- पैरों को बाहर और अंदर की ओर मोड़ना
- बाजुओं का लचीलापन और विस्तार (हाथों से कंधों तक)
- सीधे हाथ ऊपर उठाना
- अपने पैरों के नीचे एक रोलर रखें ताकि घुटने मुड़े हुए हों, बारी-बारी से घुटनों को फैलाएं
- अपने घुटनों को मोड़ें और उन्हें अपनी छाती तक खींचे, इस स्थिति में 5 सेकंड के लिए रुकें
- अपने कंधों को फर्श की सतह से ऊपर उठाएं, इस स्थिति में 5 सेकंड तक रहें;
- कैंची व्यायाम: पैरों को इस तरह से पार करना कि दायां और बायां पैर बारी-बारी से शीर्ष पर हों
- जितना हो सके अपने पैर को फर्श से ऊपर उठाएं, लेकिन ताकि कोई दर्द न हो (आदर्श रूप से, 90⁰), जबकि दूसरे पैर और हाथों को फर्श पर दबाया जाना चाहिए; फिर पैर बदलें
ऑस्टियोपोरोसिस के लिए वैकल्पिक उपचार क्या हैं?
 लोक चिकित्सा में, ऑस्टियोपोरोसिस के इलाज के तरीकों का काफी बड़ा शस्त्रागार है। लेकिन इनमें से किसी का भी इस्तेमाल करने से पहले आपको अपने डॉक्टर से सलाह जरूर लेनी चाहिए।
लोक चिकित्सा में, ऑस्टियोपोरोसिस के इलाज के तरीकों का काफी बड़ा शस्त्रागार है। लेकिन इनमें से किसी का भी इस्तेमाल करने से पहले आपको अपने डॉक्टर से सलाह जरूर लेनी चाहिए। कॉम्फ्रे कंप्रेस के साथ ऑस्टियोपोरोसिस का उपचार:
थोड़ी मात्रा में सूखे कॉम्फ्रे के पत्ते लें और कुछ समय के लिए डाइमेक्साइड के घोल में डालें। उन सभी जगहों पर सेक करें जहां दर्द परेशान कर रहा है, दिन में 1 - 2 बार।
ममी के साथ ऑस्टियोपोरोसिस का इलाज
माचिस की तीली के आकार की थोड़ी सी ममी लें। एक गिलास पानी में घोलें। भोजन से 20 मिनट पहले दिन में तीन बार लें। उपचार का कोर्स 20 दिन है, फिर आपको ब्रेक लेने की जरूरत है।
अंडे के छिलके और नींबू के रस से ऑस्टियोपोरोसिस का इलाज
अंडे के छिलके को बारीक पीस लें। नींबू के रस के साथ मिलाएं। दिन में एक बार 1 बड़ा चम्मच लें।
जेरेनियम कंप्रेस से ऑस्टियोपोरोसिस का इलाज
सूखे पौधे का 1 बड़ा चम्मच लें। एक गिलास में उबलते पानी डालें, एक घंटे के लिए छोड़ दें। प्रभावित क्षेत्र पर संपीड़ित करने के लिए लागू करें।
रोग का निदान: ऑस्टियोपोरोसिस उपचार से क्या उम्मीद करें?
सही उपचार के साथ, आप ऑस्टियोपोरोसिस के विकास को काफी धीमा या पूरी तरह से धीमा कर सकते हैं। फिर भी, कई रोगियों की कार्य क्षमता कम हो जाती है, उन्हें सलाह दी जाती है कि वे एक साधारण नौकरी में बदल जाएं या शारीरिक श्रम को पूरी तरह से छोड़ दें।यदि रोग की जटिलताएं होती हैं, तो रोग का निदान बिगड़ जाता है। उदाहरण के लिए, ऊरु गर्दन का एक पैथोलॉजिकल फ्रैक्चर अक्सर रोगियों की मृत्यु की ओर जाता है, आमतौर पर पहले वर्ष के भीतर।
ऑस्टियोपोरोसिस के उच्च गुणवत्ता वाले उपचार के लिए न केवल दवाएं लेना महत्वपूर्ण है, बल्कि सही जीवनशैली और पोषण के संबंध में डॉक्टर की सिफारिशों का पालन करना भी महत्वपूर्ण है।
ऑस्टियोपोरोसिस की रोकथाम:

- उचित पोषण
- पर्याप्त शारीरिक गतिविधि
- मल्टीविटामिन कॉम्प्लेक्स लेना, कैल्शियम युक्त आहार पूरक
- ऑस्टियोपोरोसिस का कारण बनने वाली सभी बीमारियों का समय पर इलाज
- बुरी आदतों को छोड़ना: धूम्रपान, शराब का सेवन
- काम और आराम का तर्कसंगत तरीका
- कम वजन से लड़ना
- सूरज के लिए पर्याप्त संपर्क (सूर्य की किरणों के प्रभाव में, त्वचा में विटामिन डी बनता है, जो हड्डियों द्वारा कैल्शियम के अवशोषण को बढ़ावा देता है)
ऑस्टियोपोरोसिस- एक बीमारी जिसमें एक प्रगतिशील प्रणालीगत प्रकृति होती है और हड्डी के ऊतकों की संरचना के घनत्व में कमी और इसके आगे के परिवर्तन के साथ होती है।
इस बीमारी के निदान का पहले ही पूरी तरह से अध्ययन किया जा चुका है, इसलिए इसकी परिभाषा आमतौर पर मुश्किल नहीं है।
आमतौर पर जटिल निदान, और यह रोगी की शिकायतों, परीक्षा, वाद्य और प्रयोगशाला अध्ययनों के परिणामों पर आधारित है।
जितनी जल्दी निदान किया जाता है, अप्रिय लक्षणों से सफलतापूर्वक निपटने की संभावना उतनी ही अधिक होती है।
यही कारण है कि यह महत्वपूर्ण है कि रोग की पहली अभिव्यक्तियों को अनदेखा न करें।
ऑस्टियोपोरोसिस क्या है?

- समय से पहले रजोनिवृत्ति वाली महिलाएं।
- जो लोग आनुवंशिक रूप से ऑस्टियोपोरोसिस से ग्रस्त हैं।
- 45 वर्ष से कम उम्र के लोगों में बार-बार फ्रैक्चर।
- जिनके पास माध्यमिक ऑस्टियोपोरोसिस उत्तेजक है।
- जिन्होंने कुछ दवाओं का इस्तेमाल किया है।
- अत्यधिक पतलापन - क्षीणता, एनोरेक्सिया, जन्मजात पतलापन।
दो या अधिक जोखिम वाले कारकों की उपस्थिति में, उम्र की परवाह किए बिना ऑस्टियोपोरोसिस की संभावना एक तिहाई बढ़ जाती है।
मुझे किस डॉक्टर के पास जाना चाहिए?
सम्स्या को ठीक कर्ने के लिये चिकित्सा विधियों के चुनाव के लिए एक एकीकृत दृष्टिकोण की आवश्यकता है... निदान और उपचार किया जाता है ट्रूमेटोलॉजिस्ट, रुमेटोलॉजिस्ट, आर्थोपेडिस्ट, एंडोक्रिनोलॉजिस्ट.
ऑस्टियोपोरोसिस के उपचार में मुख्य लक्ष्य उस असुविधा को समाप्त करना है जो रोगी के जीवन की गुणवत्ता को प्रभावित करती है। उपचार की सफलता का निर्धारण करने के लिए, समय-समय पर रेडियोलॉजिस्ट द्वारा एक परीक्षा से गुजरना आवश्यक है।
वृद्ध लोगों में, हड्डी के ऊतकों की बहाली में विफलता अक्सर अग्न्याशय, थायरॉयड, अधिवृक्क ग्रंथियों की बिगड़ा गतिविधि से जुड़ी हो सकती है। इसलिए, एंडोक्रिनोलॉजिस्ट द्वारा एक परीक्षा से गुजरना अनिवार्य है।
बार-बार होने वाले फ्रैक्चर के साथ, आपको ट्रॉमेटोलॉजिस्ट और रुमेटोलॉजिस्ट से संपर्क करने की आवश्यकता होती है जो हड्डी और संयोजी ऊतक के विकारों का निर्धारण करने में विशेषज्ञ होते हैं।
वीडियो: "ऑस्टियोपोरोसिस का निदान कैसे किया जाता है?"
क्या परीक्षणों की आवश्यकता है?
ऑस्टियोपोरोसिस के सटीक निदान के लिए बड़ी संख्या में परीक्षणों की आवश्यकता हो सकती है। आइए उन पर अधिक विस्तार से विचार करें।
रक्त परीक्षण
शरीर में कैल्शियम-फास्फोरस चयापचय की गुणवत्ता का आकलन करने की अनुमति देता है, जो हड्डी के ऊतकों में खनिजकरण की प्रक्रियाओं को इंगित करता है। यह आपको अप्रत्यक्ष रूप से ऑस्टियोपोरोसिस की अनुपस्थिति या उपस्थिति का निर्धारण करने की अनुमति देता है।
जैव रासायनिक रक्त परीक्षण
आपको शरीर के कुछ हिस्सों की स्थिति का सही आकलन करने की अनुमति देता है।
ओस्टियोकैल्सिन... ऑस्टियोब्लास्ट द्वारा उत्पादित मुख्य गैर-कोलेजन हड्डी प्रोटीन और हड्डी के ऊतकों के विकास का एक मार्कर है। यह RIA और EKHLA के तरीकों के अनुसार किया जाता है। आदर्श से अधिक होना पोस्टमेनोपॉज़ल ऑस्टियोपोरोसिस, हाइपरथायरायडिज्म का प्रारंभिक चरण, वृक्क अस्थिदुष्पोषण, हाइपरपैराट्रोइडिज़्म को इंगित करता है।
ईसीएलए मानक (एनजी / एमएल) इस प्रकार हैं:
आरआईए मानदंड (एनजी / एमएल):
सुबह 8 से 11 बजे तक खाली पेट रक्तदान किया जाता है। विश्लेषण की लागत 460 रूबल है.
अकार्बनिक फास्फोरस
क्या आप यह जानते थे ...
अगला तथ्य
 एसिड-घुलनशील फास्फोरस अंश का एक घटक, जो चयापचय द्वारा निर्धारित किया जाता है, हड्डियों में पुनर्खनिजीकरण का स्तर और पाचन तंत्र में अवशोषण। मोलिब्डेट वर्णमिति द्वारा निर्धारित।
एसिड-घुलनशील फास्फोरस अंश का एक घटक, जो चयापचय द्वारा निर्धारित किया जाता है, हड्डियों में पुनर्खनिजीकरण का स्तर और पाचन तंत्र में अवशोषण। मोलिब्डेट वर्णमिति द्वारा निर्धारित।
अधिक मान हाइपरफॉस्फेटेमिया को इंगित करता है।, जो ऑस्टियोपोरोसिस, हाइपरविटामिनोसिस डी, उपचार प्रक्रिया और हड्डी संलयन, ऑन्कोलॉजी के कारण हड्डी क्षय, और इसी तरह के संभावित विकास का संकेत हो सकता है।
घटी हुई मान हाइपोफॉस्फेटेमिया को इंगित करता हैऔर बच्चों में रिकेट्स की संभावित उपस्थिति, कुअवशोषण, अस्थिमृदुता, अतिकैल्शियमरक्तता, गाउट, वृद्धि हार्मोन की कमी, फास्फोरस की शारीरिक कमी की बात करता है।
लागत - 220 रूबल.
कैल्शियम के लिए सामान्य विश्लेषण
वर्णमिति विधि द्वारा निर्धारित।
उम्र के आधार पर फास्फोरस (mmol / l) के सामान्य संकेतक इस प्रकार हैं:
कैल्शियम मानदंड (मिमीोल / एल):
हाइपरलकसीमिया थायरोटॉक्सिकोसिस का संकेत दे सकता है, हाइपरविटामिनोसिस डी, प्रारंभिक अतिपरजीविता, ऑन्कोलॉजी, लैक्टिक-क्षारीय सिंड्रोम, मूत्रवर्धक का संभावित ओवरडोज, स्थिरीकरण हाइपरलकसीमिया।
सामान्य से नीचे संकेतकबचपन में रिकेट्स, साथ ही वयस्कता में ऑस्टियोमलेशिया, हाइपोपैरथायरायडिज्म, अग्नाशयशोथ, पुरानी गुर्दे की विफलता में निर्धारित।
लागत - 230 रूबल.
बी-क्रॉस लैप्स
एक मार्कर जो खनिजों के लीचिंग के स्तर को निर्धारित करता है। अनुसंधान के माध्यम से, पहले प्रकार के कोलेजन के विनाश का निर्धारण करना संभव है।
सामान्य मान इस प्रकार हैं:
संकेतक की अधिकता महिलाओं में रजोनिवृत्ति की शुरुआत, संधिशोथ, हाइपरपैराट्रोइडिज़्म, मेटाबोलिक ऑस्टियोपैथी का संकेत दे सकती है। कीमत 1150 रूबल है।
Alkaline फॉस्फेट
एक एंजाइम, जिसकी उच्च गतिविधि से कोई हड्डी रोगों या पित्त पथ के रुकावट से जुड़े यकृत रोगों के विकास पर संदेह कर सकता है।
दरें इस प्रकार हैं (एल):
यदि पार हो जाता है, तो हड्डी रोगविज्ञान, रिकेट्स, अस्थिमृदुता, ऑन्कोलॉजिकल रोग, पुनर्जीवन प्रक्रियाएं और हड्डी का उपचार संभव है।
लागत - 220 रूबल.
हार्मोन परीक्षण
 खनिज चयापचय में शामिल सक्रिय पदार्थों के अध्ययन के लिए धन्यवाद, ऑस्टियोपोरोसिस की विशेषता में परिवर्तन निर्धारित करना संभव है।
खनिज चयापचय में शामिल सक्रिय पदार्थों के अध्ययन के लिए धन्यवाद, ऑस्टियोपोरोसिस की विशेषता में परिवर्तन निर्धारित करना संभव है।
विश्लेषण निम्नलिखित हार्मोन निर्धारित करते हैं:
- पैराथाइरॉइड हार्मोन (660 रूबल);
- एस्ट्राडियोल (410 रूबल);
- कोर्टिसोल (270 रूबल);
- टेस्टोस्टेरोन (890 रूबल)।
मूत्र परीक्षण
अकार्बनिक फास्फोरस... मूत्र में गुर्दे के माध्यम से उत्सर्जित फास्फोरस की सामग्री को निर्धारित करता है। संकेतक दिन के समय और आहार के आधार पर बदलता है। एक सामान्य आहार के साथ, अचानक परिवर्तन विकृति का संकेत दे सकते हैं। मानदंड 13-42 मिमीोल / दिन है। लागत 85-310 रूबल है।
मूत्र में डीऑक्सीपाइरीडीनोलिन(डीपीआईडी)। हड्डी और संयोजी ऊतक में कोलेजन सामग्री को दर्शाता है और हड्डी के विनाश का एक प्रमुख मार्कर है। नॉर्म (पाइरिड। Nmol / creatine mmol)। महिलाओं के लिए, आदर्श 3-7.4 है, पुरुषों के लिए - 2.3-5.4। विश्लेषण की लागत 1280 रूबल है।
ऑस्टियोपोरोसिस के लिए अस्थि विश्लेषण
इसमें अस्थि घनत्व और रोग प्रक्रियाओं का अध्ययन करने के लिए निम्नलिखित विधियों का उपयोग किया जाता है::
- डेन्सिटोमीटरी... हड्डी की संरचना का विश्लेषण करने के लिए सबसे आम तकनीक। ऊतक के खनिज घनत्व और फ्रैक्चर के जोखिम को आगे की उपचार रणनीति विकसित करने के लिए निर्धारित किया जाता है। इसके लिए, एक अल्ट्रासोनिक डेंसिटोमीटर, जो उच्च स्तर की संवेदनशीलता और सटीकता की विशेषता है, और एक्स-रे डेंसिटोमेट्री, जो हड्डी की सतह घनत्व को निर्धारित करता है, का उपयोग किया जा सकता है। अन्य तरीके भी संभव हैं, जैसे सादा रेडियोग्राफी, जैव रासायनिक पैरामीटर, हड्डी बायोप्सी। लागत शरीर के हिस्से से निर्धारित होती है, लेकिन औसतन यह 1000-3000 रूबल है।

- रेडियोआइसोटोप बोन स्कैन... इसमें हड्डी के ऊतकों की संरचना का अध्ययन शामिल है जब रक्त में एक रेडियोधर्मी पदार्थ पेश किया जाता है, जो हड्डियों में सबसे अधिक प्रभावित क्षेत्रों में प्रवेश करता है। उच्च स्तर की सटीकता में कठिनाइयाँ।
- ट्रेपैनोबायोप्सी... यह अस्थि मज्जा की संरचना के संरक्षण के साथ हड्डी से निकाले जाने पर अस्थि ऊतक का अध्ययन है, जो इसमें है, और इसमें रोग परिवर्तन की परिभाषा है। इसमें एक विशेष सुई का उपयोग शामिल है।
वीडियो: "डेंसिटोमेट्री का उपयोग कर निदान"
घर पर ऑस्टियोपोरोसिस का निदान
किसी विशेषज्ञ के पास गए और परीक्षण किए बिना सटीक निदान करना असंभव है।. इसलिए, आपको इसे स्वयं नहीं करना चाहिए और अपने लिए उपचार के उपाय निर्धारित करने चाहिए।.
केवल एक चीज जो आप कर सकते हैं वह है खतरनाक लक्षणों पर संदेह करना और किसी विशेषज्ञ द्वारा जहर देना। ये हड्डी में दर्द, सामान्य थकान में वृद्धि, मौखिक गुहा के रोगों की उपस्थिति, क्षिप्रहृदयता, जल्दी भूरे बाल, नाखूनों की नाजुकता में वृद्धि, पीठ दर्द, विकास में कमी, रीढ़ की गतिशीलता में कमी और अन्य विशिष्ट लक्षण हैं। उन पर ध्यान देने के बाद, जितनी जल्दी हो सके परीक्षा से गुजरें।
निष्कर्ष
इस प्रकार, हम निम्नलिखित बिंदुओं पर प्रकाश डाल सकते हैं:
- समय पर और सही निदान चिकित्सा की सफलता में सुधार करने में मदद करता है।
- उपचार व्यापक होना चाहिए, इसलिए विभिन्न प्रोफाइल के चिकित्सा विशेषज्ञ इसकी रणनीति के निदान और चयन में शामिल हैं।
- कई अलग-अलग तरीके हैं जिनका उपयोग ऑस्टियोपोरोसिस के निदान के लिए किया जा सकता है। अपने आप का निदान करने और स्वयं दवा लेने की कोशिश न करें।
विषय
मौसम में जोड़ों में दर्द, पीठ के निचले हिस्से में लगातार दर्द, भंगुर नाखून और बाल - ऐसे लक्षण हमेशा हानिरहित नहीं हो सकते हैं, जैसा कि आमतौर पर माना जाता है। कभी-कभी ये शुरुआती ऑस्टियोपोरोसिस के पहले लक्षण होते हैं। समय पर डॉक्टर के पास जाने और बीमारी को रोकने के लिए, जोखिम कारकों और बीमारी के इलाज के तरीकों के बारे में जानना जरूरी है।
ऑस्टियोपोरोसिस क्या है
ऑस्टियोपोरोसिस - यह क्या है? हाल के वर्षों में इस सामयिक प्रश्न का उत्तर कई संस्करणों में हो सकता है। एक स्मार्ट मेडिकल गाइड आपको ऑस्टियोपोरोसिस के निदान के बारे में बताएगा - कि यह हड्डी की आंतरिक संरचना के बाद के विनाश के साथ कैल्शियम के अत्यधिक लीचिंग के कारण हड्डी के ऊतकों का पतला होना है। समझने योग्य भाषा में अनुवादित, ऑस्टियोपीनिया एक प्रणालीगत बीमारी है जो अंततः हड्डियों की नाजुकता, हाथ या पैर के बार-बार फ्रैक्चर, कूल्हे के जोड़ों और शरीर के अन्य हिस्सों की ओर ले जाती है।
हड्डियाँ
एक बिल्कुल स्वस्थ व्यक्ति में, हड्डियां एक घने कॉर्टिकल झिल्ली से ढकी होती हैं, लेकिन अंदर वे स्पंजी ऊतक से बनी होती हैं। जब फास्फोरस-कैल्शियम चयापचय बाधित होता है, तो आंतरिक परत नष्ट हो जाती है, और हड्डी की प्लेटें पतली हो जाती हैं या पूरी तरह से गायब हो जाती हैं। इस तरह के संरचनात्मक परिवर्तन शारीरिक तनाव के लिए हड्डी के प्रतिरोध को काफी कम कर देते हैं। हड्डियों का ऑस्टियोपोरोसिस शरीर के सभी हिस्सों को प्रभावित कर सकता है, उदाहरण के लिए, रीढ़ या जोड़, लेकिन अधिक बार तुर्की काठी, कूल्हे, ह्यूमरस, त्रिज्या, उल्ना रिवर्स रिग्रेशन के अधीन होते हैं।
रीढ़ की हड्डी
वयस्क और बच्चे दोनों रीढ़ की हड्डी के ऑस्टियोपोरोसिस से पीड़ित हो सकते हैं। यह एक अलग बीमारी नहीं है, बल्कि अंतर्निहित बीमारी की केवल एक गंभीर डिग्री है। कशेरुक स्तंभ को शरीर के सही संतुलन को बनाए रखने के लिए डिज़ाइन किया गया है, इसकी ऊर्ध्वाधर और क्षैतिज स्थिति, हड्डी के ऊतकों के विनाश के साथ, ये कार्य शरीर द्वारा समर्थित नहीं हैं। निम्नलिखित लक्षण आपको बताएंगे कि यह रीढ़ की हड्डी की बीमारी है:
- विकास में महत्वपूर्ण और तेज कमी;
- कशेरुकाओं के तालमेल पर स्थानीय दर्द;
- शरीर को मोड़ते या मोड़ते समय तेज दर्द;
- मुद्रा में परिवर्तन।
जोड़
संयोजी ऊतक रोग या आर्टिकुलर ऑस्टियोपोरोसिस - फिर यह क्या है? डॉक्टर इस बारे में बात करते हैं जब कैल्शियम शरीर से जल्दी से बाहर निकल जाता है, लेकिन न केवल हड्डियां, बल्कि उपास्थि या पेरीआर्टिकुलर ऊतक भी ऊतकों की संरचना में अपक्षयी परिवर्तनों के अधीन होते हैं। अक्सर, घुटने, कूल्हे, टखने की हड्डियां, यानी शरीर के वे हिस्से जो सबसे अधिक भार वहन करते हैं, जोड़ों के ऑस्टियोपोरोसिस से पीड़ित होते हैं।
घटना के कारण
न केवल ऑस्टियोपोरोसिस को जानना महत्वपूर्ण है - यह क्या है, बल्कि रोग के विभिन्न रूपों को एक दूसरे से अलग करने में सक्षम होना भी महत्वपूर्ण है। फैलाना ऑस्टियोपोरोसिस है, जो एक ही बार में शरीर के सभी हिस्सों को प्रभावित करता है, बुजुर्गों में यह दुर्लभ है। हड्डियों या कार्टिलेज का आंशिक विनाश मानव शरीर के केवल सबसे कमजोर हिस्सों को प्रभावित करता है। इसका निदान सभी उम्र के लोगों में किया जा सकता है। अस्थि रोग का यह वर्गीकरण हमें जोखिम कारकों को अज्ञातहेतुक में विभाजित करने की अनुमति देता है, जो अपने आप प्रकट होते हैं, और प्रबंधनीय हैं, जिनसे बचा जा सकता है।
रोग की अज्ञातहेतुक जड़ों की तलाश की जानी चाहिए:
- आनुवंशिकता में;
- यूरेशियन जाति से संबंधित;
- प्रारंभिक रजोनिवृत्ति में महिलाओं में, मासिक धर्म की देर से शुरुआत;
- बांझपन में महिलाओं और पुरुषों दोनों में;
- उच्च विकास और कम शरीर के वजन के साथ।
ऑस्टियोपोरोसिस के बाहरी रूप से प्रभावित कारण:
- धूम्रपान और शराब;
- निष्क्रिय जीवन शैली;
- पुरानी अवस्था में रोग;
- खराब पोषण;
- उत्तरी क्षेत्रों में रहने के परिणामस्वरूप विटामिन डी की कमी जहां पर्याप्त धूप नहीं है;
- स्टेरॉयड, एंटीकॉन्वेलसेंट, रक्त को पतला करने वाली दवाओं का लंबे समय तक उपयोग।
उपास्थि और हड्डी के ऊतकों में परिवर्तन का एक तीसरा कारण भी है - पुरानी बीमारियां: यह आंत की सूजन, और यकृत या गुर्दे की बीमारी, साथ ही साथ कुशिंग सिंड्रोम या क्रोहन रोग भी हो सकता है। अक्सर, तंत्रिका संबंधी विकार - बुलिमिया या एनोरेक्सिया - हड्डियों में संरचनात्मक परिवर्तन का कारण बनते हैं। किसी भी मामले में, अपने दम पर कारण स्थापित करना व्यावहारिक रूप से बेकार है। परीक्षण के परिणामों के आधार पर केवल एक योग्य चिकित्सक ही रोग के प्राथमिक स्रोत का पता लगा सकता है।

संकेत और लक्षण
ऑस्टियोपोरोसिस के प्राथमिक लक्षणों को निर्धारित करना मुश्किल है, यही वजह है कि इस बीमारी को अक्सर "साइलेंट किलर" कहा जाता है। एक व्यक्ति सीखता है कि अंगों के फ्रैक्चर के बाद हड्डी के ऊतक भंगुर और नाजुक हो गए हैं। सवाल उठता है: ऑस्टियोपोरोसिस के लिए हड्डियों की स्थिति की जांच कैसे करें? यह द्वितीयक संकेतों का उल्लेख करने योग्य है:
- स्टूप, बूढ़ा कुबड़ा;
- प्रति वर्ष 3-5 सेमी की वृद्धि में कमी;
- शरीर और जोड़ों में दर्द।
महिलाओं के बीच
इसके अलावा, आपको ऑस्टियोपोरोसिस के बारे में जानने की जरूरत है - उम्र से संबंधित महिला रोग और क्या है जो 45 साल की उम्र में निष्पक्ष सेक्स को प्रभावित करता है। इसका कारण पोस्टमेनोपॉज़ल अवधि में प्रवेश के कारण सेक्स हार्मोन एस्ट्रोजेन के उत्पादन में तेज कमी है, और वास्तव में वे हड्डी के ऊतकों को मजबूत करने में सक्रिय रूप से शामिल हैं। 50 से अधिक उम्र की महिलाओं में ऑस्टियोपोरोसिस के लक्षण खोजना आसान नहीं है। मामूली लक्षणों की आड़ में रोग को सफलतापूर्वक छुपाया जाता है:
- अत्यधिक बालों का झड़ना, गंजापन;
- नाखून प्लेटों की नाजुकता और नाजुकता;
- दंत समस्याएं: तामचीनी का विनाश, क्षय, पीरियोडोंटल रोग;
- रात में स्वैच्छिक मांसपेशी संकुचन।
बच्चों में
बच्चों में ऑस्टियोपोरोसिस जन्मजात या अधिग्रहित हो सकता है। गर्भाशय में, रोग निम्नलिखित कारणों से विकसित हो सकता है:
- समयपूर्वता;
- बार-बार जन्म के बीच की छोटी अवधि;
- मां की पुरानी बीमारियां;
- एकाधिक गर्भावस्था।
हड्डियों के माध्यमिक बचपन के ऑस्टियोपोरोसिस के विकास का कारण है:
- कृत्रिम खिला;
- पराबैंगनी विकिरण की कमी;
- कैल्शियम की कमी;
- आंतों द्वारा पोषक तत्वों के अवशोषण में गड़बड़ी।
यदि आपका बच्चा अपने साथियों की तुलना में विकास में काफी कम है, रीढ़ की वक्रता है, खराब मुद्रा है, जल्दी थक जाता है, अक्सर पीठ दर्द की शिकायत होती है या शरीर की सतह पर असममित त्वचा की सिलवटों को स्पष्ट रूप से दिखाई देता है, तुरंत एक डॉक्टर से परामर्श करें . समय पर निदान और उचित उपचार के साथ, रोग के लक्षणों को सफलतापूर्वक रोका जा सकता है।

ऑस्टियोपोरोसिस का इलाज कैसे करें
किसी भी मामले में, डॉक्टर के लिए ऑस्टियोपोरोसिस का निदान करने और समय पर इसके उपचार को निर्धारित करने के लिए, रोगी को फ्लोरोग्राफी से गुजरना होगा, ट्यूमर मार्करों के लिए रक्त दान करना होगा और अस्थि खनिज घनत्व के लिए एक अध्ययन करना होगा। यदि, सभी विश्लेषणों के परिणामों के आधार पर, यह स्पष्ट हो गया कि यह एक और विकृति नहीं है, बल्कि एक हड्डी की बीमारी है, तो डॉक्टर सही जटिल चिकित्सा का चयन करेंगे, जिसमें पोषण सुधार, दवाएं लेना, समूह डी के विटामिन, कैल्शियम और लोक का उपयोग करना शामिल है। उपाय।
आहार
हम जो खाते हैं उससे हमारा शरीर लगभग 100% बना होता है, इसलिए उचित पोषण अच्छे स्वास्थ्य की कुंजी है। यह सोचना एक गलती है कि हड्डियों की अखंडता को बनाए रखने के लिए, और अपने शुद्ध रूप में, बहुत सारे कैल्शियम का सेवन करना महत्वपूर्ण है। मुख्य शर्त यह है कि ऑस्टियोपोरोसिस के लिए आहार संतुलित होना चाहिए और उन खाद्य पदार्थों को शामिल करना चाहिए जो कैल्शियम को बेहतर अवशोषित करने में मदद करते हैं:
- दुग्ध उत्पाद;
- मछली;
- साग;
- अंडे;
- जौ और दलिया;
- पागल;
- गोभी, गाजर, खीरा।
लोक उपचार के साथ उपचार
लोक उपचार के साथ हड्डियों के ऑस्टियोपोरोसिस का इलाज करने के लिए कई विकल्प हैं:
- ममी की 1 गेंद दिन में दो बार लें;
- 3 ग्राम अंडे का चूर्ण रोज सुबह दूध या दलिया के साथ खाएं;
- 1/3 बड़े चम्मच के लिए आम कीचड़ या अखरोट से मादक टिंचर पिएं। दिन में 2 बार;
- वार्मिंग तेलों से मालिश करें;
- मीठे तिपतिया घास, कैमोमाइल, सन्टी कलियों से सेक डालें।
उपयोगी जड़ी बूटियों और औषधीय पौधों की सूची विस्तृत है, लेकिन आपको यह समझना चाहिए कि उन सभी का उपयोग हड्डी रोग के इलाज के लिए नहीं किया जा सकता है। उदाहरण के लिए, प्राकृतिक खाद्य पदार्थ जिनमें ऑक्सालिक एसिड होता है, केवल रोग के पाठ्यक्रम को बढ़ाएंगे। आपको यह या वह संग्रह नहीं लेना चाहिए, यदि आप इसकी संरचना के बारे में पूरी तरह से सुनिश्चित नहीं हैं, तो उपचार शुरू करने से पहले होम्योपैथ या चिकित्सक की राय पूछना बेहतर है।

दवाओं
अस्थि ऊतक अपने आप को नियमित रूप से नवीनीकृत करने के लिए प्रवृत्त होते हैं, यह दो प्रकार की कोशिकाओं के कार्य के कारण होता है: ऑस्टियोक्लास्ट और ऑस्टियोब्लास्ट। पहले निर्माता हैं, दूसरे विध्वंसक हैं। यदि ऑस्टियोब्लास्ट की संख्या आदर्श से अधिक है, तो हड्डी के ऊतक विकृत हो जाते हैं। ऐसा होने से रोकने के लिए, ऑस्टियोपोरोसिस के लिए विशेष दवाएं - बिसफ़ॉस्फ़ोनेट्स - विकसित की गई हैं। दवाएं कई रूपों में निर्मित होती हैं:
- गोलियाँ - आपको हर दिन एक ही समय पर पीना चाहिए।
- निलंबन - इंजेक्शन हर छह महीने में एक बार किया जाता है।
- ड्रॉपर - ऊतक घनत्व को बनाए रखने के लिए इसे वर्ष में एक बार दोहराया जाना चाहिए।
किस डॉक्टर से संपर्क करें
ऑस्टियोपोरोसिस का इलाज कौन करता है? निदान एक ट्रॉमेटोलॉजिस्ट-ऑर्थोपेडिस्ट द्वारा प्रयोगशाला कर्मचारियों और एक रेडियोलॉजिस्ट की सहायता से किया जाता है। उन मामलों में जब हड्डी के ऊतकों के उल्लंघन के कारण तंत्रिका अंत पीड़ित होते हैं, एक न्यूरोलॉजिस्ट को काम में शामिल होना पड़ता है। यदि हड्डियों का विनाश पुरानी बीमारियों के बढ़ने का परिणाम था, तो अन्य श्रेणियों के विशेषज्ञों की आवश्यकता होगी।
जिम्नास्टिक और व्यायाम चिकित्सा
हल्का जिम्नास्टिक रीढ़, हड्डी के ऊतकों को मजबूत करने, रक्त परिसंचरण में सुधार और रोग के प्रसार को धीमा करने में मदद करेगा। आप किसी भी उम्र में ऑस्टियोपोरोसिस के लिए व्यायाम चिकित्सा करना शुरू कर सकते हैं, मुख्य बात यह है कि इसे ज़्यादा न करें, बल्कि नियमित रूप से दिन में कई बार घरेलू व्यायाम करें:
- डम्बल को पकड़ते हुए अपनी भुजाओं को भुजाओं की ओर फैलाएं।
- अपने हाथों को हल्के से मोड़ें और फिर कोहनियों और कंधों को मोड़ें।
- जगह पर चलें, अपने पैरों को ऊंचा उठाएं और संतुलन के लिए कुर्सी के पिछले हिस्से को पकड़ें।
- कुर्सी पर बैठते समय घुटनों को मोड़ें और सीधा करें।

प्रोफिलैक्सिस
- एक डॉक्टर के साथ निदान स्पष्ट करें, जोखिम वाले कारकों को समाप्त करें।
- कैल्शियम, विटामिन कॉम्प्लेक्स के साथ तैयारी पिएं।
- एक डॉक्टर द्वारा वार्षिक परीक्षा से गुजरना, परीक्षण करना, एक्स-रे करना।
- ऑस्टियोपोरोसिस की रोकथाम के लिए धूम्रपान छोड़ना, बार-बार शराब का सेवन छोड़ना आवश्यक है।
- अपने आहार को संतुलित करें।
शरीर में कैल्शियम का अवशोषण
याद रखें कैल्शियम हड्डियों के लिए बहुत जरूरी होता है। अपने आप को डेयरी उत्पादों के उपयोग से इनकार न करें, अक्सर पनीर खाएं, नाश्ते के लिए अंडे पकाएं, और दोपहर और रात के खाने के लिए अनाज। उपास्थि, हड्डियों और जोड़ों के विनाश से खुद को पूरी तरह से बचाने के लिए, विटामिन डी कॉम्प्लेक्स लें, लेकिन इसे डॉक्टर की देखरेख में करें। इस समूह के विटामिन न केवल शरीर द्वारा कैल्शियम के अवशोषण में 40% तक सुधार करते हैं, बल्कि अन्य पोषक तत्वों के साथ इसकी बातचीत को भी सामान्य करते हैं।
वीडियो
ध्यान!लेख में प्रस्तुत जानकारी केवल सूचना के उद्देश्यों के लिए है। लेख की सामग्री स्व-उपचार के लिए नहीं बुलाती है। किसी विशेष रोगी की व्यक्तिगत विशेषताओं के आधार पर केवल एक योग्य चिकित्सक ही निदान कर सकता है और उपचार के लिए सिफारिशें दे सकता है।
पाठ में गलती मिली? इसे चुनें, Ctrl + Enter दबाएं और हम इसे ठीक कर देंगे!चर्चा करना
ऑस्टियोपोरोसिस - यह रोग क्या है, कारण और लक्षण