थायराइड ऊतक की स्थिति का निदान करने के लिए सबसे आम तरीका अल्ट्रासाउंड है। इसका नैदानिक मूल्य पहुंच, उच्च विश्वसनीयता और कार्यान्वयन में आसानी में निहित है। अल्ट्रासाउंड उपकरणों का उपयोग सभी जीवित ऊतकों की इस तरह की विशेषता पर आधारित है जैसे कि इकोोजेनेसिटी। हाइपोचोइक लोगों की पहचान संरचनात्मक विकारों की बात करती है, और नैदानिक डेटा का गहन अध्ययन उच्च सटीकता के साथ रोग के पाठ्यक्रम की भविष्यवाणी करना संभव बनाता है।
इकोोजेनेसिटी क्या है
अल्ट्रासाउंड द्वारा जांचे गए अंगों की एक प्रमुख विशेषता अल्ट्रासोनिक तरंगों को प्रतिबिंबित करने की उनकी क्षमता है - इकोोजेनेसिटी। प्रतिबिंब की डिग्री, सबसे पहले, ऊतक के घनत्व और रूपात्मक संरचना पर निर्भर करती है; इसलिए, विभिन्न अंगों की इकोोजेनेसिटी समान नहीं है। ध्वनिक गुणों (तरंगों को प्रतिबिंबित करने, अवशोषित करने की क्षमता) और अंग की आकृति विज्ञान की निर्भरता, सबसे पहले, तरल घटक की मात्रा पर आधारित होती है: ऊतकों में पानी की मात्रा जितनी अधिक होगी, इकोोजेनेसिटी कम होगी। निदान के दौरान अल्ट्रासोनिक तरंगों के परावर्तन की डिग्री कंप्यूटर मॉनीटर पर रंग का उपयोग करके प्रदर्शित की जाती है - एक निश्चित क्षेत्र को जितना अधिक तीव्र ग्रे रंग दिया जाता है, उसमें तरंगों को प्रतिबिंबित करने की क्षमता उतनी ही कम होती है।

एक स्वस्थ थायरॉयड ग्रंथि की जांच एक विशिष्ट अपरिवर्तित संरचना को दर्शाती है, जो सामान्य इकोोजेनेसिटी (आइसोचोजेनेसिटी) को दर्शाती है। यदि अंतःस्रावी ऊतक में एक पैथोलॉजिकल फोकस (नोड, कैल्सीफिकेशन, ट्यूमर, सिस्ट) बन गया है, तो ध्वनिक गुणों में एक क्षेत्रीय परिवर्तन दर्ज किया जाता है। इस परिवर्तन की प्रकृति का अध्ययन आपको आकार, संरचना, एटियलजि निर्धारित करने की अनुमति देता है। तरल पदार्थ, ट्यूमर कोशिकाएं या निशान ऊतक युक्त समावेशन मॉनिटर पर अलग-अलग रंगों में दिखाई देंगे।
पैथोलॉजिकल इकोोजेनेसिटी के प्रकार
ध्वनिक गुणों के आधार पर, पैथोलॉजिकल समावेश हो सकता है:
- हाइपोचोइक (कम परावर्तन के साथ)
- hyperechoic (बढ़ी हुई परावर्तन के साथ)
- आइसोचोइक (अल्ट्रासाउंड तरंगें उसी तरह से परावर्तित होती हैं जैसे स्वस्थ ऊतक से)
- एनीकोइक (अल्ट्रासाउंड तरंगों का कोई प्रतिबिंब नहीं होता है)।
उच्च घनत्व वाले फॉसी और, तदनुसार, कम पानी की मात्रा हाइपरेचोइक होती है। यह अक्सर उनमें संयोजी ऊतक घटक या कैल्शियम जमा की प्रबलता के कारण होता है। कुछ सौम्य और घातक ट्यूमर (एडेनोमा, पैपिलरी कैंसर), कैल्सीफिकेशन (कैल्सीफिकेशन) का समावेश हाइपरेचोइक है।
Hypoechoicity एक उच्च तरल सामग्री के साथ समावेशन की विशेषता है और जिसके कारण वे अल्ट्रासोनिक तरंगों को खराब रूप से प्रतिबिंबित करते हैं। इन घावों को निदान के दौरान विभिन्न आकृतियों और आकारों के रंगों के रूप में प्रदर्शित किया जाता है। ये कोलाइडल नोड्स हो सकते हैं, ऑटोइम्यून थायरॉयडिटिस के साथ भड़काऊ फ़ॉसी, सिस्ट, बेस्डो रोग के साथ पैथोलॉजिकल फ़ॉसी। पैथोलॉजिकल इकोोजेनेसिटी संपूर्ण फोकस नहीं हो सकता है, लेकिन इसका एक हिस्सा है। उदाहरण के लिए, थायरॉयड ग्रंथि के एक या दूसरे लोब में हाइपोइकोइक रिम के साथ एक आइसोइकिक गठन अक्सर पाया जाता है। यह इसके विकास के प्रारंभिक चरण में एक नोड की उपस्थिति को इंगित करता है।

एनीकोइक फोकस मॉनिटर पर काले रंग में प्रदर्शित होता है, जिसका अर्थ है अल्ट्रासाउंड तरंगों का पूर्ण अवशोषण (कोई प्रतिबिंब नहीं)। यह संपत्ति तरल से भरे कैप्सूल के साथ संरचनाओं के पास है - सच्चे और झूठे सिस्ट, सिस्टिक ग्रोथ।
हाइपोचोइक संरचनाओं के लक्षण
ध्वनिक घनत्व में कमी रोम और हार्मोन-उत्पादक कोशिकाओं के विनाश, भड़काऊ प्रक्रियाओं, संवहनी वृद्धि के कारण होती है। पैथोलॉजिकल फोकस में, द्रव या कोलाइड का संचय होता है, जिसके परिणामस्वरूप गांठदार या सिस्टिक फॉसी विकसित होते हैं। उनके संकेत जैसे मात्रा, संरचना, स्थानीयकरण रोग प्रक्रिया की प्रकृति पर निर्भर करते हैं।
पुटी
अल्ट्रासाउंड डायग्नोस्टिक्स के दौरान, एक सिस्ट को एक सजातीय या विषम संरचना (सघन समावेशन) के साथ थायरॉयड ग्रंथि में एक गोल एनेकोइक या हाइपोचोइक गठन के रूप में परिभाषित किया गया है। घाव स्पष्ट रूप से आसपास के ऊतकों से अलग होता है (एक कैप्सूल होता है) और गहरे भूरे या काले रंग से रंगा जाता है। एक पुटी या कई गुच्छों के रूप में निर्धारित किए जा सकते हैं। पुटी का आकार कुछ मिलीमीटर से लेकर कई सेंटीमीटर तक होता है। बड़े सिस्ट अलग-अलग गंभीरता के गण्डमाला सिंड्रोम के साथ होते हैं और रूपात्मक विशेषताओं - बायोप्सी को निर्धारित करने के लिए अतिरिक्त निदान की आवश्यकता होती है।
कोलाइडल नोड
एक और काफी सामान्य हाइपोचोइक फोकस कोलाइड नोड है। यह अंतःस्रावी ऊतक के रोम या हाइपरप्लासिया की मृत्यु और कोलाइड के संचय के परिणामस्वरूप बनता है - थायरोसाइट्स द्वारा संश्लेषित हार्मोन के साथ एक जेल जैसा पदार्थ। कोलाइड में बड़ी मात्रा में तरल होता है, इसलिए इसकी इकोोजेनेसिटी कम होती है और अल्ट्रासाउंड तस्वीर में गहरे भूरे रंग का होता है। यह शिक्षा सौम्य है। ज्यादातर मामलों में, इसकी एक अस्पष्ट रूपरेखा होती है, इसलिए, एक घातक ट्यूमर के साथ विभेदक निदान किया जाता है जिसमें अल्ट्रासाउंड पर समान विशेषताएं होती हैं।
हाइपोचोइक गठन के कारण
ज्यादातर मामलों में कम इकोोजेनेसिटी वाली संरचनाओं की थायरॉयड ग्रंथि में उपस्थिति शरीर में आयोडीन की कमी से जुड़ी होती है। आयोडीन की कमी की स्थिति में, अंतःस्रावी कोशिकाएं (थायरोसाइट्स) अपर्याप्त मात्रा में हार्मोन का उत्पादन करती हैं, जिससे थायरॉयड ग्रंथि में रक्त के प्रवाह में प्रतिपूरक वृद्धि होती है और इसके हाइपरप्लासिया - प्रसार। रोम के प्रसार के साथ, जो एक स्वस्थ अंग में एक संरचनात्मक और कार्यात्मक इकाई है, उनमें कोलाइड का संचय होता है - थायरोसाइट संश्लेषण का एक उत्पाद। बड़ी मात्रा में होने के कारण, कुछ क्षेत्रों में कोलाइडल द्रव्यमान का बहिर्वाह बाधित होता है, एक नोड या पुटी का निर्माण होता है। थायरॉयड ग्रंथि के दाएं और बाएं लोब में हाइपोचोइक संरचनाओं के निदान की आवृत्ति लगभग समान है।

अल्सर का विकास एक भड़काऊ प्रक्रिया, अंग आघात, जन्मजात विकृति से भी जुड़ा हो सकता है। थायरॉयड ग्रंथि में जिन रोगों में हाइपोचोइक नोड्स दिखाई देते हैं, उनमें से कोई भी भेद कर सकता है:
- क्रोनिक ऑटोइम्यून थायरॉयडिटिस
- हाइपोथायरायडिज्म
- पुराना नशा
- थायरोटोक्सीकोसिस
- पेंड्रेड सिंड्रोम।
उपचार के तरीके
रोग के आधार पर, जिसकी पृष्ठभूमि के खिलाफ अंतःस्रावी ऊतक में पैथोलॉजिकल फ़ॉसी बनते हैं, चिकित्सा भिन्न हो सकती है। अल्ट्रासाउंड, रक्त परीक्षण, डॉप्लरोग्राफी, कंप्यूटेड टोमोग्राफी, बायोप्सी (यदि आवश्यक हो) के अलावा, एक व्यापक परीक्षा के बाद, एंडोक्रिनोलॉजिस्ट एक व्यक्तिगत उपचार योजना तैयार करता है। यदि गठन छोटा है, तो रोगी को असुविधा नहीं होती है और थायरॉयड ग्रंथि के कार्य को प्रभावित नहीं करता है, ड्रग थेरेपी (प्रतिस्थापन, दमनकारी, रोगसूचक) का उपयोग किया जाता है।

बड़े सिस्ट या नोड्यूल ऊतकों पर दबाव डाल सकते हैं और डीकंप्रेसन सिंड्रोम के विकास का कारण बन सकते हैं, जिससे निगलना, बोलना और गंभीर मामलों में सांस लेना मुश्किल हो जाता है। इस तरह के foci को सर्जिकल हस्तक्षेप की आवश्यकता होती है। इसकी सामग्री के चूषण के साथ गठन का एक पंचर, या एक अधिक कट्टरपंथी ऑपरेशन, हेमिस्ट्रुमेक्टोमी, जिसमें प्रभावित लोब के साथ एक नोड या पुटी को हटा दिया जाता है, किया जा सकता है। ऑपरेशन के बाद, रोगी उपस्थित एंडोक्रिनोलॉजिस्ट की देखरेख में होता है, प्रतिस्थापन या रोगसूचक चिकित्सा प्राप्त करता है।
E00-E07 थायरॉयड ग्रंथि के रोग
महामारी विज्ञान
विशेषज्ञ स्वीकार करते हैं कि पिछले तीस वर्षों में, थायरॉयड ग्रंथि में हाइपोचोइक संरचनाओं का पता लगाने की व्यापकता में काफी वृद्धि हुई है। और यह निस्संदेह जनसंख्या की शारीरिक और मानसिक स्थिति को निर्धारित करता है।
पर्यावरण की नियमित रूप से बदलती पारिस्थितिक और रेडियोलॉजिकल विशेषताएं थायरॉयड ग्रंथि की घटनाओं में वृद्धि और थायरॉयड रोगों की संरचना में बदलाव में योगदान करती हैं। बड़े पैमाने पर खाने के विकार हमारे क्षेत्र में एक महत्वपूर्ण नकारात्मक भूमिका निभाते हैं। यह समुद्री भोजन, मांस और डेयरी उत्पादों की बेहद कम खपत में परिलक्षित होता है। एक अतिरिक्त कारक चेरनोबिल परमाणु ऊर्जा संयंत्र में प्रसिद्ध घटना थी, जिसने न केवल घटना दर को प्रभावित किया, बल्कि घातक विकृति के विकास के जोखिम को भी बढ़ा दिया।
थायरॉयड ग्रंथि के हाइपोचोइक गठन के कारण
यदि एक अल्ट्रासाउंड डॉक्टर (सोनोलॉजिस्ट) थायरॉयड ग्रंथि की कम इकोोजेनेसिटी (हाइपोचोजेनेसिटी) को इंगित करता है, तो इसका अप्रत्यक्ष रूप से ऐसी स्थितियों की उपस्थिति का मतलब हो सकता है:
- थायरॉयड ग्रंथि में एक "नोड" की उपस्थिति, जो अक्सर मनुष्यों में आयोडीन की कमी के कारण होती है;
- हाइपोप्लासिया की उपस्थिति;
- फैलाना गण्डमाला की उपस्थिति;
- एक ट्यूमर प्रक्रिया की उपस्थिति।
कुछ मामलों में, विशेषज्ञ थायरॉयड ग्रंथि में हाइपोचोइक संरचनाओं के गठन के लिए एक वंशानुगत प्रवृत्ति की संभावना को बाहर नहीं करते हैं।
हाइपोचोइक नोड्यूल के गठन के जोखिम कारक निम्नानुसार हो सकते हैं:
- पारिस्थितिक रूप से प्रतिकूल क्षेत्र में रहना (बढ़ी हुई विकिरण पृष्ठभूमि, आयोडीन में कमी वाला क्षेत्र, आदि);
- अपर्याप्त और अनुचित पोषण (कुपोषण, लंबे समय तक सख्त और "भूखे" आहार, असंतुलित आहार);
- नियमित और गंभीर तनावपूर्ण स्थितियां;
- कुछ दवाएं लेना;
- बुरी आदतें, पुरानी शराब और धूम्रपान।
रोगजनन
"इकोजेनेसिटी" की अवधारणा अल्ट्रासाउंड करने के लिए ऊतकों की क्षमता को दर्शाती है। चूंकि मानव शरीर के सभी ऊतकों में अलग-अलग घनत्व और संरचना होती है, इसलिए अल्ट्रासाउंड उनके माध्यम से अलग-अलग तरीकों से प्रवेश करता है, या बिल्कुल भी प्रवेश नहीं करता है।
ये विशेषताएं अल्ट्रासाउंड छवि के कई बुनियादी मूल्यों को बाहर करना संभव बनाती हैं। ऊतक घनत्व इमेजिंग के मुख्य प्रकारों पर विचार करें:
- Isoechogenity एक स्वस्थ थायरॉयड ग्रंथि का सामान्य घनत्व है, जो छवि में एक समान ग्रे द्रव्यमान के रूप में दिखाई देता है।
- Hypoechogenicity कम घने ऊतकों की विशेषता है जो अल्ट्रासाउंड मॉनिटर पर काले (लगभग काले) दिखते हैं।
- Hyperechogenicity स्वस्थ ग्रंथि ऊतक के सापेक्ष सघन ऊतक के लिए एक शब्द है। छवि में हाइपरेचोइक गठन एक प्रकाश क्षेत्र जैसा दिखता है।
- Anechogenicity एक शब्द है जिसका अर्थ है कि किसी दिए गए क्षेत्र में कोई इकोोजेनेसिटी नहीं है (गठन इको-नेगेटिव है)। छवि में एनेकोइक द्रव्यमान को घने काले रंग की विशेषता है।
बेशक, अल्ट्रासाउंड के दौरान, अल्ट्रासाउंड के दौरान, अंग की गुणवत्ता के अन्य संकेतकों को ध्यान में रखा जाता है: दानेदारता, आकृति, एकरूपता, आदि। हालांकि, इस सामग्री में हम केवल ऊतक हाइपोचोजेनेसिटी की अवधारणा पर विचार करेंगे।
हाइपोइकोइक थायरॉयड ग्रंथि के लक्षण
अक्सर, एक व्यक्ति गलती से थायरॉयड ग्रंथि के हाइपोचोइक गठन की उपस्थिति के बारे में सीखता है - उदाहरण के लिए, एक नियोजित अल्ट्रासाउंड स्कैन के दौरान, क्योंकि यह स्थिति हमेशा किसी भी लक्षण के साथ नहीं होती है। यहां तक कि अपेक्षाकृत बड़ी गांठें भी दर्द रहित हो सकती हैं और इससे गर्दन में परेशानी नहीं होती है।
थायरॉयड ग्रंथि के प्रक्षेपण के स्थान पर गर्दन के सावधानीपूर्वक तालमेल के साथ, कभी-कभी एक फिसलन और घनी गाँठ पाई जा सकती है। बड़ी गांठें - 30 मिमी से अधिक व्यास - नग्न आंखों को भी दिखाई देती हैं: वे स्पष्ट रूप से गर्दन के सामान्य आकार का उल्लंघन करती हैं।
नोड के रूप में हाइपोचोइक गठन के पहले लक्षण केवल इसकी लगातार वृद्धि के साथ देखे जाते हैं:
- एक विदेशी शरीर की भावना;
- सूखा और गले में खराश;
- स्वर बैठना, मुखर प्रजनन में कठिनाई;
- गर्दन के सामने दर्द।
बड़े नोड आस-पास के अंगों और वाहिकाओं पर यांत्रिक दबाव डाल सकते हैं। यदि गठन घातक है, तो आस-पास के लिम्फ नोड्स दर्द रहित रूप से बढ़े हुए हैं।
यदि हाइपोचोइक गठन की उपस्थिति थायरॉयड ग्रंथि की शिथिलता के साथ होती है, तो तेजी से दिल की धड़कन, अतालता, शरीर में गर्मी की कमी, अत्यधिक उत्तेजना, एक्सोफथाल्मोस जैसे लक्षणों का पता लगाया जा सकता है।
चरणों
रोग प्रक्रिया के पाठ्यक्रम और चरण के आधार पर, थायरॉयड ग्रंथि में संरचनाओं के विकास और विकास के चरण भिन्न हो सकते हैं। ऐसे चरणों की विशेषताएं अल्ट्रासाउंड पर उनकी इकोोजेनेसिटी की डिग्री से निर्धारित होती हैं:
- एनेकोजेनेसिटी का चरण - रक्त प्रवाह की डिग्री में वृद्धि और हाइपोचोइक गठन के पास संवहनी नेटवर्क के विस्तार की विशेषता;
- पुटी की आंतरिक सामग्री के पुनर्जीवन का चरण;
- घाव का चरण।
एक चरण से दूसरे चरण में संक्रमण एक लंबी प्रक्रिया है, जिसका कोर्स गठन के आकार पर, प्रतिरक्षा सुरक्षा की डिग्री पर, थायरॉयड ग्रंथि की संतुलन कार्यात्मक स्थिति और पूरे शरीर पर निर्भर करता है।
फार्म
मॉनिटर पर प्राप्त अल्ट्रासाउंड छवि का वर्णन करते हुए, डॉक्टर हमेशा अन्य चिकित्सा शर्तों का उपयोग करते हुए, खुद को गठन की "हाइपोचोजेनेसिटी" की अवधारणा तक सीमित नहीं रखता है। आइए संक्षेप में बात करें कि उनका क्या मतलब हो सकता है।
- हाइपोइकोइक थायरॉयड नोड्यूल एक गोल गठन है जो थायरॉयड ग्रंथि के ग्रंथियों के ऊतकों से विकसित होता है और एक गांठ जैसा गांठ होता है। सबसे अधिक बार, ऐसी सील शरीर में आयोडीन की कमी के परिणामस्वरूप बनती हैं: थायरॉयड ग्रंथि हार्मोन का उत्पादन करने के लिए आयोडीन को अवशोषित करती है, और इसकी कमी को पीने के पानी और भोजन से भर दिया जाता है।
- अस्पष्ट आकृति के साथ थायरॉयड ग्रंथि का हाइपोचोइक गठन कोलाइड गोइटर, घातक गठन का संकेत हो सकता है। हालांकि, सबसे अधिक बार, हाल ही में गठित नोड्स में आकृति की अस्पष्टता पाई जाती है - और यह एक काफी अनुकूल संकेत है।
- हाइपोचोइक रिम के साथ थायरॉयड ग्रंथि का एक आइसोचोइक गठन स्वस्थ थायरॉयड ऊतक का एक क्षेत्र है जो एक बोधगम्य समोच्च से घिरा होता है, जिसके साथ एक नोड की उपस्थिति निर्धारित होती है। यह गठन स्वस्थ ऊतक के क्षेत्र में बढ़े हुए रक्त प्रवाह और केशिका नेटवर्क के विस्तार के परिणामस्वरूप विकसित होता है।
- थायरॉयड ग्रंथि का हाइपोचोइक विषम गठन एक हाइपोचोइक नोड है, जिसकी संरचना विषम है। नोड में इस तरह के बदलाव एडिमा और / या एक भड़काऊ प्रतिक्रिया से शुरू हो सकते हैं।
- रक्त प्रवाह के साथ थायरॉयड ग्रंथि की हाइपोचोइक संरचनाएं सबसे अधिक बार पाई जाती हैं। इस मामले में, रक्त प्रवाह में अलग स्थानीयकरण हो सकता है। बढ़ा हुआ रक्त प्रवाह यह संकेत दे सकता है कि गठन संरचनात्मक परिवर्तन और विभाजन के लिए प्रवण है।
जटिलताओं और परिणाम
थायरॉयड ग्रंथि में सिस्टिक संरचनाओं के लिए, शुद्ध आंतरिक सामग्री के गठन के साथ एक भड़काऊ प्रतिक्रिया का विकास विशेषता है। पुटी की आगे की वृद्धि न केवल भड़काऊ प्रक्रियाओं को भड़का सकती है, बल्कि आंतरिक रक्तस्राव और यहां तक \u200b\u200bकि एक घातक ट्यूमर में नोड के परिवर्तन को भी भड़का सकती है।
गांठदार गठन में भड़काऊ प्रक्रियाएं दिल में दर्द, बुखार, लिम्फ नोड्स की वृद्धि और सूजन, सामान्य नशा के लक्षण पैदा कर सकती हैं।
अल्सर और अन्य बड़े गठन आस-पास के अंगों और संवहनी बिस्तरों पर दबाव के रूप में असुविधा पैदा कर सकते हैं।
थायरॉयड ग्रंथि के हाइपोचोइक गठन का निदान
Hypoechoic गठन एक निदान नहीं है, लेकिन सिर्फ छवि की एक विशेषता है: इस तरह डॉक्टर अल्ट्रासाउंड मॉनिटर पर जो कुछ देखा, उसका वर्णन करता है। अधिक सटीक निदान का मज़बूती से पता लगाने के लिए, कई अन्य अतिरिक्त अध्ययनों का उपयोग करना आवश्यक है।
- बाहरी परीक्षा, थायरॉयड ग्रंथि के प्रक्षेपण क्षेत्र का तालमेल।
- रक्त परीक्षण मुक्त और बाध्य थायरोक्सिन और ट्राईआयोडोथायरोनिन की सामग्री को निर्धारित करने के लिए।
ट्यूमर मार्करों के लिए रक्त परीक्षण।
पंचर (बायोप्सी) के दौरान ली गई सामग्री का ऊतकीय परीक्षण।
- वाद्य निदान:
- चुम्बकीय अनुनाद इमेजिंग;
- सीटी स्कैन;
- स्किंटिग्राफी (रेडियो आइसोटोप स्कैनिंग की एक विधि)।
ज्यादातर मामलों में, निदान के लिए केवल एक व्यापक दृष्टिकोण ही सही निदान कर सकता है।
विभेदक निदान
विभेदक निदान जब थायरॉयड ग्रंथि में हाइपोचोइक गठन का पता लगाया जाता है, तो निम्नलिखित विकृति के बीच किया जाता है:
- फैलाना गण्डमाला - कई हाइपोचोइक संरचनाओं (सिस्ट) की उपस्थिति के साथ हो सकता है;
- हाइपोप्लासिया - सामान्य संकेतकों की तुलना में ग्रंथि के आकार में कमी;
- पैपिलरी कैंसर, पुटी, लिम्फोमा, एडेनोमा, लिम्फैडेनोपैथी।
हाइपोचोइक थायरॉयड गठन का उपचार
यदि किसी व्यक्ति में थायरॉयड ग्रंथि का हाइपोचोइक गठन पाया जाता है, जिसे बाद में पुटी के रूप में निदान किया जाता है, तो उसे पैथोलॉजी की विशिष्ट विशेषताओं के आधार पर एक निश्चित चिकित्सीय आहार निर्धारित किया जाता है।
यदि कई संरचनाएं पाई जाती हैं, जिनमें से प्रत्येक के आयाम 10 मिमी से अधिक नहीं होते हैं, तो ऐसे रोगी को उचित उपचार रणनीति के और स्पष्टीकरण के लिए निगरानी में रखा जाता है।
एक छोटे से गठन (व्यास में कुछ मिलीमीटर) को भी एक डॉक्टर द्वारा समय-समय पर अवलोकन की आवश्यकता होती है: आमतौर पर ऐसे मामलों में ग्रंथि की स्थिति की एक तिमाही में एक बार जाँच की जाती है।
बड़े संरचनाओं, साथ ही घातक ट्यूमर का शल्य चिकित्सा द्वारा इलाज किया जाता है।
हाइपोचोइक संरचनाओं के उपचार का मुख्य लक्ष्य इसके आगे के उन्मूलन के साथ उनकी उपस्थिति का कारण निर्धारित करना है। दवाओं के संभावित नुस्खे के अलावा, आयोडीन युक्त उत्पादों के अधिक सेवन वाले आहार की निश्चित रूप से सिफारिश की जाती है।
दवाइयाँ
अगर डॉक्टर को कोलाइडल गोइटर का इलाज करना है, तो वह एल-थायरोक्सिन जैसी दवा लिखेंगे। इसकी क्रिया नियोप्लाज्म की कोशिका संरचनाओं के विभाजन को रोकना है, जिससे इसकी वृद्धि रुक जाती है।
थायराइड की दवाएं - जैसे कि एस्पा-कार्ब, प्रोपिसिल या टियामाज़ोल, घावों की फैलने वाली मात्रा को कम कर सकती हैं।
यदि नोड्स की उपस्थिति का कारण शरीर में आयोडीन की कमी थी, तो पर्याप्त आयोडीन सामग्री वाली दवाओं के नियमित सेवन का उपयोग किया जाता है।
सफेद सिनकॉफिल पर आधारित तैयारी द्वारा एक अच्छा प्रभाव प्रदान किया जाता है - ये एंडोक्रिनोल, अल्बा, ज़ोबोफिट या एंडोनॉर्म हैं।
|
प्रशासन की विधि और खुराक |
दुष्प्रभाव |
विशेष निर्देश |
|
|
एल थायरोक्सिन |
दवा की मात्रा व्यक्तिगत रूप से निर्धारित की जाती है। दवा रोजाना सुबह नाश्ते से आधे घंटे पहले ली जाती है। |
किसी भी मामले में इस दवा के साथ स्व-दवा की अनुमति नहीं है। |
|
|
Propicil |
आमतौर पर वे प्रति दिन 75-100 मिलीग्राम दवा लेते हैं। खुराक के बीच का अंतराल लगभग 7 घंटे होना चाहिए। |
Propicil के साथ उपचार गठिया, पेट दर्द, एडिमा और त्वचा पर लाल चकत्ते के विकास के साथ हो सकता है। |
प्रोपिसिल एग्रानुलोसाइटोसिस और सक्रिय हेपेटाइटिस वाले रोगियों में contraindicated है। |
|
योडोमरीन |
भोजन के बाद प्रतिदिन 200-500 एमसीजी लें। |
हाइपरकेराटोसिस का विकास संभव है। |
Iodomarin अतिगलग्रंथिता के लिए निर्धारित नहीं है। |
|
भोजन के साथ दिन में एक बार 1 गोली लें। |
12 साल से कम उम्र के बच्चों को नहीं सौंपा। |
||
|
एंडोक्रिनोल |
भोजन से ठीक पहले दिन में 2 बार, 2 कैप्सूल लें। |
एंडोक्रिनोल सिरदर्द, मतली और चक्कर आना पैदा कर सकता है। |
12 साल से कम उम्र के बच्चों को दवा न दें। |
विटामिन
- विटामिन डी 3 + कैल्शियम - उन्हें एक साथ लिया जाता है, क्योंकि एक दूसरे के बिना ये पदार्थ अवशोषित नहीं होते हैं।
- रक्त के थक्के जमने की प्रक्रिया के सामान्य पाठ्यक्रम के लिए विटामिन K आवश्यक है।
- विटामिन ए और ई - थायरॉइड ग्रंथि के कामकाज को सुविधाजनक बनाने के लिए आवश्यक हैं।
- कॉपर, मैंगनीज और सेलेनियम के संयोजन में बी विटामिन - तंत्रिका तंत्र के कार्य को सामान्य करते हैं, जिसका थायरॉयड ग्रंथि पर लाभकारी प्रभाव पड़ता है।
विटामिन को बेहतर अवशोषित करने और अधिकतम लाभ लाने के लिए, कम कॉफी का सेवन करने की सलाह दी जाती है - यह पेय शरीर से कैल्शियम के उत्सर्जन को बढ़ाता है, और बी विटामिन, जस्ता और पोटेशियम के तत्वों का पता लगाने के गुणों को भी रोकता है।
फिजियोथेरेपी उपचार
थायराइड रोगों के लिए सभी फिजियोथेरेपी प्रक्रियाओं का संकेत नहीं दिया जाता है। चूंकि हाइपोचोइक गठन एक विकृति बन सकता है जो फिजियोथेरेपी के लिए एक contraindication है, एक सटीक निदान होने तक इस पद्धति का उपयोग करने में जल्दबाजी नहीं करनी चाहिए।
निम्नलिखित थायरॉयड रोगों को फिजियोथेरेपी के लिए contraindication माना जाता है:
- गांठदार विषाक्त गण्डमाला;
- थायरोटॉक्सिकोसिस का गंभीर रूप;
- 3 साल तक के बच्चों की उम्र।
इसके अलावा, प्रत्येक विशिष्ट प्रक्रिया के लिए अलग से सामान्य मतभेदों को ध्यान में रखना आवश्यक है।
पारंपरिक उपचार
भोजन थायरॉयड ग्रंथि के लिए आवश्यक सभी पदार्थों का मुख्य आपूर्तिकर्ता है। स्थिर थायराइड समारोह के लिए, ऐसे सही मायने में औषधीय उत्पादों पर विशेष ध्यान दिया जाना चाहिए:
- थायराइड फंक्शन में सुधार के लिए अखरोट और शहद की अत्यधिक अनुशंसा की जाती है। दवा तैयार करने के लिए, आपको चार अखरोट की गुठली काटने की जरूरत है, 1 बड़ा चम्मच डालें। एल प्राकृतिक शहद और सुबह खाली पेट उपयोग करें। ऐसा रोजाना कम से कम 14 दिनों तक करना चाहिए।
- नींबू एक मूल्यवान और स्वस्थ साइट्रस है। थायरॉयड ग्रंथि के काम को सुविधाजनक बनाने के लिए, ऐसी दवा तैयार की जाती है: दो या तीन नींबू अच्छी तरह से धोए जाते हैं, एक ब्लेंडर में काट दिया जाता है या त्वचा के साथ कसा जाता है (लगभग एक कप नींबू द्रव्यमान प्राप्त होता है)। इसके बाद कुचले हुए नींबू को एक गिलास शहद के साथ मिलाएं। इस मिश्रण को खाने के 1-1.5 घंटे बाद दिन में तीन बार एक चम्मच की मात्रा में लें।
- समुद्री शैवाल एक उच्च आयोडीन सामग्री वाला एक मूल्यवान उत्पाद है। समुद्री शैवाल सलाद का सेवन रोजाना और सप्ताह में कम से कम 3 बार करना चाहिए।
- ख़ुरमा - शरद ऋतु-सर्दियों के मौसम में, इस फल पर विशेष ध्यान दिया जाना चाहिए: ख़ुरमा न केवल आयोडीन में समृद्ध है, बल्कि मैग्नीशियम, सोडियम, लोहा, विटामिन ए, पी और एस्कॉर्बिक एसिड में भी समृद्ध है।
हर्बल उपचार
यदि डॉक्टर को अल्ट्रासाउंड स्कैन पर हाइपोचोइक गठन मिला है, तो आपको अंतिम निदान ज्ञात होने तक वैकल्पिक उपचार के साथ जल्दी नहीं करना चाहिए। सभी थायरॉयड रोगों के लिए हर्बल उपचार समान नहीं हो सकता है: कई contraindications हैं, पैथोलॉजी के चरण, रोगी की व्यक्तिगत विशेषताओं और सहवर्ती रोगों की उपस्थिति को भी ध्यान में रखना आवश्यक है।
फाइटोथेरेपी की अधिकतम प्रभावशीलता के लिए, लोक व्यंजनों के अनुसार टिंचर और अन्य औषधीय उत्पादों के निर्माण के लिए सभी सिफारिशों का पालन करना आवश्यक है।
थायराइड समारोह में कमी या वृद्धि के आधार पर विशिष्ट व्यंजनों का उपयोग किया जाता है।
होम्योपैथी
रोग का अंतिम निदान ज्ञात होते ही होम्योपैथिक उपचार शुरू किया जा सकता है। होम्योपैथिक दवाओं की प्रभावशीलता अलग-अलग होती है - विभिन्न रोगियों में, कई कारणों के आधार पर, अलग-अलग समय पर सुधार हो सकता है।
इस तरह के उपचार के लिए व्यावहारिक रूप से कोई मतभेद नहीं हैं। एकमात्र अपवाद किसी विशेष दवा के किसी भी घटक के प्रति असहिष्णुता है।
थायरॉयड ग्रंथि के हाइपरप्लासिया का इलाज ऑरम आयोडेटम या हमामेलिस से किया जाता है।
थायरॉयड ग्रंथि के सिस्टिक संरचनाओं के साथ, आप बेरियम या ऑरम आयोडेटम, साथ ही कोनियम का उपयोग कर सकते हैं।
थायरॉयड ग्रंथि के एक घातक ट्यूमर को हटाने के बाद की अवधि में, कोनियम, कैल्शियम फ्लोरिकम या एसिडम फ्लोरिकम का उपयोग किया जाता है।
इन मामलों में होम्योपैथिक उपचार की अवधि डेढ़ से दो महीने तक हो सकती है। फिर डॉक्टर के विवेक पर ब्रेक लें।
होम्योपैथिक दवाओं का उपयोग मुख्य चिकित्सा के रूप में या चिकित्सा उपचार के सहायक के रूप में किया जा सकता है।
ऑपरेटिव उपचार
सर्जिकल हस्तक्षेप की आवश्यकता हो सकती है यदि हाइपोचोइक गठन तेजी से बढ़ रहा है, या पहले से ही व्यास में 10 मिमी से अधिक की मात्रा है और आस-पास के अंगों पर दबाव डालता है। ऐसे मामलों में, हेमिस्ट्रुमेक्टोमी की जाती है, जिसमें थायरॉयड ग्रंथि के एक लोब का उच्छेदन शामिल होता है। इस तरह के एक ऑपरेशन के बाद, ज्यादातर मामलों में ग्रंथि के कार्य को संरक्षित करना संभव है।
यदि पैथोलॉजिकल फॉर्मेशन - उदाहरण के लिए, सिस्ट - दो पालियों में पाए जाते हैं, तो एक द्विपक्षीय उप-योग स्ट्रूमेक्टोमी किया जाता है - अर्थात, थायरॉयड ग्रंथि को पूरी तरह से एक्साइज करने के लिए एक ऑपरेशन।
यदि गठन ऑन्कोपैथोलॉजी से संबंधित है, तो आसपास की फैटी परत और लिम्फ नोड्स के साथ पूरी ग्रंथि को निकालना आवश्यक है। यह हस्तक्षेप काफी कठिन और दर्दनाक माना जाता है, लेकिन ऐसी स्थिति में इसके बिना करना असंभव है।
ग्रंथि को हटाने के बाद संभावित जटिलताओं में से एक मुखर रस्सियों की शिथिलता है। इसके अलावा, ऑपरेशन के बाद अपने पूरे जीवन में, रोगी को अपने स्वयं के थायरॉयड हार्मोन को बदलने वाली दवाएं लेनी होंगी, साथ ही कैल्शियम युक्त दवाएं (कुल निष्कासन भी पैराथायरायड ग्रंथियों के उच्छेदन का तात्पर्य है)।
प्रोफिलैक्सिस
थायरॉयड ग्रंथि के हाइपोचोइक संरचनाओं की उपस्थिति को रोकने के लिए, व्यक्तिगत शारीरिक मानदंडों के अनुसार दैनिक आयोडीन का उपयोग करने की सिफारिश की जाती है। दैनिक आहार में पर्याप्त आयोडीन सामग्री वाली दवाएं या खाद्य उत्पाद मौजूद होने चाहिए। उदाहरण के लिए, आयोडीन की कमी की अधिकांश समस्याओं को नियमित रूप से आयोडीन युक्त नमक के सेवन से हल किया जा सकता है।
],पूर्वानुमान
थायरॉयड ग्रंथि में पाए जाने वाले हाइपोचोइक संरचनाओं का पूर्वानुमान इन नोड्स के ऊतक विज्ञान (संरचना) पर निर्भर करता है।
तो, सौम्य संरचनाएं रोगी के पूर्ण उपचार को ग्रहण करना संभव बनाती हैं। अल्सर पुनरावृत्ति और जटिलताओं के लिए प्रवण हैं।
घातक नवोप्लाज्म में, रोग का निदान ट्यूमर के आकार और उम्र के साथ-साथ मेटास्टेस की उपस्थिति पर निर्भर करता है। यदि प्रारंभिक चरणों में एक घातक प्रक्रिया का पता लगाया जाता है, तो इसे हटा दिया जाता है, और अक्सर रोगी पैथोलॉजी के आगे विकास के बिना पूरी तरह से ठीक हो जाता है। पुराने ट्यूमर के लिए, जैसे कि एडेनोकार्सिनोमा, परिणाम कम अनुकूल हो सकता है।
हम दोहराते हैं कि थायरॉयड ग्रंथि का हाइपोचोइक गठन एक निदान नहीं है, बल्कि केवल एक अल्ट्रासाउंड संकेत है, इसलिए जल्दबाजी में निष्कर्ष नहीं निकाला जाना चाहिए। आंकड़ों के अनुसार, ऐसे अधिकांश मामले मनुष्यों के लिए कोई गंभीर खतरा पैदा नहीं करते हैं।
के साथ संपर्क में
सहपाठियों
अल्ट्रासाउंड परीक्षा के साथ हाइपरेचोइक समावेशनउच्च इकोोजेनेसिटी के बिंदु, रैखिक या वॉल्यूमेट्रिक संरचनाओं के रूप में देखे जाते हैं, जो गठन के ऊतक के भीतर परिभाषित होते हैं; कुछ हाइपरेचोइक संरचनाएं ध्वनिक छाया के साथ हो सकती हैं (चित्र 120 देखें)।
Hyperechoic समावेशन की पारंपरिक व्याख्या है " कैल्सीफिकेशन", जबकि वे उपविभाजित हैं" सूक्ष्म कैल्सीफिकेशन "ध्वनिक छाया के बिना बिंदु हाइपरेचोइक कणों के अनुरूप, और " मैक्रोकैलकेट्स»- एक विशिष्ट ध्वनिक छाया के साथ हाइपरेचोइक क्षेत्र। नोड में "माइक्रोकैल्सीफिकेशन" की उपस्थिति को अधिकांश शोधकर्ताओं द्वारा इसकी दुर्दमता के सबसे संभावित संकेतों में से एक माना जाता है।
हमने सौम्य (5%) नोड्स की तुलना में घातक ट्यूमर (75%) में हाइपरेचोइक समावेशन को अधिक बार देखा। उसी समय, घातक ट्यूमर में तीन प्रकार की संरचनाएं रूपात्मक रूप से प्रकट हुईं: 1) दैहिक निकाय (50%), 2) कैल्सीफिकेशन(३०%) और, अक्सर, ३) स्केलेरोसिस के क्षेत्र(लगभग 70%)। घातक नवोप्लाज्म के विपरीत, सौम्य नोड्स में psammomnye निकायों को रूपात्मक रूप से निर्धारित नहीं किया गया था; दुर्लभ मामलों में, की उपस्थिति कैल्सीफिकेशन(5.13%)। सबसे अधिक बार पहचाना जाने वाला स्केलेरोसिस के क्षेत्र(60% से अधिक)।
प्राप्त परिणाम गैरेटी एल। एट अल के डेटा से सहमत हैं। और लेउंग सी. एस. एट अल। 25 - 50% पैपिलरी कार्सिनोमा के ऊतक में psammom कोशिकाओं की उपस्थिति के साथ-साथ कुमा के। एट अल के कार्यों पर। , ज़ैचेरोनी वी। एट अल। और ब्रुनेटन जे। जिसमें यह नोट किया गया है कि, घातक ट्यूमर के अलावा, गांठदार गण्डमाला और कूपिक एडेनोमा में कैल्सीफिकेशन का रूपात्मक रूप से पता लगाया जाता है।
अल्ट्रासाउंड विशेषताओं और रूपात्मक सामग्री के अनुसार, थायरॉयड नियोप्लाज्म की हाइपरेचोइक संरचनाओं को तीन प्रकारों में विभाजित किया जा सकता है:
1) उज्ज्वल बिन्दु ;
2) ध्वनिक छाया के बिना बड़ा;
3) ध्वनिक छाया के साथ बड़ा.
उज्ज्वल बिंदु हाइपरेचोइक समावेशन psammotic निकायों के प्रमुख अल्ट्रासाउंड संकेत हैं, कम अक्सर छोटे कैल्सीफिकेशन (चित्र। 171)। एक अल्ट्रासाउंड संकेत की उपस्थिति में, इन तत्वों का रूपात्मक अनुपात लगभग 4: 1 है।
चावल। 171. पैपिलरी कार्सिनोमा (रोग संबंधी नमूना):- psammomnye निकायों (पैथोहिस्टोलॉजिकल तैयारी - टीआई बोगडानोवा, टुकड़ा के अनुसार उद्धृत); वी- कैल्सीफिकेशन (पैथोलॉजिकल नमूना - रुबिन ई।, टुकड़ा के बाद उद्धृत)।
दैहिक निकाय(चित्र। 172) एक विशेष प्रकार के कैल्सीफिकेशन हैं। पैपिलरी कार्सिनोमा के अल्ट्रासाउंड निदान में ये संरचनाएं अत्यंत महत्वपूर्ण हैं। "पैपिलरी कार्सिनोमा की एक विशिष्ट विशेषता की उपस्थिति है" दैहिक शरीरकेंद्र से परिधि तक बढ़ते हुए विशिष्ट छल्ले के साथ एक पेड़ के तने के कट जैसा दिखता है। Psamary निकायों को ट्यूमर के स्ट्रोमा और थायरॉयड ग्रंथि के आसपास के ऊतकों में, लसीका केशिकाओं में, विशेष रूप से पैपिलरी कार्सिनोमा के फैलाना-स्केलेरोजिंग संस्करण में, साथ ही लिम्फ नोड्स में पैपिलरी कार्सिनोमा के मेटास्टेसिस में पाया जा सकता है। अधिकांश शोधकर्ताओं के अनुसार, वे पपीली के विनाश के स्थल पर बनते हैं, जिसके कारण उन्हें अक्सर मृत पपीली के "कब्र के पत्थर" कहा जाता है। Psamary निकायों को कैल्सीफिकेशन के साथ भ्रमित नहीं होना चाहिए, जो किसी भी थायरॉयड विकृति में मनाया जाता है, और न केवल पैपिलरी कार्सिनोमा में "(टीआई बोगडानोवा द्वारा उद्धृत)।
Psamary निकायों और कैल्सीफिकेशन में थायरॉयड ग्रंथि और थायरॉयड नियोप्लाज्म की सभी संरचनाओं का उच्चतम ध्वनिक घनत्व होता है। यह विशेषता 7.5 मेगाहर्ट्ज (100 माइक्रोन से) की आवृत्ति पर आधे से थोड़ा अधिक तरंग दैर्ध्य के आकार में भी इन तत्वों की कल्पना करना संभव बनाती है। psammotic निकायों का आकार परिवर्तनशील है, लेकिन आमतौर पर अल्ट्रासोनिक तरंग दैर्ध्य (200 माइक्रोन) से अधिक नहीं होता है। इकोग्राफिक रूप से महत्वपूर्ण (दृश्यमान) हैं अलग 100 - 150 माइक्रोन के आकार की संरचनाएं, साथ ही भीड़ 30 - 50 तत्वों ("अंगूर का गुच्छा") के छोटे शरीर, जिनका कुल आकार 500 - 600 माइक्रोन तक पहुंच सकता है।
चावल। 172. साम्मोमो(पैथोलॉजिकल नमूना) [सिट। यामाशिता एस., 1996] द्वारा।
Psammomnye निकायों की अल्ट्रासाउंड परीक्षा की कल्पना की जाती है ध्वनिक छाया के बिना कई, बहुत उज्ज्वल, बिंदु हाइपरेचोइक संरचनाएं(अंजीर। 173)। वर्णित अल्ट्रासोनिक सुविधा केवल इन संरचनाओं से मेल खाती है। psammotic निकायों की hyperechoicity की डिग्री सभी hyperechoic संरचनाओं में सबसे अधिक है; वे किसी भी इकोोजेनेसिटी के ऊतक की पृष्ठभूमि के खिलाफ स्पष्ट रूप से परिभाषित हैं। कुछ मामलों में, इसोइकिक कार्सिनोमा के अल्ट्रासाउंड निदान में इस विशेषता का निर्णायक महत्व है।
चावल। 173. उज्ज्वल बिंदु हाइपरेचोइक समावेशन... शिक्षा 39 मिमी आकार, अनियमित आकार, स्पष्ट सीमाओं के बिना, असमान रूप से कम इकोोजेनेसिटी। नोड के ऊतक में, एक ध्वनिक छाया के बिना कई उज्ज्वल बिंदु हाइपरेचोइक संरचनाएं निर्धारित की जाती हैं। बिंदु हाइपरेचोइक समावेशन मुख्य रूप से ट्यूमर के आइसोचोइक क्षेत्रों में स्थानीयकृत होते हैं। पीटीएचआई पैपिलरी-सॉलिड स्ट्रक्चर का एक अनकैप्सुलेटेड पैपिलरी कार्सिनोमा है जिसमें कई सैमोटिक बॉडीज होती हैं।
मात्रात्मक शब्दों में, पैपिलरी कार्सिनोमस में माइक्रोकैल्सीफिकेशन स्तनधारी निकायों की तुलना में कम आम हैं। उन्हें एक ध्वनिक छाया के बिना एकल उज्ज्वल गूँज के रूप में देखा जाता है (चित्र। 174)। एक ही अल्ट्रासाउंड संकेत को भजन संबंधी निकायों के अलग-अलग समूहों की उपस्थिति में देखा जा सकता है।
चावल। 174. उज्ज्वल बिंदु हाइपरेचोइक समावेशन... शिक्षा आकार में 13 मिमी, अनियमित आकार, स्पष्ट सीमाओं के बिना, असमान रूप से कम इकोोजेनेसिटी। ध्वनिक छाया के बिना अलग उज्ज्वल बिंदु हाइपरेचोइक संरचनाएं नोड के ऊतक में निर्धारित की जाती हैं। पीटीएचआई एकल कैल्सीफिकेशन की उपस्थिति के साथ एक विशिष्ट पैपिलरी संरचना का एक अनकैप्सुलेटेड पैपिलरी कार्सिनोमा है।
केवल पैपिलरी कार्सिनोमा (65%) में उज्ज्वल पंचर हाइपरेचोइक समावेशन का पता चला था। एक अल्ट्रासाउंड संकेत की उपस्थिति में, इन ट्यूमर के ऊतक संरचना में रूपात्मक रूप से, psammom कोशिकाओं (80%) का सबसे अधिक बार पता लगाया गया था, कम अक्सर - छोटे कैल्सीफिकेशन (20%) और स्केलेरोसिस के क्षेत्र (6.5%)।
बिंदु हाइपरेचोइक समावेशन की सबसे बड़ी गंभीरता (संख्या) पैपिलरी कार्सिनोमा की पैपिलरी-ठोस संरचना में देखी जाती है, विशेष रूप से ट्यूमर के फैलाना-स्केलेरोजिंग संस्करण में। इन मामलों में, न केवल नियोप्लाज्म के ऊतक के भीतर, बल्कि थायरॉयड ग्रंथि की लगभग पूरी मात्रा के साथ-साथ बढ़े हुए क्षेत्रीय लिम्फ नोड्स में भी कई उज्ज्वल बिंदु गूँज का पता लगाया जाता है। विख्यात अल्ट्रासाउंड सुविधा रूपात्मक अध्ययन बोगडानोवा टी.आई. एट अल के परिणामों के अनुरूप है। , जो इस बात पर जोर देता है कि घातक पैपिलरी ऊतक, ट्यूमर मेटास्टेसिस से लिम्फ नोड्स में, साथ ही आसपास के थायरॉयड ऊतक के लसीका केशिकाओं में पैपिलरी के विनाश के स्थल पर स्मैमी निकायों का निर्माण होता है, विशेष रूप से पैपिलरी कार्सिनोमा के एक फैलाना स्क्लेरोज़िंग संस्करण के मामले में।
इस प्रकार, कई उज्ज्वल बिंदु गूँज का दृश्य सबसे महत्वपूर्ण स्वतंत्र अल्ट्रासाउंड विशेषताओं में से एक है। घातक पैपिलरी ऊतक... धूमकेतु की पूंछ की प्रतिध्वनि के साथ उज्ज्वल बिंदु हाइपरेचोइक समावेशन को अलग करना आवश्यक है।
ध्वनिक छाया के बिना वॉल्यूमेट्रिक हाइपरेचोइक समावेशन सौम्य और घातक दोनों रूपों में, 1: 7 के अनुमानित अनुपात में निर्धारित किए जाते हैं। वे फाइब्रो-स्क्लेरोटिक क्षेत्रों के प्रमुख अल्ट्रासाउंड संकेत हैं, जो इन नोड्स की रोग परीक्षा के दौरान 80% से अधिक मामलों में पाए जाते हैं।
रोगियों में सौम्यसंरचनाओं, ध्वनिक छाया के बिना वॉल्यूमेट्रिक हाइपरेचोइक समावेशन मुख्य रूप से देखे जाते हैं: एकसंरचनाएं और सभी प्रकार के सौम्य गांठदार विकृति विज्ञान (चित्र। 175) में देखी जाती हैं।
चावल। 175. ध्वनिक छाया के बिना वॉल्यूमेट्रिक हाइपरेचोइक संरचना... एक हाइड्रोफिलिक सीमा के साथ नियमित आकार के इसोइकोइक गठन में अलग-अलग छोटे सिस्टिक गुहा होते हैं। ध्वनिक छाया के बिना एक बड़ी हाइपरेचोइक संरचना नोड के ऊतक में निर्धारित होती है। पीटीएचआई स्क्लेरोटिक और सिस्टिक परिवर्तनों की उपस्थिति के साथ एक विषम संरचना का एडेनोमा है।
अक्सर, कई छोटे सिस्टिक गुहाओं वाले सौम्य नोड्स के ऊतक में देखे गए रैखिक हाइपरेचोइक इको सिग्नल को "रेशेदार फॉसी" (चित्र। 176) के रूप में व्याख्या किया जाता है। ये गूँज हाइड्रोफिलिक गुहा (सिस्टिक, वाहिकाओं) की पिछली दीवार को मजबूत करने के सामान्य ध्वनिक प्रभाव के कारण उत्पन्न होती है और रूपात्मक रूप से रेशेदार संरचनाएं नहीं होती हैं।
चावल। 176. स्यूडोफिब्रोसिस... एक रुक-रुक कर हाइड्रोफिलिक सीमा के साथ सही आकार के आइसोचोइक नोड में कई छोटे भट्ठा जैसे सिस्टिक गुहा होते हैं, जिसकी पिछली सतह के साथ इको सिग्नल का हाइपरेचोइक प्रवर्धन होता है।
के लिये पैपिलरी कार्सिनोमास्ट्रोमा से स्पष्ट फाइब्रोस्क्लेरोटिक परिवर्तनों की विशेषता (चित्र। 177)।
चावल। 177. स्केलेरोसिस(हिस्टोलॉजिकल नमूना, योजना) ... पैपिलरी थायरॉयड कार्सिनोमा, फैलाना स्क्लेरोज़िंग संस्करण। फैलाना ट्यूमर के विकास के लक्षण, गंभीर काठिन्य(हिस्टोलॉजिकल तैयारी - टी.आई. बोगदानोवा द्वारा उद्धृत)।
इन ट्यूमर की अल्ट्रासाउंड परीक्षा पर, ध्वनिक छाया के बिना एकल वॉल्यूमेट्रिक हाइपरेचोइक क्षेत्रों को देखा जा सकता है, लेकिन अधिक बार कई संरचनाओं की कल्पना की जाती है (चित्र। 178)।
चावल। 178. ध्वनिक छाया के बिना वॉल्यूमेट्रिक हाइपरेचोइक संरचनाएं... 24 मिमी आकार का हाइपोचोइक गठन, समोच्च के संरक्षण के साथ अनियमित आकार, अस्पष्ट सीमा, जटिल संवहनी संरचनाओं की उपस्थिति। नोड में ध्वनिक छाया के बिना कई हाइपरेचोइक क्षेत्र होते हैं। PTHI - स्पष्ट स्क्लेरोटिक परिवर्तनों के साथ समझाया पैपिलरी कार्सिनोमा।
हमने सभी एनाप्लास्टिक, 35% पैपिलरी, 25% मेडुलरी और 10% कूपिक कार्सिनोमा में ध्वनिक छाया के बिना हाइपरेचोइक समावेशन देखा।
ध्वनिक छाया के साथ वॉल्यूमेट्रिक हाइपरेचोइक समावेशनस्क्लेरोसिस के क्षेत्रों और आकारिकीय अनुपात में बड़े कैल्सीफिकेशन के अनुरूप, लगभग 3: 1। यह अल्ट्रासाउंड संकेत भी psammotic निकायों के बड़े संचय के साथ देखा जा सकता है।
एक ध्वनिक छाया के साथ वॉल्यूमेट्रिक हाइपरेचोइक समावेशन मुख्य रूप से घातक नोड्स (83%) के ऊतक में निर्धारित होते हैं और बहुत कम अक्सर सौम्य वाले होते हैं।
पर सौम्यनोडल पैथोलॉजी में, एक ध्वनिक छाया के साथ हाइपरेचोइक समावेशन बहुत कम देखे जाते हैं, वे हमारे द्वारा केवल 4% रोगियों में नोट किए गए थे, जबकि सभी मामलों में वे इकोग्राफिक रूप से निर्धारित किए गए थे। एकसंरचनाएं (अंजीर। 179)।
चावल। 179. ध्वनिक छाया के साथ वॉल्यूमेट्रिक हाइपरेचोइक संरचना... आइसोचोइक गठन 46 मिमी आकार, नियमित आकार, एक समान हाइड्रोफिलिक सीमा के साथ, कई अलग-अलग आकार के सिस्टिक गुहाओं की उपस्थिति। नोड के ऊतक में, एक ध्वनिक छाया के साथ एक बड़ी हाइपरेचोइक संरचना निर्धारित की जाती है (सी)। पीटीएचआई अलग-अलग कैल्सीफिकेशन के साथ एक विषम संरचना का एडेनोमा है।
रोगियों में घातकट्यूमर, एक तिहाई मामलों में एक अल्ट्रासाउंड संकेत देखा गया था, अधिक बार यह निर्धारित किया गया था विभिन्नसंरचनाएं (चित्र। 180)। एक ध्वनिक छाया के साथ वॉल्यूमेट्रिक हाइपरेचोइक समावेशन की उपस्थिति को पैपिलरी कार्सिनोमा वाले एक चौथाई रोगियों और मेडुलरी कार्सिनोमा वाले एक तिहाई रोगियों में नोट किया गया था।
चावल। 180. ध्वनिक छाया के साथ वॉल्यूमेट्रिक हाइपरेचोइक संरचनाएं... शिक्षा आकार में 25 मिमी, अनियमित आकार, स्पष्ट सीमाओं के बिना, असमान रूप से कम इकोोजेनेसिटी। एक ध्वनिक छाया के साथ कई हाइपरेचोइक संरचनाओं की पहचान की जाती है। PTHI - गंभीर स्ट्रोमल स्क्लेरोसिस के साथ कूपिक-ठोस संरचना का गैर-एनकैप्सुलेटेड पैपिलरी कार्सिनोमा।
आधे से अधिक रोगियों ने नोट किया संयोजनविभिन्न हाइपरेचोइक समावेशन: सौम्य नोड्स के साथ, ध्वनिक छाया के साथ हाइपरेचोइक संरचनाएं और उनके बिना देखी गईं, जो रूपात्मक रूप से फाइब्रोस्क्लेरोटिक क्षेत्रों और कैल्सीफिकेशन की उपस्थिति के अनुरूप थीं; घातक नियोप्लाज्म वाले रोगियों में, वॉल्यूमेट्रिक के साथ उज्ज्वल बिंदीदार के विभिन्न संयोजन निर्धारित किए गए थे, जो कि सोम्मोमा निकायों की उपस्थिति के अनुरूप थे, स्केलेरोसिस और कैल्सीफिकेशन के फॉसी (चित्र। 181)।
चावल। 181. विभिन्न हाइपरेचोइक समावेशन का संयोजन... शिक्षा आकार में 47 मिमी, अनियमित आकार, स्पष्ट सीमाओं के बिना, असमान रूप से कम इकोोजेनेसिटी। एकाधिक बिंदु और वॉल्यूमेट्रिक (एक ध्वनिक छाया के साथ) हाइपरेचोइक समावेशन, साथ ही साथ भिन्न जटिल संवहनी संरचनाएं निर्धारित की जाती हैं। PTHI गैर-एनकैप्सुलेटेड पैपिलरी कार्सिनोमा है, जो मुख्य रूप से स्पष्ट फाइब्रो-स्क्लेरोटिक परिवर्तनों के साथ पैपिलरी-ठोस संरचना का होता है, जिसमें कैल्सीफिकेशन और सायमोटिक निकायों की एक बहुतायत होती है।
इस प्रकार, सौम्य नोड्यूल की तुलना में हाइपरेचोइक समावेशन कार्सिनोमा ऊतक में अधिक बार देखा जाता है। उपलब्धता विभिन्नकिसी भी प्रकार की हाइपरेचोइक संरचनाएं, विशेष रूप से उज्ज्वल पंचर वाले, थायरॉयड घातक ट्यूमर का एक महत्वपूर्ण स्वतंत्र अल्ट्रासाउंड संकेत है।
- गांठदार गण्डमाला। अनिर्धारित मूल के नोड्स के थायरॉयड ग्रंथि में गठन।
- पुटी। ग्रंथि में तरल गुहाओं का निर्माण।
- एडेनोमा।
- मैलिग्नैंट ट्यूमर।
- फैलाना गण्डमाला। यह हार्मोन के उत्पादन में वृद्धि की विशेषता है। ऑटोइम्यून बीमारियों को संदर्भित करता है।
- स्थानिक गण्डमाला। उपस्थिति का कारण भोजन और पर्यावरण में आयोडीन की कमी है।
- छिटपुट गण्डमाला। यह ग्रंथि के एक महत्वपूर्ण विस्तार की विशेषता है।
- स्व - प्रतिरक्षित रोग।
- अगर किसी व्यक्ति के हाथों में लगातार कांप रहा हो;
- ऊपर की ओर दबाव में लगातार उछाल;
- सुबह में कमजोरी;
- सरदर्द;
- मानसिक गतिविधि, स्मृति की तीव्रता में कमी;
- तंत्रिका संबंधी विकार, अवसाद;
- महत्वपूर्ण वजन घटाने या लाभ;
- बढ़ा हुआ पसीना, गर्मी से घृणा या साधारण गर्मी;
- मासिक धर्म में देरी या अनुपस्थिति;
- बांझपन।
- तनाव;
- प्रतिकूल पारिस्थितिकी;
- हार्मोनल असंतुलन;
- थायरॉयड ग्रंथि के ऊतकों में भड़काऊ प्रक्रिया।
- छोटी तरल संरचनाओं (3 या 4 मिमी) का इलाज नहीं किया जाता है। चिकित्सा पद्धति में, उन्हें संशोधित रोम के रूप में माना जाता है। ऐसा परिवर्तन हार्मोनल उतार-चढ़ाव और अन्य कारणों की पृष्ठभूमि के खिलाफ हो सकता है। आहार में पर्याप्त आयोडीन युक्त खाद्य पदार्थों को शामिल करके, आप आसानी से और अगोचर रूप से ऐसे सिस्ट से छुटकारा पा सकते हैं, क्योंकि वे आत्म-अवशोषण में सक्षम हैं। केवल समय-समय पर उनकी स्थिति की निगरानी करना आवश्यक है।
- मामूली पिंड (4 मिमी से) के उपचार के लिए, आयोडीन युक्त चिकित्सा, साथ ही साथ हार्मोनल दवाओं का उपयोग किया जाता है। इस तरह के उपचार के दौरान, थायराइड हार्मोन की सामग्री के लिए समय-समय पर रक्त परीक्षण करना आवश्यक है। इसके अलावा, थायरॉयड ग्रंथि के ऊतक संरचना की स्थिति की अल्ट्रासाउंड निगरानी अनिवार्य है।
- थायरॉयड ग्रंथि के ऊतकों में एक भड़काऊ प्रक्रिया की उपस्थिति में, डॉक्टर आयोडीन युक्त एजेंटों के साथ संगत जीवाणुरोधी दवाओं को निर्धारित करता है।
- ग्रंथि के महत्वपूर्ण विस्तार के मामले में सर्जिकल हस्तक्षेप की अनुमति है, जब इसका आकार आस-पास के अंगों और रक्त वाहिकाओं के काम में हस्तक्षेप करता है।
- स्क्लेरोथेरेपी के साथ इलाज करते समय, सिस्ट की सामग्री को एक विशेष सुई से चूसा जाता है। उसके बाद, गठन की दीवारों को शराब से ढक दिया जाता है।
चूंकि इको-पॉजिटिव समावेशन विभिन्न आंतरिक संरचनाओं पर हो सकता है, रोग की स्थिति की समग्र तस्वीर किसी विशेष अंग को नुकसान की डिग्री पर निर्भर करती है। Hyperechoic गठन के लक्षणों में कई समान लक्षण हैं:
पुरानी सूजन: सामान्य कमजोरी, सिरदर्द, बुखार। मांसपेशियों में कमी और नींद में खलल। तंत्रिका संबंधी विकार: चक्कर आना, चिड़चिड़ापन बढ़ जाना।
स्थानीय लक्षण पूरी तरह से इस बात पर निर्भर करते हैं कि किस अंग की इको-पॉजिटिव सक्रियता है:
फेफड़े - तेजी से सांस लेना, सांस की तकलीफ, विशिष्ट सायनोसिस। जिगर - सही हाइपोकॉन्ड्रिअम में दर्द, उल्टी और मतली, द्रव प्रतिधारण। गुर्दा - मूत्र का मलिनकिरण, सांसों की दुर्गंध, गुर्दे की विफलता के लक्षण। प्रोस्टेट ग्रंथि - पेशाब विकार, स्तंभन दोष। थायराइड ग्रंथि - थायराइड हार्मोन की कमी, उनींदापन और सामान्य कमजोरी, अंग वृद्धि। कार्डियोवास्कुलर सिस्टम - हृदय की मांसपेशियों के क्षेत्र में दर्द, हृदय ताल की गड़बड़ी, सायनोसिस या अंगों, होंठों, कानों का नीला रंग।
उपरोक्त लक्षणों और अल्ट्रासाउंड परिणामों पर ध्यान केंद्रित करते हुए, डॉक्टर अतिरिक्त अध्ययनों का एक सेट निर्धारित करता है और एक चिकित्सा योजना तैयार करता है।
पहला संकेत
कुछ मामलों में, इको-पॉजिटिव समावेशन घातक प्रक्रियाओं का पहला संकेत हो सकता है। रोग की स्थिति प्रभावित अंगों और प्रणालियों से प्रगतिशील लक्षणों के साथ होती है। ऑन्कोलॉजी की पुष्टि के लिए बायोप्सी और कई अन्य नैदानिक प्रक्रियाओं की आवश्यकता होती है। यदि ट्यूमर मार्करों की पहचान नहीं की जाती है, तो रोगी की स्थिति और प्रतिध्वनि संरचनाओं का अवलोकन दिखाया जाता है।
जिगर में Hyperechoic गठन
बहुत बार, अल्ट्रासाउंड परीक्षा में, ट्यूमर खुद को हाइपरेचोइक गठन के रूप में प्रकट करता है। यकृत में, यह अन्य अंगों से कैंसर के घावों या मेटास्टेसिस का संकेत दे सकता है। इस तरह के निष्कर्ष के बाद, अल्ट्रासाउंड, रोगी को हिस्टोलॉजिकल सत्यापन के लिए भेजा जाता है।
जिगर में हाइपेरेकोजेनेसिटी सबसे अधिक बार हेमांगीओमा का संकेत देती है। इस नियोप्लाज्म का आकार इसके प्रकार पर निर्भर करता है। केशिका घाव लगभग 3 सेमी हैं, और गुहा घाव 20 सेमी से अधिक हो सकते हैं। चिकित्सा आंकड़ों के अनुसार, महिलाओं को इस समस्या का सामना करने की अधिक संभावना है। इसी समय, इसके सटीक कारण अज्ञात हैं, लेकिन वैज्ञानिक मुहरों की उपस्थिति को हार्मोनल स्तर से जोड़ते हैं। इसके अलावा, कई मामलों को जाना जाता है जब बाल रोगियों में ट्यूमर का पता चला था। यह एक आनुवंशिक प्रवृत्ति का संकेत दे सकता है।
यकृत में गठन के लक्षण प्रकट नहीं हो सकते हैं। यदि यह तेजी से बढ़ता है, तो लक्षण स्पष्ट हो जाते हैं। रोगी को मतली और उल्टी, बगल में दर्द की शिकायत होती है। उपचार ट्यूमर के आकार पर निर्भर करता है। यदि यह 5 सेमी से कम है, तो केवल चिकित्सा पर्यवेक्षण दिखाया गया है। लेकिन अगर सील पड़ोसी अंगों के सामान्य संचालन में हस्तक्षेप करती है या इसका आकार 5 सेमी से अधिक है, तो एक सर्जिकल ऑपरेशन किया जाता है।
गुर्दे में Hyperechoic गठन
अधिवृक्क ग्रंथियों और गुर्दे की अल्ट्रासाउंड परीक्षा के दौरान, उनमें उच्च ध्वनिक घनत्व और परिवर्तित आंतरिक संरचना वाले ऊतक के क्षेत्रों का पता लगाया जा सकता है। गुर्दे में एक हाइपरेचोइक गठन एककोशिकीय माइक्रोस्ट्रक्चर होता है, जो कैल्सीफिकेशन, प्रोटीन-लिपिड जमा या फाइब्रो-स्क्लेरोटिक क्षेत्रों के संचय द्वारा दर्शाया जाता है। अल्ट्रासाउंड मशीन की स्क्रीन पर, ऐसा क्षेत्र गुर्दे के बाकी ऊतकों की तुलना में हल्का दिखता है।
गुर्दे में इको-पॉजिटिव समावेशन के प्रकार:
एक ध्वनिक छाया के साथ वॉल्यूमेट्रिक संरचनाएं - लंबे समय तक भड़काऊ प्रक्रिया के कारण बड़े पत्थरों और मैक्रोकैल्सीफिकेशन, स्क्लेरोटाइज्ड क्षेत्रों के साथ मनाया जाता है। ध्वनिक छाया के बिना नियोप्लाज्म - ज्यादातर मामलों में रक्त वाहिकाओं, रेत, सिस्टिक गुहाओं, सौम्य या घातक ट्यूमर, छोटे पत्थरों या गुर्दे के साइनस के वसा ऊतक में एथेरोस्क्लोरोटिक परिवर्तन को इंगित करता है। ध्वनिक छाया के बिना उज्ज्वल बिंदीदार समावेशन - सायमोटिक निकायों या माइक्रोकैल्सीफिकेशन की उपस्थिति का संकेत देते हैं। घातक और फैलाना स्क्लेरोज़िंग ट्यूमर में देखा गया।
अल्ट्रासाउंड पर, विभिन्न संयोजनों में ऊपर वर्णित मुहरों के संयुक्त रूप हो सकते हैं। ऐसे ऊतकों की उपस्थिति गुर्दे की पथरी, रक्तस्राव, सिस्टिक बहिर्वाह, निशान, ऑन्कोलॉजिकल ट्यूमर और भड़काऊ प्रक्रियाओं का संकेत दे सकती है।
अल्ट्रासाउंड परीक्षा के बाद, निदान को स्पष्ट करने के लिए रोगी को अतिरिक्त निदान के लिए भेजा जाता है। ट्यूमर मार्कर, मूत्र परीक्षण, एक्स-रे और एमआरआई के लिए रक्त के प्रयोगशाला परीक्षणों का एक जटिल परीक्षण किया जा रहा है। यदि पैथोलॉजी जटिल है, तो बायोप्सी का संकेत दिया जाता है। उपचार पूरी तरह से सील के प्रकार पर निर्भर करता है। यदि ये पथरी हैं, तो रोगी को मूत्रवर्धक निर्धारित किया जाता है। आंशिक छांटने से सौम्य नियोप्लाज्म और सिस्ट को हटा दिया जाता है। घातक ट्यूमर में, गुर्दे को पूरी तरह से हटाने और कीमोथेरेपी के एक लंबे पाठ्यक्रम का संकेत दिया जाता है।
पित्ताशय की थैली में हाइपरेचोइक गठन
अल्ट्रासाउंड तरंगों के लिए उच्च घनत्व वाले अंग या ऊतक का एक क्षेत्र एक हाइपरेचोइक गठन है। पित्ताशय की थैली में, ऐसी मुहर संकेत कर सकती है:
एक ध्वनिक छाया के साथ बुलबुले के लुमेन में पत्थर घने फॉसी होते हैं। गहरी सांस लेने या किसी भी गति के साथ शिक्षा मोबाइल है, लेकिन निश्चित गणना भी हैं। पित्त कीचड़ एक अंग के तल पर पित्त तलछट का संचय है। इसकी एक उच्च इकोोजेनेसिटी है और यह एक ध्वनिक छाया नहीं देती है, यह शरीर की गतिविधियों के साथ आकार बदल सकती है। कुछ मामलों में, पित्त इतना चिपचिपा हो सकता है कि इसकी संरचना यकृत के समान हो जाती है। रोगी को पित्ताशय की थैली के अतिरिक्त अध्ययन और कोलेरेटिक दवाओं के सेवन के लिए निर्धारित किया जाता है। एक कोलेस्ट्रॉल पॉलीप एक नियोप्लाज्म है जो एक उच्च घनत्व वाले अंग की दीवारों से बढ़ता है। इसमें लगभग 2-4 मिमी का एक छोटा व्यास, एक विस्तृत आधार और एक समान रूपरेखा है।
ऊपर वर्णित कारणों के अलावा, गांठ घातक हो सकती है या अन्य अंगों से मेटास्टेस का संकेत दे सकती है।
थायरॉयड ग्रंथि का हाइपरेचोइक गठन
खराब पर्यावरणीय स्थिति, आयनकारी विकिरण, अंतःस्रावी रोग, शरीर में आयोडीन की कमी और कई अन्य कारक थायरॉयड ग्रंथि के हाइपरेचोइक गठन का कारण बन सकते हैं। ज्यादातर मामलों में, गांठ एक नोड्यूल है जो बढ़ सकता है और विभाजित हो सकता है। कभी-कभी तनावपूर्ण स्थितियों में भी वृद्धि और आनुवंशिकता प्रतिध्वनि-सकारात्मक समावेशन को भड़काती है।
बढ़े हुए घनत्व वाले थायरॉयड ऊतक ऐसी स्थितियों से जुड़े हो सकते हैं: ग्रंथि के एडेनोमा, कैल्सीफिकेशन, बिना इनकैप्सुलेशन के पैपिलरी कैंसर, श्वासनली के कार्टिलाजिनस रिंग और अन्य। प्रारंभिक अवस्था में इकोोजेनेसिटी हमेशा स्पष्ट नहीं होती है। सबसे अधिक बार, पैथोलॉजी खुद को महसूस करती है जब सील बड़े आकार तक पहुंच जाती है।
उच्च ध्वनिक घनत्व वाले कपड़ों के संकेत:
कमजोरी और लगातार उनींदापन की भावना में वृद्धि। जठरांत्र संबंधी मार्ग के साथ समस्याएं। अचानक बुखार वाली गर्मी महसूस करना। बालों और नाखूनों का खराब होना। वजन में अचानक बदलाव। चिड़चिड़ापन और बार-बार मिजाज।
नोड्यूल का प्रसार ग्रंथि के विस्तार, सांस की लगातार कमी और सांस की तकलीफ के साथ होता है। आवाज खराब होती है, घरघराहट होती है और निगलते समय दर्द होता है, गले में तकलीफ होती है।
नियोप्लाज्म और उसके प्रकार के कारणों को स्पष्ट करने के लिए, रोगी को व्यापक अध्ययन का एक जटिल निर्धारित किया जाता है। अल्ट्रासाउंड के अलावा, हार्मोन, एक पूर्ण रक्त गणना, एक छाती का एक्स-रे और बहुत कुछ के लिए एक विश्लेषण पास करना आवश्यक है। यदि ऑन्कोलॉजी का संदेह है, तो एक ठीक-सुई बायोप्सी का संकेत दिया जाता है।
उपचार रोग के पाठ्यक्रम, मुहरों की संख्या, उनके आकार और रोगी के शरीर की विशेषताओं पर निर्भर करता है। यदि यह 1 सेमी से कम का एकल नोड्यूल है, तो डॉक्टर द्वारा नियमित अवलोकन निर्धारित किया जाता है। यदि नोड असुविधा का कारण बनता है, तो इसका इलाज करने के लिए थायरॉयड ग्रंथि की गतिविधि को दबाने के विभिन्न तरीकों का उपयोग किया जाता है। यह लेजर विनाश, रेडियोधर्मी आयोडीन का उपयोग, इथेनॉल स्क्लेरोथेरेपी, और बहुत कुछ हो सकता है। यदि ट्यूमर बड़ा है, दर्दनाक है और सांस लेने में बाधा डालता है तो सर्जिकल हस्तक्षेप संभव है।
गर्भाशय में Hyperechoic गठन
यदि, एक अल्ट्रासाउंड परीक्षा के दौरान, एक महिला के गर्भाशय में हाइपरेचोइक गठन होता है, तो यह निम्नलिखित स्थितियों का संकेत दे सकता है:
मासिक धर्म चक्र के बीच में, एंडोमेट्रियल ऊतक का मध्य भाग एक गहरे रंग के रिम के साथ हाइपरेचोइक हो जाता है। मासिक धर्म के दौरान, "रिम" चमकता है और मोटाई में बढ़ जाता है। एक गांठ एक अंग गुहा में गठन का संकेत दे सकता है, जैसे कि पॉलीप्स या फाइब्रॉएड, लेकिन गर्भावस्था नहीं। गर्भपात के बाद, भ्रूण के कंकाल गर्भाशय में रह सकते हैं, जिन्हें कैल्सीफाइड किया जाता है और हाइपरेचोइक के रूप में पहचाना जाता है। बहुत बार, ऐसी महिलाओं को माध्यमिक बांझपन का निदान किया जाता है, और मासिक धर्म बहुत प्रचुर मात्रा में होता है। क्रोनिक एंडोमेट्रैटिस में या सर्जिकल इलाज के बाद, अल्ट्रासाउंड पर ध्वनिक-प्रकार की सील और हवा के बुलबुले दिखाई देते हैं। एक उपेक्षित गर्भाशय फाइब्रॉएड अल्ट्रासाउंड तरंगों के लिए उच्च घनत्व ऊतक का एक और संभावित कारण है। फाइब्रॉएड में, बाहर की छाया के साथ कैल्सीफिकेशन हो सकता है। यदि नियोप्लाज्म एकाधिक है, तो सामान्य समोच्च बाधित होता है और अंग गुहा विस्थापित हो जाता है। कैल्सीफाइड क्षेत्र गर्भाशय गुहा में फाइब्रॉएड का संकेत देते हैं। यह अंतर्गर्भाशयी सर्जरी या हाल ही में श्रम के बाद संभव है।
उपरोक्त स्थितियों में से प्रत्येक की पहचान करने के लिए, रोगी को अतिरिक्त अध्ययन का एक सेट निर्धारित किया जाता है। उसके बाद, डॉक्टर द्वारा उपचार या अवलोकन निर्धारित किया जा सकता है।
गर्भाशय ग्रीवा का हाइपरेचोइक गठन
बढ़े हुए घनत्व वाला क्षेत्र, यानी गर्भाशय ग्रीवा का हाइपरेचोइक गठन, एक पॉलीप या रक्त का थक्का हो सकता है जो मासिक धर्म के बाद नहीं निकलता है। इन स्थितियों में अंतर करने के लिए, चक्र के 5-10 वें दिन एक अल्ट्रासाउंड परीक्षा की जाती है। यदि अंग के मांसपेशियों के ऊतकों में इको-पॉजिटिव संरचनाओं का पता लगाया जाता है, तो यह फाइब्रॉएड, लिपोमा या ट्यूमर का संकेत हो सकता है। इस मामले में, गर्भाशय आकार में बढ़ जाता है और इसकी आकृति बदल जाती है।
रजोनिवृत्ति के दौरान या एंडोमेट्रियम के इलाज के बाद मधुमेह मेलेटस वाली महिलाओं में मायोमेट्रियम की मोटाई में वृद्धि हुई ध्वनिक घनत्व के फोकस देखे जाते हैं। बाद के मामले में, अल्ट्रासाउंड पर हल्के क्षेत्र अंग की दीवारों या डिंब के अवशेषों के निशान का संकेत देते हैं।
स्तन ग्रंथि का हाइपरेचोइक गठन
हर महिला को ब्रेस्ट ट्यूमर के घावों की समस्या का सामना करना पड़ सकता है। स्तन ग्रंथि के हाइपरेचोइक गठन के लिए अतिरिक्त शोध की आवश्यकता होती है, क्योंकि यह गंभीर विकृति का संकेत हो सकता है। एक ट्यूमर की प्रतिध्वनि संरचना भिन्न होती है और कई कारकों पर निर्भर करती है: कैल्सीफिकेशन, फाइब्रोसिस, परिगलन के क्षेत्र।
स्तन ग्रंथि में स्ट्रोमा और पैरेन्काइमा होते हैं। उत्तरार्द्ध में नलिकाएं और एसिनी होते हैं। स्ट्रोमा स्तन का समर्थन करता है, अर्थात यह एक संयोजी ऊतक के रूप में कार्य करता है जो वसा ऊतक और पैरेन्काइमा को जोड़ता है। इन ऊतकों में समावेशन की उपस्थिति अक्सर निम्नलिखित बीमारियों से जुड़ी होती है:
कार्सिनोमा - इसमें अस्पष्ट आकृति, ध्वनिक छाया और असमान संरचना होती है। सिस्टिक फॉर्मेशन नियमित और स्पष्ट आकृति वाला एक संकुचित क्षेत्र है। एटिपिकल सिस्टिक फॉर्मेशन - इसमें मोटी दीवारें होती हैं, जो अल्ट्रासाउंड पर एक उज्ज्वल स्थान की तरह दिखती हैं, जिसमें मजबूत वृद्धि होती है।
अतिरिक्त नैदानिक अध्ययनों पर विशेष ध्यान दिया जाना चाहिए यदि सील निम्नलिखित लक्षणों के साथ है: सीने में दर्द मासिक धर्म चक्र से जुड़ा नहीं है, आघात, घनत्व में परिवर्तन या निप्पल का पीछे हटना, विषमता, एक्सिलरी लिम्फ नोड्स का इज़ाफ़ा। कुछ मामलों में, इको-पॉजिटिव समावेशन घातक बीमारियों से जुड़े होते हैं।
मूत्राशय में हाइपरेचोइक गठन
पैल्विक अंगों की अल्ट्रासाउंड परीक्षा के दौरान, मूत्राशय में एक हाइपरेचोइक गठन का पता लगाया जा सकता है। यह घटना अक्सर पथरी या पार्श्विका जंतु से जुड़ी होती है। पॉलीप्स कम इकोोजेनिक होते हैं, लेकिन 8-10 मिमी तक पहुंच सकते हैं। पत्थरों में एक उच्च घनत्व और ध्वनिक छाया होती है, उनके आकार कई छोटे समावेशन से लेकर बड़े संरचनाओं तक भिन्न होते हैं। इन स्थितियों में अंतर करने के लिए, रोगी को अपनी स्थिति बदलने के लिए कहा जाता है। पॉलीप्स जगह में रहते हैं जबकि पत्थर मोबाइल होते हैं।
मूत्राशय की संरचनाओं पर विशेष ध्यान दिया जाना चाहिए, जो निम्नलिखित लक्षणों के साथ हैं:
बार-बार पेशाब करने की इच्छा होना। मूत्र त्याग करने में दर्द। मूत्र में रक्त और तलछट की अशुद्धता। मूत्र प्रतिधारण। पेट के निचले हिस्से में तेज दर्द होना।
उपरोक्त लक्षणों की उपस्थिति में, अतिरिक्त अध्ययन करना आवश्यक है, जिसके परिणामों के अनुसार पर्याप्त चिकित्सा प्राप्त की जानी चाहिए।
अंडाशय में हाइपरेचोइक गठन
यदि, अल्ट्रासाउंड डायग्नोस्टिक्स के दौरान, उच्च घनत्व वाले क्षेत्र की पहचान की गई थी, जो अल्ट्रासाउंड तरंगों को पारित नहीं होने देता है, तो यह एक हाइपरेचोइक गठन को इंगित करता है। यह अंडाशय में जितनी बार गर्भाशय या अन्य अंगों में होता है।
अवधि कैल्शियम जमा, सौम्य या घातक ट्यूमर हो सकती है। किसी भी मामले में, इसे नियमित निगरानी की आवश्यकता होती है। यदि गतिशील निगरानी की प्रक्रिया में नियोप्लाज्म में वृद्धि देखी जाती है, तो रोगी को कई अतिरिक्त अध्ययन निर्धारित किए जाते हैं, जिनमें से एक सीए 125 ट्यूमर मार्कर के लिए रक्त परीक्षण और एक ऑन्कोलॉजिस्ट का परामर्श है।
अंडाशय में प्रतिध्वनि घनत्व एक डर्मोइड पुटी का संकेत दे सकता है, जिसमें हड्डी, वसा और बालों के तत्व शामिल हैं। इस मामले में, सर्जिकल हस्तक्षेप और इस तरह के समावेश को हटाने का संकेत दिया जाता है।
दिल में हाइपरेचोइक गठन
एक अल्ट्रासाउंड परीक्षा में हृदय की मांसपेशियों के एक निश्चित क्षेत्र की बढ़ी हुई चमक एक हाइपरेचोइक गठन है। दिल में, यह अक्सर एक अजन्मे बच्चे में 32-34 सप्ताह के गर्भ में निदान किया जाता है। बढ़े हुए घनत्व का फोकस विकासात्मक दोष नहीं है, बल्कि केवल एसपीएल की प्रकृति को दर्शाता है। यह घटना अंग की मांसपेशियों में से एक में कैल्शियम लवण के जमाव का संकेत दे सकती है, जो किसी भी तरह से इसके काम को प्रभावित नहीं करती है।
इको-पॉजिटिव सील को अवलोकन की आवश्यकता होती है, क्योंकि वे अल्ट्रासाउंड की गतिशीलता में गायब हो सकते हैं। कुछ मामलों में, समावेशन एक क्रोमोसोमल विकार को इंगित करता है, जैसे डाउन सिंड्रोम। लेकिन यह मार्कर इस सिंड्रोम के छोटे मार्करों से संबंधित है, इसलिए इसकी उपस्थिति बहुत कम ही इस बीमारी की पुष्टि करती है और इसके लिए अतिरिक्त शोध की आवश्यकता नहीं होती है।
प्रोस्टेट में हाइपरेचोइक द्रव्यमान
प्रोस्टेट में हाइपरेचोइक गठन का मुख्य कारण ग्रंथि के सूजन संबंधी घाव हैं। यदि, एक अल्ट्रासाउंड परीक्षा के दौरान, उच्च घनत्व वाले समावेशन का पता चला था, तो यह अतिरिक्त परीक्षण पास करने का एक कारण है। सबसे पहले, यह प्रोस्टेट स्राव का बैक्टीरियोलॉजिकल सीडिंग है, संक्रमण के लिए मूत्रमार्ग से एक धब्बा।
अल्ट्रासाउंड मशीन के मॉनिटर पर प्रोस्टेट के उज्ज्वल प्रकाश समावेशन फॉस्फोरस और कैल्शियम के नियोप्लाज्म का संकेत दे सकते हैं। उनका आकार 2-20 मिमी की सीमा में है। प्रोस्टेट ग्रंथि के कैल्सीफिकेशन को एक विशेष आकार की विशेषता है। स्टोन्स सौम्य हाइपरप्लासिया या क्रोनिक प्रोस्टेटाइटिस का संकेत कर सकते हैं। ज्यादातर मामलों में, 50 से अधिक उम्र के पुरुषों में उच्च घनत्व वाले ऊतक पाए जाते हैं।
प्रोस्टेट ग्रंथि में कैल्सीफिकेशन कई कारकों से जुड़े होते हैं, उन पर विचार करें:
लंबे समय तक पूर्ण यौन संबंधों का अभाव। गतिहीन काम और गतिहीन जीवन शैली। भौतिक निष्क्रियता। बार-बार कब्ज होना। शरीर के जीर्ण संक्रामक घाव। वसायुक्त खाद्य पदार्थों की प्रबलता के साथ अनुचित पोषण। शरीर का नियमित हाइपोथर्मिया।
इस प्रकृति की हाइपेरेकोजेनेसिटी को उपचार की आवश्यकता नहीं होती है और यह दर्दनाक लक्षणों के साथ नहीं होता है। प्रोस्टेट में कैल्शियम लवण के जमाव के लिए मुख्य contraindication इस अंग की मालिश है। यह चोट के एक उच्च जोखिम और प्रोस्टेटिक स्राव के ठहराव के साथ जुड़ा हुआ है। यदि क्रोनिक प्रोस्टेटाइटिस की पृष्ठभूमि के खिलाफ कैल्सीफिकेशन उत्पन्न हुआ है, तो एक सर्जिकल ऑपरेशन किया जाता है।
अग्न्याशय में Hyperechoic गठन
आंतरिक अंगों की अल्ट्रासाउंड परीक्षा के दौरान, उनकी इकोोजेनेसिटी पर विशेष ध्यान दिया जाता है। यह आपको अध्ययन के तहत अंगों के घनत्व और स्थिति का आकलन करने की अनुमति देता है। अग्न्याशय में एक हाइपरेचोइक गठन अंग की खराबी का संकेत देता है। इकोस्ट्रक्चर को भड़काऊ प्रक्रियाओं से जोड़ा जा सकता है। अग्न्याशय पाचन और चयापचय की प्रक्रियाओं के लिए जिम्मेदार है। इसमें अंतःस्रावी और बहिःस्रावी कार्य होते हैं, बाहरी और अंतःस्रावी गतिविधियों को अंजाम देते हैं। इसके ऊतकों की स्थिति में बदलाव से शरीर में गंभीर गड़बड़ी हो सकती है।
इको-पॉजिटिव अग्न्याशय के मुख्य कारण:
अग्नाशयशोथ ट्यूमर रसौली गैस के गठन में वृद्धि ऊतक कैल्सीफिकेशन पैरेन्काइमल ऊतकों में परिगलित परिवर्तन रेशेदार और तंतुमय परिवर्तन मधुमेह मेलेटस लिपोमैटोसिस
कई संक्रामक रोगों में प्रतिक्रियाशील सूजन, भोजन के सेवन या जीवनशैली में बदलाव के कारण गांठ हो सकती है। इस मामले में, मध्यम इकोोजेनेसिटी देखी जाती है। इकोोजेनेसिटी में एक स्थानीय वृद्धि सबसे अधिक बार कैल्सीफिकेशन, स्यूडोसिस्ट (अग्नाशयशोथ से उत्पन्न होने वाले द्रव निर्माण), मेटास्टेटिक ट्यूमर और रेशेदार क्षेत्रों से जुड़ी होती है।
उपचार पूरी तरह से रोग की स्थिति और समग्र कल्याण के कारण पर निर्भर करता है। यदि ऊतकों का एक उच्च ध्वनिक घनत्व तीव्र अग्नाशयशोथ से जुड़ा होता है, तो रोगी को जठरांत्र संबंधी मार्ग में नमक एसिड के उत्पादन को कम करने और अग्न्याशय की एंजाइमिक गतिविधि को दबाने के लिए दवाएं निर्धारित की जाती हैं। लिपोमैटोसिस के साथ, पशु वसा की कम मात्रा वाले आहार का संकेत दिया जाता है। यदि समावेशन की उपस्थिति नलिकाओं, फाइब्रोसिस या कैल्सीफिकेशन में पत्थरों से जुड़ी है, तो एक आहार निर्धारित किया जाता है और सर्जिकल हस्तक्षेप के मुद्दे पर विचार किया जाता है।
प्लीहा में हाइपरेचोइक घाव
यदि अल्ट्रासाउंड परीक्षा के दौरान प्लीहा में छोटे हाइपरेचोइक संरचनाओं का पता चला था, तो ज्यादातर मामलों में ये कैल्सीफिकेशन होते हैं। बड़े समावेशन, आकार में त्रिकोणीय और स्पष्ट आकृति के साथ, प्लीहा रोधगलन और पुरानी चोटें हैं। न तो पहले और न ही दूसरे को उपचार की आवश्यकता होती है।
यदि संरचनाओं में एक विषम संरचना, अस्पष्ट सीमाएं और एक ध्वनिक छाया है, तो यह घातक ट्यूमर के फोड़े और मेटास्टेस को इंगित करता है। प्लीहा अक्सर अन्य अंगों से मेटास्टेसिस से पीड़ित होता है। अल्ट्रासाउंड पर, मेटास्टेस असमान समोच्च के साथ उज्ज्वल समावेशन की तरह दिखते हैं। उच्च घनत्व वाले ऊतक भी सौम्य घावों का संकेत दे सकते हैं: लिपोमा, हेमांगीओमा।
थैलेमस में हाइपरेचोइक संरचनाएं
थैलेमस डाइएनसेफेलॉन की पार्श्व दीवारों में ग्रे पदार्थ का एक बड़ा, युग्मित संचय है। थैलेमस में हाइपरेचोइक संरचनाएं तंत्रिका तंत्र के कार्बनिक घावों वाले 4% लोगों में पाई जाती हैं। ज्यादातर मामलों में, वे ट्यूमर के घावों का संकेत देते हैं। यह विकृति अन्य स्थानीयकरण के ऑन्कोलॉजी में पांचवें स्थान पर है, जो गर्भाशय, फेफड़े और जठरांत्र संबंधी मार्ग के अंगों में नियोप्लाज्म की उपज है।
थैलेमस में सील किसी भी उम्र के रोगियों में पाए जाते हैं, लेकिन ज्यादातर यौवन में और 45-50 वर्ष की आयु में। पैथोलॉजिकल समावेशन का सटीक कारण ज्ञात नहीं है। वैज्ञानिकों का सुझाव है कि वे उन कोशिकाओं के देर से सक्रिय विकास से जुड़े हैं जो पहले निष्क्रिय थीं। इसके अलावा, बहिर्जात और अंतर्जात कारकों के बारे में मत भूलना: संक्रमण, हार्मोनल विकार, आघात।
असामान्य गांठ के लक्षण ट्यूमर की ऊतकीय संरचना पर आधारित होते हैं। मरीजों को इंट्राकैनायल दबाव में वृद्धि का सामना करना पड़ता है, जो सिरदर्द और चक्कर आना, उल्टी के झटके, खोपड़ी की हड्डियों में परिवर्तन, कपाल नसों और मानस को नुकसान पहुंचाता है। इन स्थितियों का उपचार रोगी की उम्र, उसके शरीर की विशेषताओं और हाइपरेचोइक संघनन की मात्रा पर निर्भर करता है।
थायरॉयड ग्रंथि की जांच करते समय, रोगी को एक अल्ट्रासाउंड परीक्षा सौंपी जाती है, जो वर्तमान में सबसे सुरक्षित और सबसे अधिक जानकारीपूर्ण तरीकों में से एक है। अल्ट्रासाउंड कार्यालय में एक विशेषज्ञ द्वारा किए गए इस निदान की मदद से, थायरॉयड ग्रंथि की इकोोजेनेसिटी निर्धारित की जाती है, अर्थात। इस अंग के ऊतक से संकेत प्रतिबिंब की तीव्रता। डॉक्टर मॉनिटर पर दिखाई देने वाली छवियों की तुलना धूसर रंग से करके इसका मूल्यांकन करते हैं।
अंग के ऊतकों में निहित द्रव और ध्वनिक घनत्व के स्तर के बीच एक निश्चित संबंध है। थायरॉयड ग्रंथि की इकोोजेनेसिटी इसके ऊतकों में द्रव के बढ़ते संचय के साथ कम हो जाती है।
विशेषज्ञ इकोोजेनेसिटी को निम्न प्रकारों में विभाजित करते हैं:
isoechogenicity (सामान्य); हाइपोचोजेनेसिटी (कम); हाइपेरेकोजेनेसिटी (उच्च); anaechogenicity (अंग ऊतक से संकेत प्रतिबिंब की कमी)।
स्वस्थ ऊतक के समान घनत्व के गठन का निर्धारण करते समय, अन्य ध्वनिक मापदंडों के साथ भेदभाव करते हुए, इसे "आइसोइकिक" कहा जाता है। Hyperechoic गठन तब कहा जाता है जब बढ़े हुए ध्वनिक घनत्व वाले एक अमानवीय क्षेत्र का पता लगाया जाता है। एक नियम के रूप में, यह थायरॉयड ग्रंथि में संयोजी ऊतकों के प्रसार और कैल्शियम जमा की उपस्थिति के साथ मनाया जाता है। आमतौर पर, हाइपरेचोइक क्षेत्र की उपस्थिति ऑटोइम्यून थायरॉयडिटिस, एडेनोमा और कूपिक कार्सिनोमा को इंगित करती है।
थायरॉयड ग्रंथि की अमानवीय घटी हुई इकोोजेनेसिटी ग्रंथि में द्रव के संचय और घातक परिवर्तनों के संकेत को इंगित करती है। आमतौर पर, हाइपोचोइक संरचनाएं नोड्यूल और सिस्ट होते हैं। एक नियम के रूप में, जब उनका पता लगाया जाता है, तो रोगी को एक ठीक-सुई बायोप्सी से गुजरने की सलाह दी जाती है, जो थायरॉयड कोशिकाओं की गुणात्मक संरचना को निर्धारित करने के लिए आवश्यक है। कम इकोोजेनेसिटी के साथ, थायरोट्रोपिन और अन्य हार्मोन, साथ ही एंटीबॉडी के लिए परीक्षण करना आवश्यक है। यदि संकेतकों के कुछ विचलन का पता लगाया जाता है, तो एंडोक्रिनोलॉजिस्ट रोगी के लिए चिकित्सा निर्धारित करता है। कम इकोोजेनेसिटी वाले नोड्यूल के विकास को आयोडीन की कमी, ऑटोइम्यून थायरॉयडिटिस द्वारा बढ़ावा दिया जाता है। एक अल्ट्रासाउंड परीक्षा का उपयोग करके एक जहरीले गोइटर की उपस्थिति का भी पता लगाया जा सकता है।
यदि प्रतिध्वनि संरचना निर्धारित नहीं की जाती है, तो यह सामान्य कूपिक एडेनोमा द्वारा वाहिका और ग्रंथि के ऊतकों को नुकसान पहुंचाने के लायक है।
विषम संरचना के कारण
थायरॉयड ग्रंथि की विषम प्रतिध्वनि संरचना आमतौर पर निम्नलिखित रोगों में पाई जाती है:
एडेनोमा; गांठदार गण्डमाला; अल्सर; ऑटोइम्यून प्रक्रियाएं; घातक संरचनाएं; फैलाना और स्थानिक गण्डमाला।
आयोडीन की कमी, प्रतिकूल पारिस्थितिकी, लंबे समय तक तनाव अक्सर ऐसे कारण बनते हैं कि अल्ट्रासाउंड से थायरॉयड ग्रंथि की एक विषम प्रतिध्वनि संरचना का पता चलता है। पुरानी संक्रामक और भड़काऊ प्रक्रियाओं के लिए उपचार की कमी अक्सर ऑटोइम्यून थायरॉयड रोग के विकास में एक पूर्वगामी कारक बन जाती है, जिसमें प्रारंभिक चरण में थायरॉयड हार्मोन के हाइपरसेरेटेशन के संकेत होते हैं, जिससे थायरोटॉक्सिकोसिस के लक्षण होते हैं। वे चिंता, कंपकंपी, अतिताप, अचानक वजन घटाने, पसीने से प्रकट होते हैं। इसके बाद, ग्रंथि द्वारा हार्मोन का संश्लेषण काफी कम हो जाता है, जो एक हाइपोथायरायड राज्य की ओर जाता है।
यदि अल्ट्रासाउंड परीक्षा में एक विषम प्रतिध्वनि संरचना का पता चलता है और सिस्टिक और गांठदार नियोप्लाज्म के संकेत हैं, तो बायोप्सी की आवश्यकता होती है। इस प्रक्रिया के दौरान, अल्ट्रासाउंड के नियंत्रण में भी किया जाता है, परिवर्तित ग्रंथि ऊतक का एक हिस्सा लिया जाता है, जिसे ऊतक विज्ञान के लिए भेजा जाता है। इस अध्ययन को करने और डेटा प्राप्त करने के बाद, एंडोक्रिनोलॉजिस्ट एक निदान करता है, उपचार की रणनीति निर्धारित करता है।
इकोोजेनेसिटी को प्रभावित करने वाले कारक
इकोोजेनेसिटी की परिभाषा काफी हद तक उपकरण की गुणवत्ता पर निर्भर करती है: इसलिए कम-अंत वाले उपकरणों का उपयोग करते समय, छवि अधिक विपरीत और मोटे अनाज वाली होती है। कुछ हाइपरेचोइक प्रभाव तब हो सकते हैं जब मॉनिटर सेटिंग्स बदली जाती हैं, उदाहरण के लिए जब चमक बढ़ जाती है।
अल्ट्रासाउंड परीक्षा के मापदंडों को निर्धारित करने में एक विशेषज्ञ का अनुभव भी महत्वपूर्ण भूमिका निभाता है। इसीलिए इस तरह के निदान को उच्च गुणवत्ता वाले उपकरणों पर काम करने वाले सक्षम विशेषज्ञों द्वारा किया जाना चाहिए।
यदि अल्ट्रासाउंड का उपयोग करके थायरॉयड ग्रंथि की स्थिति की नियमित निगरानी की आवश्यकता है, तो उसी अल्ट्रासाउंड विशेषज्ञ से संपर्क करने की सलाह दी जाती है, क्योंकि परिणाम डॉक्टर से डॉक्टर में भिन्न हो सकते हैं।
थायरॉयड ग्रंथि का अल्ट्रासाउंड स्कैन अच्छी प्रतिष्ठा वाले सिद्ध क्लीनिकों में किया जाना चाहिए। इस अध्ययन पर बचत करना अवांछनीय है, क्योंकि ग्रंथि की विषम प्रतिध्वनि संरचना या घटी हुई इकोोजेनेसिटी रोग संबंधी संरचनाओं के विकास का संकेत दे सकती है। उनका शीघ्र पता लगाने से अनुकूल पूर्वानुमान में काफी वृद्धि होती है।
हाल के वर्षों में, अंतःस्रावी रोगों की संख्या में वृद्धि हुई है। विशेषज्ञ इसे बिगड़ती पर्यावरणीय स्थिति, भोजन में कम आयोडीन सामग्री, साथ ही पर्यावरण में बढ़ी हुई रेडियोधर्मिता से समझाते हैं।
उपरोक्त सभी कारक थायरॉयड ग्रंथि के कामकाज सहित मानव शरीर की स्थिति को प्रभावित करते हैं। वे थायरॉयड ग्रंथि के ऊतकों में रोग प्रक्रियाओं का कारण बनते हैं, जिससे इसके संरचनात्मक परिवर्तन होते हैं। विभिन्न नियोप्लाज्म नोड्स, सिस्ट के रूप में दिखाई देते हैं, जो समय के साथ गायब हो सकते हैं या इसके विपरीत, कैंसर में बदल सकते हैं।
वैज्ञानिकों ने पाया है कि पुरुषों (20%) की तुलना में महिलाओं (50%) में थायराइड रोग बहुत अधिक आम हैं। साथ ही, उम्र के साथ, थायरॉइड पैथोलॉजी की घटनाएं लगातार बढ़ती जाती हैं। समस्याओं में से एक थायरॉयड ग्रंथि सहित विभिन्न अंगों और प्रणालियों के कैंसर का देर से पता लगाना है।
अल्ट्रासाउंड परीक्षा और उसके संकेतक
थायरॉयड ग्रंथि के रोगों के लिए, हार्मोन के लिए रक्त परीक्षण के साथ, एक अल्ट्रासाउंड स्कैन की आवश्यकता होती है। आज यह परीक्षा का एक किफायती और सुरक्षित तरीका है, इसके अलावा, इसके लिए विशेष प्रशिक्षण की आवश्यकता नहीं है। इसमें क्या शामिल है?
थायराइड ऊतक की इकोस्ट्रक्चर और इकोोजेनेसिटी
इकोोजेनेसिटी ग्रंथि क्षेत्रों के ध्वनिक घनत्व को संदर्भित करता है। अल्ट्रासाउंड परावर्तित हो सकता है या अंग के ऊतकों से स्वतंत्र रूप से गुजर सकता है। अल्ट्रासाउंड मशीन की स्क्रीन पर विज़ुअलाइज़ेशन ग्रे स्केल मोड में है। इकोोजेनेसिटी के 4 प्रकार (स्तरों) की अल्ट्रासाउंड संरचनाएं थायरॉयड ग्रंथि की अल्ट्रासाउंड इमेजिंग द्वारा निर्धारित की जाती हैं: हाइपर-, आइसो-, हाइपो-एनीकोइक।
Hyperechoic समावेशन में तरल नहीं होता है। वे घने गैर-सेलुलर संरचनाएं हैं - स्मामस (रेतीले) निकायों का संचय, कैल्शियम लवण, फाइब्रो-स्क्लेरोटिक परिवर्तन, साथ ही इंटरलॉबुलर संयोजी ऊतक परतें।
आइसो- और हाइपोचोइक क्षेत्र केवल ऊतक सेलुलर संरचनाओं के अनुरूप होते हैं। इसोइकोइक ऊतक एक अपरिवर्तित ग्रंथि के साथ-साथ थायरॉयड ग्रंथि के करीब एक रूपात्मक संरचना के साथ नियोप्लाज्म द्वारा निर्धारित किया जाता है। हाइपोचोइक ऊतक संरचना विभिन्न प्रकार के गांठदार और फैलाना विकृति विज्ञान में मौजूद है।
एनीकोइक (हाइड्रोफिलिक) संरचनाओं में मुख्य रूप से तरल होता है, जो एक नियम के रूप में, कम ध्वनिक प्रतिरोध होता है। ये थायरॉयड ग्रंथि और नियोप्लाज्म के बर्तन हैं, गांठदार संरचनाओं के सिस्टिक गुहाएं, बढ़े हुए रोम। ये क्षेत्र स्क्रीन पर सबसे गहरे दिखाई देते हैं।
इकोस्ट्रक्चर का अर्थ है विभिन्न ध्वनि चालकता वाले क्षेत्रों का संयोजन, अध्ययन के तहत अंग के ऊतक की विविधता को दर्शाता है। कुछ प्रकार के फैलाना और गांठदार थायरॉयड विकृति के लिए, उनकी संरचना स्थिर होती है, जो रोग की व्यक्तिगत ध्वनि तस्वीर को रेखांकित करती है।
हाइपोचोइक थायरॉयड नोड्यूल
नोड्स का विश्लेषण करते समय, अन्य अल्ट्रासाउंड संकेतकों पर विचार करना भी आवश्यक है, जिससे उनका सबसे सटीक और सही मूल्यांकन करना संभव हो जाएगा: नियोप्लाज्म का आकार, इसकी सीमाएं, साथ ही सिस्टिक गुहाओं की उपस्थिति, हाइपरेचोइक या संवहनी समावेशन।
शोध के परिणामों से पता चला है कि अलग से लिए गए अल्ट्रासाउंड संकेतकों में से कोई भी, थायराइड नोड्यूल की प्रकृति का आकलन करने में एक विश्वसनीय मानदंड के रूप में उपयोग नहीं किया जा सकता है, क्योंकि प्रत्येक को सौम्य और घातक नियोप्लाज्म दोनों में देखा जा सकता है। इसलिए, नोड की प्रकृति के आकलन के लिए प्रत्येक व्यक्तिगत अल्ट्रासाउंड संकेत की सबसे सटीक व्याख्या के साथ सभी 6 निर्दिष्ट अल्ट्रासोनिक विशेषताओं के व्यापक लेखांकन की आवश्यकता होती है।
शोधकर्ताओं का यह भी मानना है कि नोड का सबसे सटीक और इष्टतम मूल्यांकन प्राप्त करने के लिए, अल्ट्रासाउंड और पंचर बायोप्सी को संयोजित करना आवश्यक है। ये दो नैदानिक विधियां एक दूसरे के पूरक हैं, और उनके परिणामों का संयुक्त लेखांकन प्रत्येक विधि के प्रदर्शन संकेतकों को अलग-अलग से अधिक करता है।
थायरॉयड ग्रंथि का हाइपोचोइक गठन: यह क्या है
थायरॉयड ग्रंथि की संरचना में, अल्ट्रासाउंड मशीन की स्क्रीन पर हाइपोचोइक संरचनाएं काले तरल धब्बे के रूप में दिखाई देती हैं। थायरॉयड ग्रंथि के कई रोग हैं जो इसकी संरचना में समान परिवर्तन का कारण बनते हैं। सबसे आम हैं:
गांठदार गण्डमाला। अनिर्धारित मूल के नोड्स के थायरॉयड ग्रंथि में गठन। पुटी। ग्रंथि में तरल गुहाओं का निर्माण। एडेनोमा। मैलिग्नैंट ट्यूमर। फैलाना गण्डमाला। यह हार्मोन के उत्पादन में वृद्धि की विशेषता है। ऑटोइम्यून बीमारियों को संदर्भित करता है। स्थानिक गण्डमाला। उपस्थिति का कारण भोजन और पर्यावरण में आयोडीन की कमी है। छिटपुट गण्डमाला। यह ग्रंथि के एक महत्वपूर्ण विस्तार की विशेषता है। स्व - प्रतिरक्षित रोग।
कई सबसे विशिष्ट लक्षण हैं, जब वे प्रकट होते हैं, तो आपको परामर्श और परीक्षा के लिए एंडोक्रिनोलॉजिस्ट के पास जाना चाहिए:
अगर किसी व्यक्ति के हाथों में लगातार कांप रहा हो; ऊपर की ओर दबाव में लगातार उछाल; सुबह में कमजोरी; सरदर्द; मानसिक गतिविधि, स्मृति की तीव्रता में कमी; तंत्रिका संबंधी विकार, अवसाद; महत्वपूर्ण वजन घटाने या लाभ; बढ़ा हुआ पसीना, गर्मी से घृणा या साधारण गर्मी; मासिक धर्म में देरी या अनुपस्थिति; बांझपन।
यदि एक या अधिक लक्षणों का पता लगाया जाता है, तो अल्ट्रासाउंड और अन्य परीक्षणों का आधार प्रकट होता है। हाइपोचोइक थायरॉयड नोड्यूल निम्नलिखित कारणों से बन सकता है:
तनाव; प्रतिकूल पारिस्थितिकी; हार्मोनल असंतुलन; थायरॉयड ग्रंथि के ऊतकों में भड़काऊ प्रक्रिया।
हर साल बिगड़ती पारिस्थितिकी, उत्पादों की गुणवत्ता और अन्य कारकों के कारण, आपको अपने स्वास्थ्य के प्रति चौकस रहने की आवश्यकता है। आदर्श से थोड़े से विचलन पर, किसी विशेषज्ञ की मदद लें।
हाइपोचोइक संरचनाओं का उपचार
यदि विशेषज्ञ चिकित्सक, अल्ट्रासाउंड स्कैन के बाद, यह मानता है कि जांच किए गए व्यक्ति में कोई विकृति की पहचान नहीं की गई है, तो नियुक्ति वहीं समाप्त हो जाती है। आदर्श से मामूली विचलन वाले मरीजों को अल्ट्रासाउंड नियंत्रण निर्धारित किया जाता है। थायरॉयड पैथोलॉजी (अल्ट्रासाउंड डेटा के आधार पर) वाले मरीजों को रोग के विभेदक निदान से गुजरना पड़ता है।
थायरॉयड ग्रंथि की बायोप्सी, प्रतिरक्षाविज्ञानी मापदंडों और कार्यात्मक थायरॉयड स्थिति का आकलन करने के लिए रक्त का नमूना निर्धारित किया जाता है। एंडोक्रिनोलॉजिस्ट, अल्ट्रासाउंड और नैदानिक परीक्षा डेटा के संकेतों के आधार पर, रोगी के इलाज की रणनीति निर्धारित करता है।
छोटी तरल संरचनाओं (3 या 4 मिमी) का इलाज नहीं किया जाता है। चिकित्सा पद्धति में, उन्हें संशोधित रोम के रूप में माना जाता है। ऐसा परिवर्तन हार्मोनल उतार-चढ़ाव और अन्य कारणों की पृष्ठभूमि के खिलाफ हो सकता है। आहार में पर्याप्त आयोडीन युक्त खाद्य पदार्थों को शामिल करके, आप आसानी से और अगोचर रूप से ऐसे सिस्ट से छुटकारा पा सकते हैं, क्योंकि वे आत्म-अवशोषण में सक्षम हैं। केवल समय-समय पर उनकी स्थिति की निगरानी करना आवश्यक है। मामूली पिंड (4 मिमी से) के उपचार के लिए, आयोडीन युक्त चिकित्सा, साथ ही साथ हार्मोनल दवाओं का उपयोग किया जाता है। इस तरह के उपचार के दौरान, थायराइड हार्मोन की सामग्री के लिए समय-समय पर रक्त परीक्षण करना आवश्यक है। इसके अलावा, थायरॉयड ग्रंथि के ऊतक संरचना की स्थिति की अल्ट्रासाउंड निगरानी अनिवार्य है। थायरॉयड ग्रंथि के ऊतकों में एक भड़काऊ प्रक्रिया की उपस्थिति में, डॉक्टर आयोडीन युक्त एजेंटों के साथ संगत जीवाणुरोधी दवाओं को निर्धारित करता है। ग्रंथि के महत्वपूर्ण विस्तार के मामले में सर्जिकल हस्तक्षेप की अनुमति है, जब इसका आकार आस-पास के अंगों और रक्त वाहिकाओं के काम में हस्तक्षेप करता है। स्क्लेरोथेरेपी के साथ इलाज करते समय, सिस्ट की सामग्री को एक विशेष सुई से चूसा जाता है। उसके बाद, गठन की दीवारों को शराब से ढक दिया जाता है।
अधिकांश नियोप्लाज्म सहित अधिकांश थायरॉयड रोग, जीवन के लिए खतरा नहीं हैं। एक योग्य एंडोक्रिनोलॉजिस्ट की देखरेख आपको थायरॉयड ग्रंथि के हाइपोचोइक गठन को प्रभावी ढंग से नियंत्रित और इलाज करने की अनुमति देती है। उसी समय, कुछ घातक ट्यूमर, विशेष रूप से गलत निदान या उपचार की रणनीति का देर से पता लगाने के मामलों में, घातक परिणाम हो सकते हैं।
इकोोजेनेसिटी अल्ट्रासोनिक तरंगों का संचालन करने के लिए व्यक्तिगत अंगों की क्षमता है। उनके स्थान के आधार पर, ऊतक घनत्व, पारगम्यता भिन्न होती है। यह isoechogenicity, hypoechogenicity, hyperechogenicity और anechogenicity को भेद करने के लिए प्रथागत है। जब थायरॉयड ग्रंथि की अल्ट्रासाउंड जांच से अंग के बजाय गहरे रंग के समावेशन का पता चलता है, तो इस स्थिति को आमतौर पर हाइपोइकोजेनेसिस कहा जाता है।
हाइपोइकोइक थायरॉयड नोड्यूल क्या है
अंग की अल्ट्रासाउंड परीक्षा द्वारा थायरॉयड ग्रंथि के हाइपोचोइक संरचनाओं का पता लगाया जाता है। इस शब्द का अर्थ इस तरह के गठन हो सकता है:
- पारदर्शी तरल सामग्री के साथ थायराइड पुटी।
- सौम्य ट्यूमर।
- संवहनी साइटों का अतिवृद्धि।
- फाइब्रोसिस्टिक एडेनोमा।
नोड्स के ये सभी रूप अमानवीय हैं, एक अलग संरचना है और अलग-अलग तरीकों से प्रकट होते हैं। एक नियम के रूप में, पहले कोई लक्षण नहीं होते हैं। और आंकड़ों के अनुसार, यह विकृति महिला आबादी में अधिक आम है।

थायरॉयड ग्रंथि के कुछ हाइपोचोइक नोड्स अपने आप घुल सकते हैं। इसलिए, अल्ट्रासाउंड परीक्षा के साथ दूसरी परीक्षा आयोजित करना अनिवार्य है।
यदि थायरॉयड ग्रंथि का रसौली कम नहीं होता है और विशिष्ट लक्षण पैदा करना शुरू कर देता है, तो यह खतरनाक रोग प्रक्रियाओं का संकेत दे सकता है। इस मामले में, रोगियों को अतिरिक्त परीक्षा विधियां निर्धारित की जाती हैं, जैसे हार्मोन, एमआरआई, सीटी, एक्स-रे के लिए रक्त परीक्षण। कुछ मामलों में, यदि डॉक्टर को कैंसर का संदेह है, तो बायोप्सी का संकेत दिया जाता है।
थायरॉयड ग्रंथि के इकोोजेनिक गठन के प्रकार
थायरॉयड ग्रंथि के निम्न प्रकार के हाइपोचोइक संरचनाएं हैं:
- डिफ्यूज़ गोइटर - अंग में वृद्धि से निर्धारित होता है। एक नियम के रूप में, कई सिस्टिक नियोप्लाज्म का पता लगाया जा सकता है। वे संरचना में भिन्न हैं, वे हाइपोचोइक और हाइपरेचोइक हो सकते हैं। कैंसर को बाहर करने के लिए, प्रत्येक पुटी की सावधानीपूर्वक जांच करना आवश्यक है और यदि आवश्यक हो, तो अतिरिक्त निदान निर्धारित करें।
- हाइपोप्लासिया थायरॉयड ग्रंथि का एक विकार है जिसमें अंग आकार में सिकुड़ जाता है। यह विभिन्न कारणों से उत्पन्न होता है, लेकिन पारिस्थितिकी, जीवन शैली और आनुवंशिकता एक विशेष भूमिका निभाती है।
- पुटी - एक चिपचिपी पारदर्शी सामग्री के साथ विभिन्न आकृतियों की संरचनाओं की उपस्थिति की विशेषता। एक अल्ट्रासाउंड परीक्षा में, उनकी चिकनी सीमाएँ होती हैं। जब यह पाया जाता है, तो नेक्रोटिक प्रक्रिया को बाहर करने के लिए आस-पास के ऊतकों और अंगों की जांच करना महत्वपूर्ण है।
- घातक और सौम्य ट्यूमर का भी अल्ट्रासाउंड का उपयोग करके निदान किया जाता है।
थायरॉयड ग्रंथि के एडेनोमा में कोई भी संरचना हो सकती है, हाइपो-, ए- या हाइपरेचोइक हो सकती है। आकृति में मोटे रिम द्वारा परिभाषित।
अंतःस्रावी अंग कैंसर की कोई स्पष्ट सीमा नहीं होती है, जो अक्सर विभिन्न मूल के छोटे समावेशन द्वारा विशेषता होती है। यदि अल्ट्रासाउंड परीक्षा के दौरान कुछ ऐसा ही पाया गया, तो रोगी को एक हिस्टोलॉजिकल डायग्नोस्टिक विधि और परीक्षा के अन्य तरीके निर्धारित किए जाते हैं।

थायरॉयड ग्रंथि का हाइपोचोइक नोड कैसे प्रकट होता है?
थायरॉयड ग्रंथि का हाइपोचोइक गठन इस अंग की कोई भी रोग प्रक्रिया हो सकती है, इसलिए, यह विशुद्ध रूप से विशिष्ट लक्षणों द्वारा निर्धारित किया जाता है।
रोगी इससे परेशान हो सकता है:
- कमजोरी, अस्वस्थता, प्रदर्शन में कमी।
- लगातार नींद आना, सुस्ती और उदासीनता।
- रूखी त्वचा।
- मल विकार, जो अक्सर कब्ज होता है।
- सांस की तकलीफ विकसित होती है, यह विशेष रूप से शारीरिक परिश्रम के दौरान स्पष्ट होती है।
- मजबूत और अचानक वजन परिवर्तन।
- निगलने में कठिनाई और हल्का दर्द संभव है।
- आवाज की कर्कशता।
- श्वास विकार।
- थायरॉयड ग्रंथि के कुछ रोगों में, ध्यान देने योग्य वृद्धि देखी जा सकती है।
- तंत्रिका तंत्र के विकार देखे जाते हैं। यह चिड़चिड़ापन, अस्थिर मनोदशा, अशांति, तनाव और अवसाद की प्रवृत्ति द्वारा व्यक्त किया जाता है।
अंतःस्रावी अंग के हाइपोचोजेनेसिटी के परिणाम
थायरॉयड ग्रंथि में एक हाइपोचोइक ट्यूमर जीवन के लिए खतरा है। चूंकि शिक्षा का रोगजनन घातक हो सकता है।
भले ही अल्ट्रासाउंड द्वारा कैंसर की पुष्टि न हो, अंतःस्रावी अंग के सौम्य ट्यूमर भी समग्र स्वास्थ्य को नकारात्मक रूप से प्रभावित करते हैं। यह सांस लेने की समस्याओं से व्यक्त होता है, तंत्रिका तंत्र परेशान होता है, चयापचय प्रक्रियाएं प्रभावित होती हैं, लिम्फ नोड्स बढ़ जाते हैं और सूजन संबंधी बीमारियों का खतरा बढ़ जाता है।
कुछ मामलों में, जब उपचार की गंभीर रूप से उपेक्षा की जाती है, तो अंग को पूरी तरह से हटाने और यहां तक कि पैराथायरायड ग्रंथि के साथ सर्जिकल हस्तक्षेप निर्धारित किया जा सकता है।
मानव शरीर एक बुद्धिमान और काफी संतुलित तंत्र है।

विज्ञान को ज्ञात सभी संक्रामक रोगों में संक्रामक मोनोन्यूक्लिओसिस का एक विशेष स्थान है ...

दुनिया इस बीमारी के बारे में जानती है, जिसे आधिकारिक दवा लंबे समय से "एनजाइना पेक्टोरिस" कहती है।

कण्ठमाला (वैज्ञानिक नाम - कण्ठमाला) एक संक्रामक रोग है ...

यकृत शूल पित्त पथरी रोग की एक विशिष्ट अभिव्यक्ति है।

सेरेब्रल एडिमा शरीर पर अत्यधिक तनाव का परिणाम है।

दुनिया में ऐसे कोई लोग नहीं हैं जिन्हें कभी एआरवीआई (एक्यूट रेस्पिरेटरी वायरल डिजीज) नहीं हुआ हो ...

एक स्वस्थ मानव शरीर पानी और भोजन से प्राप्त इतने सारे लवणों को आत्मसात करने में सक्षम होता है...
घुटने का बर्साइटिस एथलीटों में एक सामान्य स्थिति है ...
थायरॉयड ग्रंथि में एक हाइपरेचोइक नोड क्या है?
अल्ट्रासाउंड पर थायरॉयड ग्रंथि की हाइपोचोइक संरचनाएं: यह क्या है?

मानव शरीर के विभिन्न विकृति के निदान में अल्ट्रासाउंड एक बहुत ही महत्वपूर्ण स्थान रखता है। आदर्श या बीमारी से विचलन पाए जाने के बाद, डॉक्टर हमेशा पहले स्थान पर अल्ट्रासाउंड स्कैन के लिए एक रेफरल निर्धारित करता है। इस प्रकार, अल्ट्रासाउंड परीक्षा लंबे समय से हमारे दैनिक जीवन में आम बात हो गई है।
हमारे समय की बारीकियां, नवीनतम सांख्यिकीय आंकड़े और रुग्णता के रुझान बताते हैं कि इस समय सबसे विविध प्रकार के थायरॉयड ग्रंथि के विकृति प्रगति कर रहे हैं। इसलिए, आज थायरॉयड ग्रंथि का अल्ट्रासाउंड एक बहुत ही महत्वपूर्ण प्रक्रिया है और, सबसे महत्वपूर्ण बात यह है कि रोगियों के स्वास्थ्य के लिए, यह काफी सामान्य है, बहुत से लोग नियमित रूप से इस तरह के निदान से गुजरने की कोशिश करते हैं।
लेकिन वास्तव में थायरॉयड ग्रंथि क्या है? इसमें कौन सी रचनाएँ हैं? थायराइड ग्रंथि का हाइपोचोइक गठन खतरनाक क्यों है? थायरॉयड ग्रंथि के हाइपोचोइक नोड के बारे में क्या उल्लेखनीय है? हाइपोचोइक गठन की उपस्थिति किस विकृति का संकेत देती है?
यह ध्यान रखना महत्वपूर्ण है कि एक निदानकर्ता अल्ट्रासाउंड स्कैन पर क्या देखता है, वह किस पर ध्यान देता है और वह किन मापदंडों का विश्लेषण करता है। थायरॉयड ग्रंथि एक अंग है जो दाएं लोब, बाएं लोब और इस्थमस से बना होता है। आस-पास के लिम्फ नोड्स का निरीक्षण भी महत्वपूर्ण है। आम तौर पर, अंग एक अल्ट्रासाउंड तरंग का संचालन करता है और इसे प्रतिबिंबित नहीं करता है। अंग का अपना स्पष्ट कैप्सूल, आकार होता है, जिसमें स्पष्ट आकृति होती है।
हाइपोचोजेनेसिटी क्या है और इसके प्रकार क्या हैं?
इकोोजेनेसिटी एक अल्ट्रासोनिक तरंग का संचालन करने के लिए ऊतकों की क्षमता है। ऊतक का घनत्व अलग है और अल्ट्रासोनिक तरंगों की पारगम्यता भी भिन्न होगी। इस घटना के निम्नलिखित संकेतकों को प्रतिष्ठित किया जा सकता है: isoechogenicity, hypoechogenicity, hyperechogenicity, anechogenicity। Isoeschogenity ग्रंथि की सामान्य स्थिति है, यह चित्र में एक समान ग्रे रंग जैसा दिखता है। दूसरे शब्दों में, यह आदर्श है और आपको चिंता नहीं करनी चाहिए। Hypoechogenicity का मॉनिटर पर गहरा रंग होता है, जो कभी-कभी काले रंग के हो जाता है। कम घने कपड़े इस रंग की विशेषता है। तरल तरंग को दर्शाता है और पूरी तरह से काली छवि जैसा दिखता है। अक्सर, तरल एक हाइपोचोइक कैप्सूल तक सीमित होता है और निश्चित रूप से, परीक्षा के दौरान सफेद रंग का होगा।

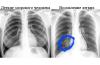
अल्ट्रासाउंड पर सामान्य थायरॉयड ग्रंथि
साथ ही अध्ययन के दौरान ग्रंथि की गुणवत्ता का आकलन किया जाता है। ग्रैन्युलैरिटी की अवधारणा है, थायरॉयड ग्रंथि की समरूपता का आकलन किया जाता है, इसकी आकृति कितनी स्पष्ट है। इसके अलावा, डॉक्टर आम तौर पर और असामान्य रूप से स्थित जहाजों की उपस्थिति का आकलन करता है, जो विशेष रूप से महत्वपूर्ण होता है जब जनता की बात आती है, क्योंकि इस तरह के अध्ययनों में से एक कार्य जनता में रोग संबंधी जहाजों की पहचान करना है।
तो, एक हाइपोचोइक गठन एक गठन है जिसमें पूरे अंग की तुलना में गहरा रंग होता है।
वॉल्यूमेट्रिक हाइपोचोइक फॉर्मेशन (नोड्स) क्या हैं?
बेशक, निदान के आधार पर, यह इकोोग्राफिक तस्वीर को ध्यान देने योग्य है।
अल्ट्रासाउंड पर थायरॉयड ग्रंथि की हाइपोचोइक संरचनाएं
फैलाना गण्डमाला
डिफ्यूज गोइटर, एक नियम के रूप में, एक पूरे के रूप में ग्रंथि के इज़ाफ़ा की विशेषता है और ग्रंथि की औसत ग्रैन्युलैरिटी की पृष्ठभूमि के खिलाफ खुद को एनीकोइक गठन के रूप में प्रकट करता है। डिफ्यूज गोइटर में कई फॉर्मेशन (तथाकथित सिस्ट) होते हैं। वे गुणवत्ता में भिन्न हो सकते हैं: हाइपोचोइक और हाइपरेचोइक दोनों, सबसे अधिक बार वे विलीन हो जाते हैं और एक स्पष्ट आकार नहीं होता है। बेशक, प्रत्येक नोड को अलग से ट्रैक करना बहुत महत्वपूर्ण है, क्योंकि बड़ी संख्या में नोड्स इस बात की गारंटी नहीं देते हैं कि वे एक ही मूल के हैं। मल्टी-नोड फॉर्म भी प्रक्रिया की अच्छी गुणवत्ता का संकेत नहीं देते हैं। बेशक, रंग डुप्लेक्स (रक्त प्रवाह) मानचित्रण विशेष रूप से महत्वपूर्ण है। गण्डमाला के साथ, वाहिकाओं का आकार थोड़ा बढ़ जाता है, जिससे ग्रंथि में वृद्धि होती है।
हाइपोप्लासिया
एक अन्य विकृति थायरॉयड ग्रंथि का हाइपोप्लासिया है: यह आदर्श की तुलना में अंग में कमी है। अल्ट्रासाउंड पर, अक्सर पूरी संरचना नहीं बदली जाती है, केवल आकार परिवर्तन के अधीन होते हैं (हाइपोप्लासिया - आकार सामान्य से कम होते हैं)। थायरॉयड ग्रंथि का हाइपरप्लासिया, बदले में, आकार में वृद्धि है। ग्रंथि के आकार में वृद्धि अक्सर वॉल्यूमेट्रिक शिक्षा के कारण होती है, लेकिन यह हार्मोनल असंतुलन के संबंध में भी होती है। जब अल्ट्रासाउंड के साथ देखा जाता है, तो कभी-कभी पैथोलॉजी के परिणामस्वरूप कम इकोोजेनेसिटी होती है।
फोकल घाव
अगली विसंगति थायरॉयड ग्रंथि का फोकल घाव है। एक ओर, आप रूढ़ियों के बंधक बन सकते हैं और सोच सकते हैं कि हाइपरप्लासिया अपने आप में इतना खतरनाक नहीं है। हालांकि, कोई भी निदानकर्ता यह दावा करने का उपक्रम नहीं करेगा कि यह विसंगति कैंसर प्रक्रिया से जुड़ी है या नहीं, और यही कारण है कि समय पर अध्ययन करना और आगे निदान करना बहुत महत्वपूर्ण है।
जैसा कि पहले ही उल्लेख किया गया है, ऑन्कोलॉजी को अन्य विकृति से अलग करना बेहद महत्वपूर्ण है। बेशक, बिना किसी असफलता के एटिपिकल कोशिकाओं की उपस्थिति के लिए सभी वॉल्यूमेट्रिक नियोप्लाज्म की जाँच की जाती है। ऐसी बीमारियों की एक सूची है जिन्हें विभेदक निदान में शामिल किया जा सकता है, पारंपरिक रूप से पैपिलरी कैंसर, सिस्टिक फॉर्मेशन, लिम्फोमा, एडेनोमा, लिम्फैडेनोपैथी। बेशक, अल्ट्रासाउंड निदान का एकमात्र आधार नहीं है, निम्नलिखित भी दिलचस्प है: हाइपोचोइक गठन के संयोजन और आइसोटोप (ठंडे नोड) के संचय की अनुपस्थिति के साथ, दुर्दमता की संभावना 44% तक है।
पुटी
एक पुटी एक बड़ा गठन है, जो अक्सर द्रव या विषम सामग्री से भरा होता है। अल्ट्रासाउंड पर, इस तरह के पैथोलॉजिकल फॉर्मेशन को अक्सर एक स्पष्ट, यहां तक कि समोच्च के साथ एक एनीकोइक गठन के रूप में प्रकट किया जाता है। एक विशेषज्ञ के लिए यह महत्वपूर्ण है कि वह पुटी के आसपास के ऊतक की जांच करे कि क्या पुटी किसी अन्य गठन का हिस्सा है और क्या यह परिगलन और ऊतक क्षय का संकेत है।
कैंसर और एडिनोमा
एडेनोमा को गैर-कूपिक और कूपिक रूपों में विभाजित किया गया है। जांच करने पर, वे खुद को हाइपोचोइक, हाइपरेचोइक, एनीकोइक के रूप में प्रकट कर सकते हैं (उनके पास एक मोटी हाइपोचोइक रिम है)।
थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा हाइपोचोइक गठन की तरह दिखती है, माइक्रोकैल्सीफिकेशन के साथ, कैप्सूल असमान होता है, कभी-कभी आप आसपास के ऊतकों की घुसपैठ देख सकते हैं। यदि ऐसी असामान्यताओं का पता लगाया जाता है, तो नोड की बायोप्सी की जानी चाहिए। और आपको सभी नोड्स (कई घावों के साथ) का पता लगाने की आवश्यकता है। पैपिलरी कैंसर की विशेषताएं हैं: यह कई foci बनाता है, लिम्फ नोड्स में मेटास्टेसिस होता है, गैर-तत्काल वृद्धि के कारण कम आक्रामकता होती है; इस प्रकार का कैंसर कैल्सीफिकेशन के साथ हाइपोचोइक है। इसके अलावा एक और विशिष्ट विशेषता: सिस्टिक गुहाएं, जिसके अंदर पैपिलरी वृद्धि नोट की जाती है। लिम्फ नोड्स में, बदले में, निदानकर्ता आमतौर पर द्रव घटक का आसानी से पता लगाता है।
- कूपिक कैंसर लिम्फ नोड्स, फेफड़े, गुर्दे को मेटास्टेस करता है। इस कैंसर की ख़ासियत यह है कि यह पहले से मौजूद नोड्स की पृष्ठभूमि के खिलाफ पैदा होता है। कूपिक कैंसर की केवल कुछ विशिष्ट विशेषताएं हैं: एक असमान ऊबड़ रूपरेखा और एक परिधीय रिम। इसके अलावा, इस प्रकार के कैंसर के साथ, लिम्फ नोड्स, माइक्रोकैल्सीफिकेशन में कोई मेटास्टेटिक प्रसार नहीं होता है।
- मेडुलर कैंसर का निदान केवल सी-कोशिकाओं की जैव रासायनिक जांच से किया जा सकता है, अल्ट्रासाउंड, एक नियम के रूप में, यह दर्शाता है कि हाइपोचोइक आकृति असमान और अस्पष्ट है। रंग मानचित्रण में, ट्यूमर के चारों ओर के रिम को वाहिकाओं द्वारा दर्शाया जाता है। इस प्रकार के कैंसर के साथ, संरचना में सूक्ष्म कैल्सीफिकेशन पाए जाते हैं।
- अल्ट्रासाउंड परीक्षा के दौरान लिम्फोमा में ट्यूबरोसिटी होती है, आस-पास के ऊतक प्रक्रिया में शामिल होते हैं, कम इकोोजेनेसिटी वाले ऊतकों की कल्पना की जाती है। इकोोग्राफी के साथ, एक स्पष्ट समोच्च के साथ संरचनाएं पाई जाती हैं। बड़े एनेकोइक नेक्रोटिक क्षेत्रों के कारण आंतरिक संरचना विषम है; पैरेन्काइमा में बिखरी हुई ग्रंथियां थायरॉयड के कई हाइपोचोइक क्षेत्रों के साथ भी प्रकट होती हैं। लिम्फोमा और थेरियोइड के साइटोलॉजिकल अध्ययन में, उनके बीच अंतर करने में एक निश्चित कठिनाई होती है।
तैयारी
प्रत्येक रोगी को पता होना चाहिए कि इस निदान से पहले, क्रियाओं का एक सरल एल्गोरिथ्म किया जाना चाहिए जो परीक्षा की विश्वसनीयता को बढ़ाएगा। इसलिए, आपको परीक्षा से पहले तनावपूर्ण स्थितियों से बचने की कोशिश करनी चाहिए। उल्टी की उपस्थिति के मामले में, उन्हें हटा दिया जाना चाहिए (आमतौर पर यह एक डॉक्टर की देखरेख में किया जाता है)। लोग आमतौर पर खाली पेट शोध करने आते हैं। आपको विशेष दवाएं लेने की आवश्यकता नहीं है, लेकिन निदानकर्ता को पता होना चाहिए कि क्या रोगी कोई ऐसी दवा ले रहा है जो थायरॉयड ग्रंथि के कामकाज को प्रभावित करती है।
अध्ययन के लिए संकेत
यह जानना भी आवश्यक है कि थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा के लिए क्या संकेत हैं। चिकित्सा और गैर-चिकित्सा संकेत हैं।
गैर-चिकित्सकीय
गैर-चिकित्सा उपचार के लिए केवल एक ही चीज है - रोगी की स्वतंत्र इच्छा, जो उसके स्वास्थ्य की चिंता के कारण होती है।
मेडिकल
चिकित्सा में निम्नलिखित शामिल हैं:
- पैल्पेशन से किसी एक लोब या असामान्य नियोप्लाज्म में वृद्धि का पता चलता है।
- निगलने में कठिनाई की शिकायत।
- गले में एक विदेशी शरीर की अनुभूति।
- बढ़ी हुई घबराहट।
- कठिनता से सांस लेना।
- मानसिक असंतुलन।
- अनुचित आक्रामकता।
- पश्चात नियंत्रण की आवश्यकता।
- थायराइड रोगों की पुनरावृत्ति की रोकथाम।
- साथ ही, ग्रंथि की मात्रा और उसके आकार को मापकर, प्रभावी उपचार के लिए आवश्यक दवा की खुराक निर्धारित की जाती है।
ऐसे सर्वेक्षण से क्या अध्ययन किया जाता है?
बेशक, थायरॉयड ग्रंथि की एक अल्ट्रासाउंड परीक्षा आयोजित करते हुए, निदानकर्ता सबसे पहले खुद को नियोप्लाज्म की ऑन्कोलॉजिकल प्रकृति की पुष्टि या खंडन करने का कार्य निर्धारित करता है, यदि कोई हो। इस मामले में, एक हिस्टोलॉजिकल परीक्षा के बाद एक ऑन्कोलॉजिस्ट द्वारा अंतिम निदान किया जाता है; फिर भी, निदानकर्ता का कार्य एक रोग प्रक्रिया पर संदेह करना है।
इसके अलावा, अध्ययन के दौरान, लिम्फ नोड्स का अध्ययन किया जाता है, और यह वास्तव में मायने रखता है। लसीका प्रणाली की ख़ासियत यह है कि सभी रोगजनक, वायरस, साथ ही कैंसर कोशिकाओं सहित असामान्य कोशिकाएं, इसके माध्यम से गुजरती हैं। लिम्फ नोड्स आमतौर पर मेटास्टेस के लिए एक बंदरगाह हैं। इसलिए, लिम्फ नोड्स को विशेष ध्यान देने योग्य होना चाहिए।
थायरॉयड ग्रंथि के अल्ट्रासाउंड के साथ और क्या मूल्यांकन किया जाता है?
ग्रंथि की जांच करते समय, निदानकर्ता संपूर्ण रूप से ग्रंथि की स्थिति, उसके आकार, कैप्सूल मापदंडों, ऊतक की स्थिति और ग्रंथि के स्थान का विश्लेषण करता है। पूरी ग्रंथि की जांच करने के बाद संदिग्ध क्षेत्रों पर अतिरिक्त ध्यान देना सुनिश्चित करें। यदि कोई द्रव्यमान है, तो ऊतक की गुणवत्ता को मापें और मूल्यांकन करें, पैथोलॉजिकल समावेशन की उपस्थिति, गठन में रक्त प्रवाह। आपको पहले के अध्ययनों (यदि कोई हो) में अंग की स्थिति का आकलन करने की भी आवश्यकता है। इसके अलावा, रक्त प्रवाह के उल्लंघन को बाहर करना आवश्यक है, क्योंकि यह गठन के ऊतक के क्षय या परिगलन को इंगित करता है। माइक्रोकैल्सीफिकेशन की उपस्थिति का भी पता लगाया जाता है।
आगे की कार्रवाई
इसकी प्रभावशीलता, सरलता और दक्षता के बावजूद, थायरॉइड अल्ट्रासाउंड इसके निदान में एकमात्र कदम नहीं है। बेशक, आपको सीटी, एमआरआई, संबंधित विशेषज्ञों के परामर्श, पंचर, ऊतक विज्ञान आदि की भी आवश्यकता होगी। परिणामों का सही आकलन करना महत्वपूर्ण है, डॉक्टर निश्चित रूप से ऐसा करते हैं।
ऑन्कोलॉजिकल बीमारी का पता चलने पर इस निदान का विशेष महत्व है। कैंसर का निदान निश्चित रूप से अल्ट्रासाउंड द्वारा नहीं किया जाता है, लेकिन डॉक्टरों को ऐसे संदेह के मामले में और निवारक उपाय करते समय अल्ट्रासाउंड परिणाम प्राप्त करने की आवश्यकता होती है।
यह साबित हो चुका है कि स्वस्थ जीवन शैली का पालन न करने और शराब और तंबाकू के सेवन से रुग्णता का खतरा तेजी से बढ़ जाता है। बेशक, एक अपवाद है, और वह है मेडुलरी कैंसर। यदि आपके निकटतम परिवार को यह कैंसर हुआ है, तो वंशानुगत रुग्णता का एक निश्चित जोखिम है। कभी-कभी, दुर्भाग्य से, बचपन में ग्रंथि को हटाने का एकमात्र सही समाधान है, और रोगी को एक विशिष्ट जीन की पहचान करने के लिए आनुवंशिक अनुसंधान की भी पेशकश की जाती है। किसी भी मामले में, प्रारंभिक अवस्था में किसी बीमारी (नोड्स सहित) की उपस्थिति का पता लगाना संभव है। किसी विशेषज्ञ को समय पर दिखाना और अपने स्वास्थ्य का ध्यान रखना बहुत जरूरी है।
उज़िप्रोस्टो.रू
हाइपोइकोइक थायरॉयड नोड्यूल का उपचार
(अभी तक कोई रेटिंग नहीं) लोड हो रहा है...थायरॉयड ग्रंथि एक अंतःस्रावी अंग है जो सभी चयापचय प्रक्रियाओं में भाग लेता है। आम तौर पर, इसकी एक सजातीय संरचना होती है। लेकिन विभिन्न कारकों के प्रभाव में, इसके ऊतकों में विभिन्न मुहरें और संरचनाएं दिखाई दे सकती हैं। हाइपोइकोइक थायरॉइड नोड्यूल एक तरल या गांठदार संरचना है जो अल्ट्रासाउंड परीक्षा के दौरान स्वस्थ अंग के ऊतकों की तुलना में स्क्रीन पर अधिक गहरे रंग में दिखाई देती है।
इकोोजेनेसिटी क्या है
अल्ट्रासाउंड डायग्नोस्टिक्स के दौरान, नरम ऊतकों की स्थिति इकोोजेनेसिटी स्केल द्वारा निर्धारित की जाती है, जिसे सफेद से काले रंग के रंगों द्वारा दर्शाया जाता है। इकोोजेनेसिटी अल्ट्रासाउंड को प्रतिबिंबित करने के लिए अंग के ऊतकों की क्षमता है, इसे निम्न प्रकारों में विभाजित किया गया है:
- Isoechogenity - एक सामान्य संकेत स्तर, थायरॉयड ग्रंथि के ऊतकों में परिवर्तन की अनुपस्थिति में मनाया जाता है, साथ ही रूपात्मक संरचना में ग्रंथि के समान संरचनाएं, मॉनिटर पर एक समान ग्रे रंग दिखाई देता है।
- Hyperechogenicity - एक विषम संरचना द्वारा विशेषता। ग्रंथि का बढ़ा हुआ ध्वनिक घनत्व नोमा से विचलन है और संयोजी ऊतकों के विकास, या कैल्शियम लवण के जमाव का संकेत दे सकता है। चित्र में, उन्हें हल्के क्षेत्रों के रूप में हाइलाइट किया गया है।
- Hypoechogenicity - अल्ट्रासाउंड का कम प्रतिबिंब। एक सौम्य या घातक प्रकृति के गठन की उपस्थिति के बारे में बोलता है। इसे मॉनिटर पर स्पष्ट या धुंधली सीमाओं के साथ एक अंधेरे स्थान के रूप में देखा जाता है। नोड्स का सटीक निदान नहीं किया जाता है, आगे की परीक्षा की आवश्यकता होती है।
- Anechogenicity - कोई संकेत नहीं, छवि पर काले धब्बे दिखाए गए हैं। ये ऐसी संरचनाएं हो सकती हैं जिनमें तरल (झूठी पुटी, पुटी, एडेनोमा) हो। इस स्थिति के लिए और निदान की आवश्यकता है।
ग्रंथि की विभिन्न इकोोजेनेसिटी की परीक्षा के दौरान खुलासा करना आगे की परीक्षा का कारण बन सकता है, या डॉक्टर के लिए अंतिम निदान करने का एक कारण हो सकता है।
हाइपोचोइक नोड्स के प्रकार
थायरॉयड ग्रंथि का हाइपोचोइक नोड एक स्वतंत्र बीमारी नहीं है, यह मौजूदा विकृति का एक लक्षण है। अल्ट्रासाउंड के दौरान काले नोड्स का पता लगाने के लगभग 30 मामलों में से 20 एक ऑन्कोलॉजिकल ट्यूमर के रूप में सामने आते हैं। थायरॉयड ग्रंथि की हाइपोचोइक संरचनाएं ऐसी बीमारियों की उपस्थिति का संकेत दे सकती हैं:
- फैलाना गण्डमाला। यह पूरे ग्रंथि के विस्तार की विशेषता है और इसमें उच्च इकोोजेनेसिटी है। गण्डमाला के अंदर विभिन्न इकोोजेनेसिटी के कई सिस्ट होते हैं, उनकी स्पष्ट संरचना नहीं होती है और अक्सर विलीन हो जाते हैं। उनकी उत्पत्ति का निर्धारण करने के लिए प्रत्येक नोड की समीक्षा करना आवश्यक है। कई आपस में जुड़े हुए सिस्ट कैंसर भी हो सकते हैं। गण्डमाला के साथ, रक्त वाहिकाओं का विस्तार होता है, जिससे ग्रंथि का विस्तार होता है।
- हाइपोप्लासिया। यह ग्रंथि की कार्यक्षमता में कमी और इसके आकार में कमी के रूप में प्रकट होता है। पूरा अंग कम हो सकता है, या उसका एक अलग हिस्सा, जो मॉनिटर पर गहरे रंग में दिखाया जाएगा।
- पुटी। यह एक गठन है जो अंदर तरल से भरा होता है। इसके समोच्च को देखना महत्वपूर्ण है, जो स्पष्ट होना चाहिए, और क्या पुटी किसी अन्य गठन का हिस्सा है।
- कैंसर ट्यूमर और एडेनोमा। थायरॉयड ग्रंथि के ऑन्कोलॉजिकल संरचनाओं के लिए, एक घने हाइपोचोइक संरचना की विशेषता होती है, जिसमें फजी और असमान आकृति होती है। माइक्रोकैल्सीफिकेशन की उपस्थिति भी नोट की जाती है। कुछ मामलों में, नोड्स का घनत्व स्वस्थ ऊतकों से भिन्न नहीं होता है, लेकिन उनके पास स्पष्ट आकृति होती है, यह मुहर की ऑन्कोलॉजिकल प्रकृति को भी इंगित कर सकता है। एक विशिष्ट विशेषता गठन के भीतर पैपिलरी वृद्धि भी है।
आप अकेले अल्ट्रासाउंड से कैंसर का निदान नहीं कर सकते। यदि इसका संदेह होता है, तो रोगी को बायोप्सी और आगे की जांच के लिए भेजा जाता है।
हाइपोचोइक नोड्स की उपस्थिति को भड़काने वाले कारक
थायरॉयड ग्रंथि की हार, इसके ऊतकों के विभिन्न विकास के रूप में, बहुत बार निदान किया जाता है। एंडोक्रिनोलॉजिस्ट इस प्रक्रिया के निम्नलिखित उत्तेजक कारकों की पहचान करते हैं:
- अंग के किसी एक भाग को रक्त की आपूर्ति का उल्लंघन;
- आयोडीन की कमी;
- प्रतिकूल पारिस्थितिक स्थिति;
- हार्मोनल पृष्ठभूमि में व्यवधान;
- बार-बार तनाव और तंत्रिका तनाव;
- शरीर पर रसायनों के संपर्क में;
- स्थगित रासायनिक या विकिरण चिकित्सा।
- वंशानुगत प्रवृत्ति।
लक्षण
यदि नोड्स छोटे हैं - 1 सेमी तक, तो वे खुद को किसी भी तरह से प्रकट नहीं कर सकते हैं, और अक्सर यादृच्छिक वाद्य विश्लेषण द्वारा पता लगाया जाता है। यदि थायरॉयड ग्रंथि का हाइपोचोइक गठन अपेक्षाकृत बड़ा है, तो, एक नियम के रूप में, यह अल्ट्रासाउंड निदान से पहले ही खुद को महसूस करता है, क्योंकि यह निकटतम अंगों पर दबाव डालना शुरू कर देता है, या नग्न आंखों से ध्यान देने योग्य हो जाता है।
निगलने, हानि, या आवाज के समय में परिवर्तन होने पर व्यक्ति को गले में एक गांठ महसूस हो सकती है। थायरॉयड ग्रंथि की विकृति इसकी कार्यक्षमता के उल्लंघन की ओर ले जाती है, हार्मोन के उत्पादन में विफलता होती है, जो निम्नलिखित लक्षणों के साथ प्रकट होगी:
- दिन में नींद आना और रात में नींद न आना;
- जठरांत्र संबंधी मार्ग में व्यवधान, बार-बार कब्ज, सूजन के रूप में।
- थकान में वृद्धि, शरीर की सामान्य कमजोरी;
- शरीर के वजन में तेज बदलाव ऊपर या नीचे;
- नेत्रगोलक का बाहर निकलना, निगलने की गति को धीमा करना।
- मानसिक असंतुलन और घबराहट।
- रूखी त्वचा;
- अंगों में गर्म या ठंडा महसूस होना।
साथ ही महिलाओं में मासिक धर्म की अनियमितता, बांझपन हो सकता है। पुरुषों को प्रजनन और यौन क्रिया में समस्या होती है।
उपचार सुविधाएँ
 हाइपोचोइक संरचनाओं का उपचार पूर्ण निदान के बाद शुरू किया जा सकता है, और यह नोड के आकार, इसकी घटना की प्रकृति और रोगी के स्वास्थ्य की स्थिति पर निर्भर करेगा। यदि नोड 1 सेमी से कम है, तो किसी विशेष उपचार की आवश्यकता नहीं है। आमतौर पर, आयोडीन युक्त दवाओं का प्रशासन लंबे समय तक और गठन की नियमित निगरानी के लिए निर्धारित किया जाता है। ऐसी संभावना है कि गाँठ अपने आप भंग हो जाएगी। यदि आयोडीन लेने के बाद की गतिशीलता सकारात्मक है, तो इस विकृति का इलाज करने की आवश्यकता नहीं है।
हाइपोचोइक संरचनाओं का उपचार पूर्ण निदान के बाद शुरू किया जा सकता है, और यह नोड के आकार, इसकी घटना की प्रकृति और रोगी के स्वास्थ्य की स्थिति पर निर्भर करेगा। यदि नोड 1 सेमी से कम है, तो किसी विशेष उपचार की आवश्यकता नहीं है। आमतौर पर, आयोडीन युक्त दवाओं का प्रशासन लंबे समय तक और गठन की नियमित निगरानी के लिए निर्धारित किया जाता है। ऐसी संभावना है कि गाँठ अपने आप भंग हो जाएगी। यदि आयोडीन लेने के बाद की गतिशीलता सकारात्मक है, तो इस विकृति का इलाज करने की आवश्यकता नहीं है।
यदि थायरॉयड ग्रंथि में हाइपोचोइक नोड बढ़ता रहता है, तो आयोडीन के सेवन के समानांतर, एक विशेष विरोधी भड़काऊ चिकित्सा निर्धारित की जाती है। एक स्पष्ट दर्द सिंड्रोम के साथ, एनाल्जेसिक का संकेत दिया जाता है।
यदि उपचार सकारात्मक परिणाम नहीं लाता है, नोड का आकार 3 सेमी से अधिक है, या यह एक घातक प्रकृति का है, तो सर्जिकल उपचार पर निर्णय लिया जाता है। कुछ मामलों में, केवल ट्यूमर को हटाया जाना है, अधिक गंभीर मामलों में, अंग का हिस्सा या पूरी ग्रंथि काट दी जाती है। जिसके कारण व्यक्ति को जीवन भर हार्मोनल ड्रग्स लेने की आवश्यकता होती है।
मामले में जब ग्रंथि कई छोटे नोड्स से प्रभावित होती है, तो अंग का हिस्सा हटा दिया जाता है। बिना असफलता के, ऑपरेशन से पहले संरचनाओं के ऊतकों का बायोप्सी और हिस्टोलॉजिकल विश्लेषण किया जाता है।
tvoygormon.ru
अल्ट्रासाउंड के दौरान प्राप्त डेटा की व्याख्या करते समय "हाइपोचोइक थायरॉयड नोड्यूल" शब्द का उपयोग किया जाता है, इस सिद्धांत पर आधारित एक प्रक्रिया है कि विभिन्न घनत्वों की संरचनाएं अलग-अलग तरीकों से अल्ट्रासाउंड तरंगों का संचालन करती हैं।
इस तरह के नियोप्लाज्म में अंग के अन्य ऊतकों की तुलना में घनत्व कम होता है और मॉनिटर पर काले धब्बे जैसा दिखता है।
उनकी उपस्थिति निदान का आधार नहीं है, बल्कि आगे की परीक्षा का कारण है। मामले की विशेषताओं के आधार पर, वे या तो किसी बीमारी का संकेत हो सकते हैं या आदर्श का एक प्रकार हो सकते हैं।
थायराइड अल्ट्रासाउंड
इकोोजेनेसिटी: अवधारणा और प्रकार
इकोोजेनेसिटी अल्ट्रासोनिक तरंगों का संचालन करने के लिए ऊतकों की क्षमता है। यह परीक्षण पदार्थ के घनत्व से निर्धारित होता है।
इसके चार प्रकार हैं:
- सामान्य (आइसोचोजेनेसिटी) - एक स्वस्थ अंग की विशेषता है, चित्र में यह एक समान ग्रे रंग जैसा दिखता है।
- कम (hypoechogenicity) - अंग के ऊतकों (पुटी, घातक या सौम्य ट्यूमर) में एकल या एकाधिक संरचनाओं की उपस्थिति को दर्शाता है। चित्र में स्पष्ट या धुंधली सीमाओं के साथ एक अंधेरे स्थान के रूप में दिखाई देता है। थायरॉयड ग्रंथि के हाइपोचोइक समावेशन की स्पष्ट रूप से व्याख्या नहीं की जाती है और अतिरिक्त विश्लेषण की आवश्यकता होती है।
- बढ़ी हुई (हाइपरेकोजेनेसिटी) - संयोजी ऊतक के प्रसार या कैल्शियम लवण के जमाव से जुड़े मानदंड से विचलन। ये दूसरों की तुलना में हल्के क्षेत्र हैं।
- अनुपस्थित (एनेचोजेनेसिटी) - ऊतक अल्ट्रासाउंड को प्रतिबिंबित नहीं करते हैं, जो स्क्रीन पर काले रंग के रूप में दिखाई देता है। थायरॉयड ग्रंथि का एनेकोइक क्षेत्र - पुटी, स्यूडोसिस्ट, एडेनोमा। एक सटीक निदान के लिए, अतिरिक्त शोध की आवश्यकता है।
जरूरी! अल्ट्रासाउंड परिणाम सटीक निदान की अनुमति नहीं देते हैं, लेकिन रोगी की आगे की जांच के लिए प्रारंभिक बिंदु के रूप में कार्य करते हैं।

थायरॉयड ग्रंथि का हाइपोचोइक गठन यह क्या है
Hypoechoic थायराइड नोड्यूल: यह क्या है
अल्ट्रासाउंड अनुसंधान के परिणामों की व्याख्या करते समय, कम घनत्व वाली संरचनाओं को इस प्रकार समझा जा सकता है:
- तरल सामग्री के साथ पुटी;
- अर्बुद;
- संवहनी समावेशन;
- फाइब्रोसाइटिक एडेनोमा;
- मैलिग्नैंट ट्यूमर।
थायराइड अल्ट्रासाउंड कैसे तैयार करें?
सभी प्रकार के नियोप्लाज्म प्रारंभिक चरणों में स्पर्शोन्मुख रूप से विकसित होते हैं और संयोग से निदान किए जाते हैं, उदाहरण के लिए, नियमित परीक्षाओं के दौरान। वे पुरुषों की तुलना में महिलाओं में बहुत अधिक बार होते हैं।
एक राय है कि थायरॉयड ग्रंथि का हाइपोचोइक नोड कैंसर है। यह गलत है: अपने आप में एक नियोप्लाज्म की उपस्थिति एक स्पष्ट निदान की अनुमति नहीं देती है - एक ऑन्कोलॉजिकल बीमारी।
इसके लिए, अतिरिक्त शोध की आवश्यकता है, उदाहरण के लिए, थायरॉइड हार्मोन की सामग्री को निर्धारित करने के लिए शिरा से रक्त लेना।
यदि विश्लेषण असामान्यताएं नहीं दिखाता है, तो अल्ट्रासाउंड स्कैन छह महीने के बाद दोहराया जाना चाहिए।
छोटे अल्सर और संवहनी संरचनाएं अपने आप हल हो जाती हैं, और इसलिए ज्यादातर मामलों में उनका इलाज नहीं किया जा सकता है, केवल एक डॉक्टर की देखरेख आवश्यक है।
पुन: परीक्षा से पता चलेगा कि डार्क स्पॉट आकार में कम हो गया है या गायब हो गया है।
यदि छह महीने के अंतराल पर एक अल्ट्रासाउंड स्कैन थायरॉयड ग्रंथि में एक विषम, बढ़े हुए और अस्पष्ट थायरॉयड द्रव्यमान को दर्शाता है, तो बायोप्सी आवश्यक है।
एक ऊतक तत्व के अध्ययन के परिणामों के आधार पर, यह स्पष्ट हो जाता है कि क्या एक ऑन्कोलॉजिकल प्रक्रिया होती है। अंग परीक्षण के अन्य तरीके - कोशिका विज्ञान, सीटी और एमआरआई, फ्लोरोस्कोपी, आदि।
थायरॉयड ग्रंथि के हाइपोचोइक गठन: मुख्य लक्षण
थायरॉयड ग्रंथि में नोडल संरचनाएं - नोड्स और सिस्ट, रोगी का ध्यान आकर्षित किए बिना, लंबे समय तक स्पर्शोन्मुख रूप से विकसित होते हैं।
जैसे-जैसे नियोप्लाज्म बढ़ता है, आस-पास के अंगों और ऊतकों पर एक प्रभाव दिखाई देता है, जिससे बाहरी लक्षण दिखाई देते हैं:
- "गले में गांठ" की संवेदनाएं;
- भोजन और लार निगलने में कठिनाई
- आवाज के समय में परिवर्तन;
- सांस लेने में दिक्क्त;
- बेचैनी और दर्द।
थायरॉयड ग्रंथि के हाइपोचोइक नोड्स पूरे शरीर में परिवर्तन की ओर ले जाते हैं, और इसलिए विकृति विज्ञान की अभिव्यक्तियाँ एक सामान्य प्रकृति की होती हैं:
- अचानक वजन बढ़ना या कम होना;
- भावनात्मक अस्थिरता, बार-बार मिजाज;
- मांसपेशियों में दर्द;
- थकान, उनींदापन की निरंतर भावना;
- जठरांत्र संबंधी मार्ग की खराबी;
- शुष्क त्वचा और बाल।
गर्भावस्था के दौरान नियोप्लाज्म का खतरा बढ़ जाता है, जब थायरॉयड ग्रंथि सक्रिय रूप से काम कर रही होती है और हाइपोथायरायडिज्म हो सकता है - शरीर में आयोडीन की कमी।
सिस्ट के कारण होने वाला हाइपोइकोइक थायरॉयड नोड्यूल फट सकता है।
फिर रोगी को बुखार, शरीर का नशा, प्रभावित अंग के स्थान पर दर्द होता है। तत्काल चिकित्सा ध्यान देने की आवश्यकता है।
थायरॉयड ग्रंथि के हाइपोचोइक क्षेत्र खतरनाक होते हैं क्योंकि वे घातक संरचनाओं में पतित हो सकते हैं।
रोगी को निरंतर चिकित्सा पर्यवेक्षण में होना चाहिए और हर छह महीने में कम से कम एक बार अल्ट्रासाउंड परीक्षा से गुजरना चाहिए। कैंसर का जल्दी पता चल जाने पर इलाज संभव है।
सर्जरी के बाद थायराइड कैंसर कितने समय तक रहता है?
हाइपोचोइक समावेशन का उपचार
नियोप्लाज्म के उपचार के तरीके अंतिम निदान, ऊतक में परिवर्तन, सहवर्ती रोगों की उपस्थिति और शरीर की सामान्य स्थिति पर निर्भर करते हैं।
थायरॉयड ग्रंथि के छोटे हाइपोचोइक समावेशन, जिसका व्यास 1 सेमी से अधिक नहीं है, का इलाज नहीं किया जा सकता है।
उन्हें रोम के रूप में माना जाता है जो शरीर में हार्मोनल असंतुलन की पृष्ठभूमि के खिलाफ उत्पन्न होते हैं। रोगी के लिए आवश्यक सभी समावेशन की स्थिति की नियमित निगरानी है।
बड़े विकास के लिए विशेष चिकित्सा की आवश्यकता होती है। डॉक्टर रोगी को आयोडीन युक्त नमक के साथ आहार निर्धारित करता है।
आयोडीन और थायराइड हार्मोन युक्त निर्धारित दवाएं। उनके सेवन की अवधि के लिए, रक्त में टीएसएच के स्तर की निरंतर निगरानी और प्रभावित अंग के ऊतक संरचना के नियमित अल्ट्रासाउंड की आवश्यकता होती है।
यदि एक हाइपोचोइक विषम थायरॉयड नोड्यूल एक भड़काऊ प्रक्रिया के साथ होता है, तो डॉक्टर दर्द निवारक और विरोधी भड़काऊ दवाएं निर्धारित करता है।
उनका सेवन आयोडीन आधारित दवाओं के उपयोग के साथ जोड़ा जाता है।
सर्जिकल हस्तक्षेप उन मामलों में अनिवार्य है जहां रूढ़िवादी उपचार के परिणाम नहीं मिले हैं, यदि घातक ट्यूमर या बड़े सिस्ट पाए जाते हैं, जो आसन्न अंगों को संकुचित करते हैं।
थायरॉयड ग्रंथि पर नोड्स को हटाने के लिए सर्जरी
थायरॉयड ग्रंथि में हाइपोचोइक समावेशन को एक विशेष विधि का उपयोग करके हटा दिया जाता है जो आसन्न ऊतकों को घायल नहीं करता है - स्क्लेरोथेरेपी।
इसका सार इस तथ्य में निहित है कि पुटी की सामग्री को एक पतली सुई से चूसा जाता है, जिसके बाद नोड की गुहा एक स्क्लेरोज़िंग समाधान से भर जाती है।
यदि थायरॉयड ग्रंथि का हाइपोचोइक नोड एक घातक गठन है, तो ट्यूमर को पूरी तरह से हटाने, अंग के पूर्ण या आंशिक रूप से उच्छेदन का संकेत दिया जा सकता है।
इस तरह के ऑपरेशन का परिणाम आजीवन प्रतिस्थापन चिकित्सा है, जिसका अर्थ है कैल्सीफिकेशन और अन्य दवाओं का सेवन।
proshchitovidku.ru
हाइपोचोइक थायरॉयड नोड्यूल
थायरॉयड ग्रंथि अंतःस्रावी तंत्र की ग्रंथियों में सबसे बड़ी है, जो चयापचय दर और शरीर के सभी प्रणालियों और अंगों के काम को नियंत्रित करती है। यह शरीर की महत्वपूर्ण ऊर्जा उत्पन्न करता है। आम तौर पर, इसकी संरचना सजातीय है। लेकिन विभिन्न कारणों के प्रभाव में, इसमें विभिन्न संरचनाएं और नोड्स बन सकते हैं। थायराइड घाव दुनिया की 4-6% आबादी में होते हैं। और यद्यपि नोड्स 95% सौम्य हैं, परीक्षा बिना असफलता के आवश्यक है। वे स्पर्शोन्मुख हो सकते हैं और प्रक्रिया की प्रगति के रूप में प्रकट हो सकते हैं।

यदि गठन का आकार 1 सेमी से कम है, तो वे फोकल गठन की बात करते हैं, यदि 1 सेमी से अधिक है, तो इसे नोड या ट्यूमर कहा जाता है। अल्ट्रासाउंड पर ऐसे बदलाव देखने को मिलते हैं।
नोड्स के लिए जोखिम में कौन है?
ये 12 साल तक के बच्चे और किशोर हैं; किसी भी उम्र में महिलाएं, लेकिन विशेष रूप से रजोनिवृत्ति के दौरान; बुजुर्ग रोगी। जनसंख्या के इस खंड को खतरनाक माना जाता है क्योंकि थायराइड विकृति के संदर्भ में, समूह में हार्मोनल उतार-चढ़ाव होता है। और यह हमेशा थायरॉयड विकृति से भरा होता है।
अल्ट्रासाउंड किस पर आधारित है?
अल्ट्रासाउंड - वैसे भी यह क्या है? यह अंग ऊतक का विश्लेषण है, इस सिद्धांत पर आधारित है कि अध्ययन के तहत संरचनाओं के विभिन्न घनत्व अलग-अलग तरीकों से अल्ट्रासोनिक तरंगों का संचालन करते हैं।
अल्ट्रासाउंड सिग्नल लक्ष्य क्षेत्र से परिलक्षित होता है और टिंट को स्क्रीन तक पहुंचाता है। अल्ट्रासोनिक तरंगों के संचालन के लिए ऊतकों की क्षमता को इकोोजेनेसिटी कहा जाता है, और अल्ट्रासाउंड इस संपत्ति पर काम करता है।
इकोोजेनेसिटी, दूसरे शब्दों में, स्क्रीन पर रंग कंट्रास्ट की डिग्री की परिभाषा है। उदाहरण के लिए, सूजन एक गहरा भूरा रंग देती है, ऑन्कोलॉजी - लगभग काला। सौम्य घावों में अक्सर हल्के रंग और स्पष्ट सीमाएँ होती हैं। इसलिए, इकोोजेनेसिटी स्थानीय, फैलाना या मिश्रित है।
थायराइड अल्ट्रासाउंड क्या जांचता है
यह अध्ययन ग्रंथि में नोड्स की उपस्थिति, इसकी मात्रा में परिवर्तन वाले सभी रोगियों को सौंपा गया है। यह 1 मिमी से संरचनाओं का पता लगा सकता है। इसी समय, संरचनाओं की संख्या, आकार और स्थानीयकरण निर्धारित किया जाता है।

ग्रंथि की स्थिति भी स्वयं निर्धारित होती है। एक डॉक्टर के लिए शोध करते समय, मुख्य बात शिक्षा की ऑन्कोलॉजिकल प्रकृति का खंडन या पुष्टि बन जाती है। एक अल्ट्रासाउंड के आधार पर अंतिम निदान नहीं किया जाता है, बायोप्सी की हिस्टोलॉजिकल परीक्षा की आवश्यकता होती है। लेकिन निश्चित रूप से एक पूर्ण अल्ट्रासाउंड परीक्षा की आवश्यकता होगी, अर्थात। यह एक प्रारंभिक बिंदु के रूप में कार्य करता है।
इसके अलावा, अल्ट्रासाउंड लिम्फ नोड्स की जांच करता है। लसीका प्रणाली सभी रोगजनकों, एटिपिकल कोशिकाओं में ले जाती है, यह हमेशा मेटास्टेस के लिए एक आश्रय है। किसी भी विकृति के साथ, लिम्फ नोड्स हमेशा मोटे और बढ़े हुए होते हैं। इसलिए उनका अध्ययन पैथोलॉजी की पहचान करने में बहुत बड़ी भूमिका निभाता है।
अल्ट्रासाउंड से और क्या पता चल सकता है? समग्र रूप से ग्रंथि की स्थिति, इसका आकार, कैप्सूल का आकार, ग्रंथि का स्थान, समरूपता और पैरेन्काइमा की स्थिति निर्धारित की जाती है, विषम संरचना वाले संदिग्ध क्षेत्रों की जांच की जाती है। जब एक बड़े नियोप्लाज्म का पता लगाया जाता है, तो ऊतक की गुणवत्ता, पैथोलॉजिकल नियोप्लाज्म, कैल्सीफिकेशन और पैथोलॉजिकल रक्त प्रवाह की उपस्थिति का आकलन करना आवश्यक है। इसकी उपस्थिति ऊतक के विघटन का संकेत देगी।
इकोोजेनेसिटी के प्रकार
नरम ऊतकों की स्थिति का आकलन इकोोजेनेसिटी के पैमाने पर किया जाता है, इसे सफेद से काले रंग के रंगों द्वारा दर्शाया जाता है। इकोोजेनेसिटी को हाइपो- और हाइपेरेकोजेनेसिटी, एनेकोजेनेसिटी और आइसोचोजेनेसिटी में विभाजित किया गया है।

आदर्श isoechogenity है - अंग की पूरी सतह पर मॉनिटर पर एक समान ग्रे रंग के साथ एक सामान्य सिग्नल स्तर। यह एक स्वस्थ ग्रंथि के लिए विशिष्ट है।
Hyperechogenicity - एक विषम संरचना है। इस मामले में ऊतक में ध्वनिक घनत्व में वृद्धि हुई है और संयोजी ऊतकों की मात्रा में वृद्धि या कैल्सीफिकेशन के जमाव को इंगित करता है।
यानी कपड़ा घना होता है और इसमें थोड़ा तरल होता है। यह एक एडेनोमा, पीआर भी हो सकता है, जिसे एनकैप्सुलेट नहीं किया गया है। स्क्रीन पर, हाइपरेचोइक क्षेत्रों को लाइटर के रूप में हाइलाइट किया जाता है। Hypoechogenicity - ऊतक खराब तरीके से अल्ट्रासाउंड करता है। यह तभी संभव है जब ग्रंथि में एकल या एकाधिक संरचनाएं हों।
हाइपोचोइक गठन और थायराइड समावेशन क्या है? इनमें एक पुटी, रक्त वाहिकाओं का एक संचय, सूजन या सूजन वाले क्षेत्र, एडेनोमास, एक ट्यूमर, यानी शामिल हैं। यह एक द्रव या नोडल संरचना है। अक्सर थायरॉयड ग्रंथि का एक हाइपोचोइक नोड्यूल थायरॉयड ग्रंथि के कैंसर का संकेत देता है।
मॉनिटर पर स्पष्ट या अस्पष्ट बॉर्डर वाले एक काले धब्बे के रूप में दिखाई देता है। उनकी तुरंत और स्पष्ट रूप से व्याख्या नहीं की जा सकती है, अतिरिक्त शोध की आवश्यकता है।
Anechogenicity - पूरी तरह से काले धब्बे इंगित करते हैं कि कोई संकेत नहीं है और ऊतक बिल्कुल भी अल्ट्रासाउंड नहीं करता है। यह एक पुटी, स्यूडोसिस्ट, कोलाइड नोड्स, एडेनोमा हो सकता है।
हाइपोचोइक थायरॉयड नोड्यूल
हाइपोचोजेनेसिटी के अलावा, अल्ट्रासाउंड पर नोड इसकी संरचना की विषमता, ग्रंथि की आकृति की असमानता और स्पष्टता को दर्शाता है, नोड स्थानीयकरण के स्थल पर एक उभार होता है। थायरॉयड ग्रंथि का हाइपोचोइक नोड एक स्वतंत्र विकृति नहीं है, यह ग्रंथि के पुराने रोगों की पृष्ठभूमि के खिलाफ विकसित होता है। अधिक बार, इस तरह के नोड को ग्रंथि के लोब में स्थानीयकृत किया जाता है।
ऐसे नोड्स का खतरा यह है कि वे घातक हो सकते हैं। ऐसे मरीजों की हर छह महीने में जांच होनी चाहिए।
आगे क्या करना है?
इसके सभी लाभों के बावजूद, अल्ट्रासाउंड एकमात्र शोध पद्धति नहीं है। यदि हाइपोचोइक नोड्स का पता लगाया जाता है, तो सीटी / एमआरआई की भी आवश्यकता होगी, डॉक्टरों के संबंधित परामर्श, टीएबी (अल्ट्रासाउंड नियंत्रण के तहत नोड की फाइन-सुई बायोप्सी), हिस्टोलॉजिकल परीक्षा, जैव रासायनिक अध्ययन। सभी परिणामों का मूल्यांकन केवल एक डॉक्टर द्वारा किया जाना चाहिए, न कि एक सोनोलॉजिस्ट द्वारा, और वह रोगी प्रबंधन की आगे की रणनीति भी चुनता है।
हाइपोचोइक नोड्स के प्रकार
आंकड़े ऐसे हैं कि 30 में से हाइपोचोइक नोड्स का पता चला है, उनमें से 20 एक ऑन्कोलॉजिकल प्रकृति के हैं। थायरॉयड ग्रंथि के हाइपोचोइक संरचनाएं निम्नलिखित विकृति के साथ दिखाई देती हैं:
- डिफ्यूज गोइटर - पूरी ग्रंथि बढ़ जाती है, ऊतक की विषमता के कारण, क्षेत्रों की इकोोजेनेसिटी भिन्न हो सकती है। गण्डमाला के अंदर, इसमें कई सिस्ट होते हैं, वे अक्सर विलीन हो जाते हैं और उनकी स्पष्ट संरचना नहीं होती है। ऐसे मर्ज के प्रत्येक नोड को स्कैन किया जाता है। एक घातक प्रक्रिया को बाहर नहीं किया जाता है, रक्त वाहिकाओं का विस्तार होता है। बहु-नोड संरचनाएं एक अच्छी गुणवत्ता प्रक्रिया का संकेत नहीं देती हैं। अक्सर, एक गण्डमाला एक दानेदार ग्रंथि के साथ संयोजन के रूप में एक एनीकोइक गठन की तरह दिखता है।
- हाइपोप्लासिया - ग्रंथि आकार में कम हो जाती है और इसका कार्य कम हो जाता है। ग्रंथि का हिस्सा आकार में भी घट सकता है। हाइपोप्लासिया में संरचना अक्सर नहीं बदली जाती है, यह केवल आकार के बारे में है।
- ग्रंथि या फोकल घाव के हाइपरप्लासिया - आकार में वृद्धि, यह अक्सर बड़े पैमाने पर गठन के कारण होता है। नमक जमा, नोड्यूल और सिस्ट फोकल फॉर्मेशन बन सकते हैं। लेकिन यह हार्मोन के असंतुलन से भी जुड़ा हो सकता है। अल्ट्रासाउंड पर, अक्सर हाइपोचोजेनेसिटी होती है। अतिरिक्त शोध की हमेशा आवश्यकता होती है।
- सिस्ट थायरॉयड ग्रंथि में एक गुहा है जो द्रव या विषम सामग्री से भरी होती है। अल्ट्रासाउंड पर, यह अक्सर चिकनी आकृति के साथ एक एनीकोइक गठन जैसा दिखता है। पुटी के आस-पास के ऊतकों पर विचार करना महत्वपूर्ण है: क्या कोई अन्य संरचनाएं हैं जहां पुटी ने प्रवेश किया है, क्या परिगलन और क्षय के कोई संकेत हैं।
- एडेनोमा एक हल्के रंग का हाइपरेचोइक नोड है। इसके चारों ओर एक हाइपोचोइक गहरा मोटा रिम है। यह एडिमा और नोड के अंदर वाहिकाओं का एक क्षेत्र है।
- थायरॉइड कैंसर एक हाइपोइकोइक संरचना है जिसमें असमान आकृति के साथ स्पष्ट सीमाएं नहीं होती हैं। लेकिन कैंसर में सीमाएं स्पष्ट हो सकती हैं। अक्सर माइक्रोकैल्सीफिकेशन, परिगलन के क्षेत्र या द्रव संचय होते हैं। मुझे कहना होगा कि कैल्सीफिकेशन इतने हानिरहित नहीं हैं, वे कोशिका मृत्यु का कारण बनते हैं और उनके अध: पतन में योगदान करते हैं। स्पष्ट सीमाओं के साथ घने नोड्स हो सकते हैं और कैंसर को बाहर नहीं किया जाता है। यह एक गांठदार गठन के किनारों पर और बहुत सारी केशिकाओं के अंदर उपस्थिति की विशेषता भी है। यह ध्यान दिया जाता है कि आइसोटोप (जब उन्हें रक्त में पेश किया जाता है) की अनुपस्थिति में एक हाइपोचोइक नियोप्लाज्म कैंसर की संभावना को 44% तक बढ़ा देता है। एक विशिष्ट विशेषता गठन के भीतर पैपिलरी वृद्धि है। 80% मामलों में, यह पैपिलरी कैंसर होता है। कभी-कभी आसपास के ऊतक में घुसपैठ की जा सकती है। बायोप्सी के साथ, प्रत्येक नोड की उनकी बहु प्रकृति के साथ अलग से जांच की जाती है।
पैपिलरी कैंसर की अपनी विशेषताएं हैं: यह कई foci के रूप में मौजूद है, अंदर पैपिलरी वृद्धि के साथ सिस्टिक गुहाएं हैं, लिम्फ नोड्स को मेटास्टेसिस करता है, बहुत आक्रामक नहीं है। लिम्फ नोड्स में हमेशा द्रव होता है। कैल्सीफिकेशन के साथ हाइपोचोइक।
कूपिक कैंसर - विभिन्न अंगों को मेटास्टेस देता है - फेफड़े और गुर्दे। यह मौजूदा नोड्स के बाद विकसित होता है। अल्ट्रासाउंड पर, इसमें एक गैर-समान लहराती समोच्च और एक परिधीय रिम होता है। उसके पास लिम्फ नोड्स और माइक्रोकैल्सीफिकेशन में वृद्धि नहीं है।
मेडुलरी कार्सिनोमा - असमान हाइपोचोइक सीमाएं। निदान की पुष्टि के लिए सी कोशिकाओं की जैव रासायनिक जांच आवश्यक है। ट्यूमर के चारों ओर का रिम आमतौर पर संवहनी समूहों द्वारा दर्शाया जाता है। सूक्ष्म कैल्सीफिकेशन मौजूद हैं।

अधिकांश नियोप्लाज्म बिना किसी लक्षण के शुरुआत में ही विकसित हो जाते हैं, वे संयोग से खोजे जाते हैं। फिर परीक्षणों की डिलीवरी नियुक्त की जाती है।
सामान्य हार्मोन के स्तर के साथ, अल्ट्रासाउंड छह महीने बाद दोहराया जाता है। इस समय के दौरान, थायरॉयड ग्रंथि का हाइपोचोइक गठन पूरी तरह से प्रकट होगा। एक अल्ट्रासाउंड दिखाएगा कि डार्क स्पॉट के साथ क्या हो गया है - क्या यह बढ़ गया है या गायब हो गया है। वृद्धि और असमान आकृति के साथ, बायोप्सी की आवश्यकता होती है। थायरॉयड ग्रंथि के छोटे अल्सर और संवहनी क्लस्टर अक्सर खुद को हल करते हैं, उन्हें केवल गतिशीलता में अवलोकन की आवश्यकता होती है।
थायरॉयड ग्रंथि के स्थानिक गण्डमाला