सर्जिकल सहायता में ओमेडबी में पहले संचालित लोगों के उपचार को पूरा करना, उत्पन्न होने की पहचान करना और समाप्त करना शामिल है देर से जटिलताएं(एक ऑपरेटिंग घाव और संयुक्ताक्षर नालव्रण, घटनाओं, छोटी और बड़ी आंतों के नालव्रण, पित्त नालव्रण, आसंजन और आंतों की रुकावट, सबफ्रेनिक और पैल्विक फोड़े) का दमन, साथ ही बाहर ले जाने में वसूली संचालनजठरांत्र संबंधी मार्ग पर (आंतों के नालव्रण का बंद होना), पैरेन्काइमल अंग। घायल जिनका पिछले चरण में ऑपरेशन नहीं किया गया था, लेकिन उन्हें तुरंत एसवीपीएचजी में पहुंचाया गया था, ओमेडबी में की गई राशि में शल्य चिकित्सा उपचार से गुजरना होगा।
पेट में गोली लगने के घाव
महान देशभक्तिपूर्ण युद्ध में घावों की सामान्य संरचना में पेट में गोली लगने की आवृत्ति 1.9 से 5% तक थी। आधुनिक स्थानीय संघर्षों में, पेट की चोटों की संख्या बढ़कर 10% (एम। गैंज़ोनी, 1975) हो गई है, और डी। रेनॉल्ट (1984) के अनुसार, पेट में घायलों की संख्या 20% से अधिक है।
पेट की चोटों का वर्गीकरण
हथियार के प्रकार के आधार पर, घाव को गोली, विखंडन और हाथापाई के हथियारों से घायल किया जाता है। प्रथम विश्व युद्ध में, पेट में छर्रे घाव में 60%, गोली के घाव - 39%, हाथापाई के हथियारों से किए गए घाव - 1% थे। द्वितीय विश्व युद्ध के दौरान, पेट में छर्रे घाव में 60.8%, गोली के घाव - 39.2% थे। अल्जीरिया (ए। डेल्वोक्स, 1959) में शत्रुता के दौरान, 90% घायल, विखंडन - 10% में शून्य घाव नोट किए गए थे।
उदर के ऊतकों और अंगों को क्षति की प्रकृति के अनुसार, घावों को उप-विभाजित किया जाता है:
गैर मर्मज्ञ घाव:
ए) पेट की दीवार के ऊतकों को नुकसान के साथ,
बी) अग्न्याशय, आंतों, गुर्दे, मूत्रवाहिनी, मूत्राशय को अतिरिक्त पेरिटोनियल क्षति के साथ।
उदर गुहा के मर्मज्ञ घाव:
ए) पेट के अंगों को नुकसान पहुंचाए बिना,
बी) खोखले अंगों को नुकसान के साथ,
ग) पैरेन्काइमल अंगों को नुकसान के साथ,
डी) खोखले और पैरेन्काइमल अंगों को नुकसान के साथ,
ई) थोरैकोएब्डॉमिनल और एब्डोमिनोथोरेसिक,
च) गुर्दे, मूत्रवाहिनी, मूत्राशय की चोट के साथ संयुक्त,
छ) रीढ़ और रीढ़ की हड्डी में चोट के साथ संयुक्त। पेट के गैर-मर्मज्ञ घावअंगों (अग्न्याशय, आदि) को अतिरिक्त पेरिटोनियल क्षति के बिना, सिद्धांत रूप में, मामूली चोटों की श्रेणी से संबंधित हैं। उनका चरित्र चोट करने वाले प्रक्षेप्य के आकार और आकार के साथ-साथ उसकी उड़ान की गति और दिशा पर निर्भर करता है। पेट की सतह के लंबवत उड़ान के प्रक्षेपवक्र के साथ, अंत में गोलियां या मलबा पेरिटोनियम को नुकसान पहुंचाए बिना पेट की दीवार में फंस सकता है। उदर की दीवार पर तिरछी और स्पर्शरेखा चोटें उच्च गतिज ऊर्जा वाले प्रक्षेप्य के कारण हो सकती हैं। इस मामले में, एक गोली या एक टुकड़े के एक्स्ट्रापेरिटोनियल कोर्स के बावजूद, छोटी या बड़ी आंत के गंभीर घाव हो सकते हैं, इसके बाद उनकी दीवार के एक हिस्से का परिगलन और छिद्रित पेरिटोनिटिस हो सकता है। सामान्य तौर पर, केवल पेट की दीवार पर बंदूक की गोली के घाव के साथ, नैदानिक तस्वीर आसान होती है, हालांकि, सदमे के लक्षण और पेट के एक मर्मज्ञ घाव के लक्षण देखे जा सकते हैं। एमपीपी की स्थितियों में, साथ ही ओमेडबी या अस्पताल के प्रवेश और ट्राइएज विभाग में, पेट की दीवार के एक अलग घाव के निदान की विश्वसनीयता कम हो जाती है, इसलिए किसी भी घाव को संभावित रूप से मर्मज्ञ माना जाना चाहिए। एमपीपी में चिकित्सीय रणनीति चिकित्सा और चिकित्सा केंद्र में घायलों की तत्काल निकासी के लिए कम हो जाती है, ऑपरेटिंग कमरे में वे इसकी वास्तविक प्रकृति को स्थापित करने के लिए घाव का ऑडिट करते हैं।
महान देशभक्तिपूर्ण युद्ध के दौरान, पेट के मर्मज्ञ घावों को गैर-मर्मज्ञ की तुलना में 3 गुना अधिक बार सामना करना पड़ा। अमेरिकी लेखकों के अनुसार, वियतनाम में 98.2% मामलों में मर्मज्ञ पेट की चोटें हुईं। जब कोई गोली या छर्रे किसी आंतरिक अंग को नुकसान नहीं पहुंचाते हैं तो चोट लगना अत्यंत दुर्लभ है। महान देशभक्तिपूर्ण युद्ध के दौरान, पेट की सर्जरी में 83.8% घायलों में एक या एक से अधिक खोखले अंगों की चोटें पाई गईं। पैरेन्काइमल अंगों में, 80% मामलों में जिगर की क्षति हुई, 20% में प्लीहा।
६०-८० के दशक के आधुनिक स्थानीय संघर्षों में, पेट के मर्मज्ञ घावों के साथ, ६१.५% में खोखले अंगों की चोटें देखी गईं, ११.२% में पैरेन्काइमल अंग, लगभग २७.३% में खोखले और पैरेन्काइमल अंगों की संयुक्त चोटें (टी.ए. मिखोपोलोस, 1986) . इसी समय, 49.4% मर्मज्ञ पेट के घावों में, इनलेट पेट की दीवार पर नहीं, बल्कि शरीर के अन्य क्षेत्रों में स्थित था। महान देशभक्तिपूर्ण युद्ध के दौरान, पेट में घायल हुए 70% से अधिक लोगों को झटका लगा। ऑपरेशन के दौरान, 80% घायलों के पेट में 500 से 1000 मिलीलीटर रक्त पाया गया।
पेट की चोटों के लिए क्लिनिक
पेट में बंदूक की गोली के घावों को भेदने के क्लिनिक और लक्षण तीन रोग प्रक्रियाओं के संयोजन से निर्धारित होते हैं: एक खोखले अंग (आंत, पेट, मूत्राशय) का झटका, रक्तस्राव और वेध। पहले घंटों में, खून की कमी और सदमे का क्लिनिक हावी है। चोट के क्षण से 5-6 घंटे के बाद, पेरिटोनिटिस विकसित होता है। लगभग १२.७% घायलों में पेट के घावों के मर्मज्ञ होने के पूर्ण लक्षण होते हैं: घाव (ओमेंटम, आंतों के छोरों) से विसरा का नुकसान या पेट के अंगों (पित्त, आंतों की सामग्री) की सामग्री के अनुरूप तरल पदार्थ के घाव नहर से रिसाव। . ऐसे मामलों में, पहली परीक्षा में पेट में एक मर्मज्ञ घाव का निदान स्थापित किया जाता है। इन लक्षणों की अनुपस्थिति में, एमपीपी में पेट में घुसने वाले घावों का सटीक निदान मुश्किल है क्योंकि युद्ध के मैदान से देरी से हटाने के कारण घायलों की गंभीर स्थिति, प्रतिकूल मौसम की स्थिति (सर्दियों में गर्मी या ठंड), साथ ही साथ परिवहन की अवधि और आघात के रूप में। विभिन्न अंगों की चोटों के नैदानिक पाठ्यक्रम की विशेषताएं
पैरेन्काइमल चोटें
पैरेन्काइमल अंगों के घावों के लिए, विपुल आंतरिक रक्तस्राव और उदर गुहा में रक्त का संचय विशेषता है। पेट के मर्मज्ञ घावों के मामले में, इनलेट और आउटलेट का स्थानीयकरण निदान में सहायता करता है। उन्हें मानसिक रूप से जोड़कर, लगभग कल्पना की जा सकती है कि किस अंग या अंगों को नुकसान हुआ है। जिगर या प्लीहा के अंधे घावों के साथ, इनलेट आमतौर पर या तो संबंधित हाइपोकॉन्ड्रिअम में या अधिक बार, निचली पसलियों के क्षेत्र में स्थानीयकृत होता है। लक्षण की गंभीरता (खून की कमी सहित) घायल प्रक्षेप्य के कारण होने वाले विनाश के आकार पर निर्भर करती है। पैरेन्काइमल अंगों से पेट में बंदूक की गोली के घाव के साथ, यकृत सबसे अधिक बार क्षतिग्रस्त होता है। इस मामले में, झटका विकसित होता है, पित्त को रक्त के अलावा उदर गुहा में डाला जाता है, जिससे अत्यंत खतरनाक पित्त पेरिटोनिटिस का विकास होता है। नैदानिक रूप से, प्लीहा की चोटें इंट्रा-पेट के रक्तस्राव और दर्दनाक सदमे के लक्षणों से प्रकट होती हैं।
अग्नाशय की चोटें दुर्लभ हैं - 1.5 से 3% तक। इसके साथ ही अग्न्याशय के साथ, पास की बड़ी धमनियां और नसें अक्सर क्षतिग्रस्त हो जाती हैं: सीलिएक, बेहतर मेसेन्टेरिक धमनी, आदि। संवहनी घनास्त्रता और अग्नाशयी एंजाइमों की क्षतिग्रस्त ग्रंथि के संपर्क में आने के कारण अग्नाशयी परिगलन विकसित होने का एक बड़ा जोखिम है। इस प्रकार, विभिन्न अवधियों में अग्न्याशय की चोटों के क्लिनिक में, या तो रक्त की हानि और सदमे के लक्षण, या तीव्र अग्नाशयी परिगलन और पेरिटोनिटिस के लक्षण प्रबल होते हैं।
खोखले अंग घाव
पेट, छोटी और बड़ी आंतों की चोटें सूचीबद्ध अंगों की दीवार में विभिन्न आकारों और आकारों के एक या अधिक (कई घावों के साथ) छिद्रों के निर्माण के साथ होती हैं। रक्त और जठरांत्र संबंधी सामग्री उदर गुहा में प्रवेश करती है और मिश्रित होती है। रक्त की कमी, दर्दनाक आघात, आंतों की सामग्री का बड़ा बहिर्वाह पेरिटोनियम के प्लास्टिक गुणों को दबा देता है - सामान्यीकृत पेरिटोनिटिस आंत के क्षतिग्रस्त हिस्से के परिसीमन (एनकैप्सुलेशन) के विकसित होने से पहले होता है। बड़ी आंत को संशोधित करते समय, यह ध्यान में रखा जाना चाहिए कि आंत में प्रवेश पेरिटोनियम द्वारा कवर की गई सतह पर स्थित हो सकता है, और आउटलेट - पेरिटोनियम द्वारा कवर नहीं किए गए क्षेत्रों पर, यानी रेट्रोपरिटोनियल। बृहदान्त्र में किसी का ध्यान न जाने वाले निकास छिद्रों से रेट्रोपेरिटोनियल ऊतक में फेकल कफ का विकास होता है। इस प्रकार, पहले घंटों में घायल अंगों में गोलियों के घाव के साथ, दर्दनाक सदमे के लक्षण हावी होते हैं, और 4-5 घंटों के बाद पेरिटोनिटिस का क्लिनिक प्रबल होता है: पेट में दर्द, उल्टी, हृदय गति में वृद्धि, पेट की दीवार की मांसपेशियों में तनाव, पैल्पेशन पर पेट में दर्द, गैस प्रतिधारण, पेट फूलना, क्रमाकुंचन की समाप्ति, शेटकिन-ब्लमबर्ग लक्षण, आदि।
गुर्दे और मूत्रवाहिनी की चोटें
गुर्दे और मूत्रवाहिनी की चोटों को अक्सर पेट के अन्य अंगों की चोटों के साथ जोड़ा जाता है, इसलिए वे विशेष रूप से कठिन होते हैं। पेरिनियल और रेट्रोपेरिटोनियल ऊतक में, मूत्र के साथ मिश्रित रक्त जल्दी से जमा हो जाता है, जिससे हेमटॉमस बनता है और पेट के पश्चवर्ती भागों में वृद्धि होती है। हेमटॉमस की मूत्र घुसपैठ पैरानेफ्राइटिस और यूरोसेप्सिस के विकास के साथ होती है। हेमट्यूरिया गुर्दे की चोटों के साथ निरंतर है। नैदानिक रूप से, मूत्रवाहिनी में चोट पहले दिन दिखाई नहीं देती है, और मूत्र घुसपैठ और संक्रमण के लक्षण बाद में दिखाई देते हैं।
शॉक, ब्लीडिंग और पेरिटोनिटिस न केवल पेट में बंदूक की गोली के घावों की प्रारंभिक अवधि का क्लिनिक बनाते हैं, बल्कि इन गंभीर युद्धकालीन घावों के परिणाम में महत्वपूर्ण भूमिका निभाते हैं।
- गंभीर चोटों का एक व्यापक समूह, ज्यादातर मामलों में रोगी के जीवन के लिए खतरा पैदा करता है। वे बंद और खुले दोनों हो सकते हैं। खुले वाले अक्सर छुरा घोंपने के परिणामस्वरूप होते हैं, हालांकि अन्य कारण संभव हैं (किसी नुकीली चीज पर गिरना, बंदूक की गोली का घाव)। बंद चोटें आमतौर पर गिरने, कार दुर्घटनाओं, औद्योगिक दुर्घटनाओं आदि के कारण होती हैं। खुली और बंद पेट की चोटों की गंभीरता अलग-अलग हो सकती है, लेकिन बंद चोटें एक विशेष समस्या है। इस मामले में, घाव की अनुपस्थिति और बाहरी रक्तस्राव के साथ-साथ सहवर्ती दर्दनाक सदमे या रोगी की गंभीर स्थिति के कारण, प्राथमिक निदान के चरण में अक्सर कठिनाइयां उत्पन्न होती हैं। यदि पेट के आघात का संदेह है, तो रोगी को एक विशेष चिकित्सा संस्थान में तत्काल वितरण आवश्यक है। उपचार आमतौर पर शल्य चिकित्सा है।
आईसीडी -10
S36 S30 S31 S37
सामान्य जानकारी
पेट का आघात पेट की एक बंद या खुली चोट है, दोनों आंतरिक अंगों की अखंडता के उल्लंघन के साथ और बिना। पेट की किसी भी चोट को एक गंभीर चोट के रूप में माना जाना चाहिए, जिसके लिए अस्पताल में तत्काल जांच और उपचार की आवश्यकता होती है, क्योंकि ऐसे मामलों में रक्तस्राव और / या पेरिटोनिटिस का उच्च जोखिम होता है, जिससे रोगी के जीवन को तत्काल खतरा होता है।
पेट की चोटों का वर्गीकरण
कोलन टूटनालक्षणों के संदर्भ में, यह छोटी आंत के टूटने जैसा दिखता है, लेकिन यह अक्सर पेट की दीवार में तनाव और अंतर-पेट से खून बहने के लक्षणों को प्रकट करता है। छोटी आंत के टूटने की तुलना में झटका अधिक बार विकसित होता है।
यकृत को होने वाले नुकसानपेट के आघात के साथ अक्सर होता है। उप-कैप्सुलर दरारें या टूटना संभव है, साथ ही यकृत के अलग-अलग हिस्सों का पूर्ण पृथक्करण भी संभव है। अधिकांश मामलों में इस तरह की जिगर की चोट के साथ विपुल आंतरिक रक्तस्राव होता है। मरीज की हालत गंभीर है, बेहोशी संभव है। संरक्षित चेतना के साथ, रोगी सही हाइपोकॉन्ड्रिअम में दर्द की शिकायत करता है, जो सही सुप्राक्लेविकुलर क्षेत्र में फैल सकता है। त्वचा पीली है, नाड़ी और श्वास तेज है, रक्तचाप कम है। दर्दनाक सदमे के लक्षण।
प्लीहा की चोट- कुंद पेट के आघात में सबसे आम चोट, पेट के अंगों की अखंडता के उल्लंघन के साथ चोटों की कुल संख्या का 30% है। यह प्राथमिक हो सकता है (लक्षण चोट के तुरंत बाद दिखाई देते हैं) या माध्यमिक (लक्षण कुछ दिनों या हफ्तों के बाद भी दिखाई देते हैं)। प्लीहा का माध्यमिक टूटना आमतौर पर बच्चों में देखा जाता है।
छोटे-छोटे ब्रेक के लिए रक्त का थक्का बनने के कारण रक्तस्राव बंद हो जाता है। बड़ी चोटों के साथ, उदर गुहा (हेमोपेरिटोनियम) में रक्त के संचय के साथ विपुल आंतरिक रक्तस्राव होता है। एक गंभीर स्थिति, सदमा, दबाव में गिरावट, हृदय गति और श्वसन में वृद्धि। रोगी बाएं हाइपोकॉन्ड्रिअम में दर्द के बारे में चिंतित है, बाएं कंधे में विकिरण संभव है। पैरों को मोड़कर पेट तक खींचे जाने से बाईं ओर की स्थिति में दर्द कम हो जाता है।
अग्नाशयी क्षति... वे आम तौर पर गंभीर पेट की चोटों के साथ होते हैं और अक्सर अन्य अंगों (आंतों, यकृत, गुर्दे और प्लीहा) को नुकसान पहुंचाते हैं। अग्न्याशय हिल सकता है, चोट लग सकता है, या टूट सकता है। रोगी को अधिजठर क्षेत्र में तेज दर्द की शिकायत होती है। स्थिति गंभीर है, पेट सूज गया है, पूर्वकाल पेट की दीवार की मांसपेशियां तनावग्रस्त हैं, नाड़ी तेज हो गई है और रक्तचाप कम हो गया है।
गुर्दे खराबकुंद पेट का आघात दुर्लभ है। यह रेट्रोपेरिटोनियल स्पेस में पड़े अंग के स्थान के कारण होता है और अन्य अंगों और ऊतकों से सभी तरफ घिरा होता है। चोट लगने या हिलाने पर, काठ का क्षेत्र में दर्द, स्थूल रक्तमेह (खून के साथ मूत्र का उत्सर्जन) और बुखार दिखाई देता है। अधिक गंभीर गुर्दे की क्षति (क्रश चोट या टूटना) आमतौर पर गंभीर पेट के आघात के साथ होती है और अन्य अंगों को नुकसान से जुड़ी होती है। आघात, दर्द, काठ का क्षेत्र में मांसपेशियों में तनाव और क्षतिग्रस्त गुर्दे की तरफ हाइपोकॉन्ड्रिअम, रक्तचाप में गिरावट, क्षिप्रहृदयता द्वारा विशेषता।
मूत्राशय टूटनाएक्स्ट्रापेरिटोनियल या इंट्रापेरिटोनियल हो सकता है। इसका कारण पूर्ण मूत्राशय के साथ पेट में कुंद आघात है। एक्स्ट्रापेरिटोनियल टूटना पेशाब करने की झूठी इच्छा, दर्द और पेरिनेम की सूजन की विशेषता है। रक्त के साथ मूत्र की थोड़ी मात्रा का निर्वहन संभव है।
इंट्रापेरिटोनियल ब्लैडर का टूटना पेट के निचले हिस्से में दर्द और बार-बार पेशाब करने की झूठी इच्छा के साथ होता है। उदर गुहा में डाले गए मूत्र के कारण, पेरिटोनिटिस विकसित होता है। पेट नरम होता है, पैल्पेशन पर मध्यम दर्द होता है, सूजन होती है और आंतों की गतिशीलता कमजोर होती है।
पेट के आघात का निदान
संदिग्ध पेट का आघात निदान और आगे के उपचार के लिए रोगी की तत्काल अस्पताल में डिलीवरी के लिए एक संकेत है। ऐसी स्थिति में, क्षति की प्रकृति का जल्द से जल्द आकलन करना और सबसे पहले, रक्तस्राव की पहचान करना बेहद महत्वपूर्ण है जो रोगी के जीवन को खतरे में डाल सकता है।
प्रवेश पर, सभी मामलों में, रक्त और मूत्र परीक्षण किए जाते हैं, रक्त समूह और आरएच कारक निर्धारित किया जाता है। नैदानिक अभिव्यक्तियों और रोगी की स्थिति की गंभीरता को ध्यान में रखते हुए, बाकी शोध विधियों को व्यक्तिगत रूप से चुना जाता है।
आधुनिक, अधिक सटीक शोध विधियों के आगमन के साथ, पेट के आघात में पेट की रेडियोग्राफी ने आंशिक रूप से अपना नैदानिक मूल्य खो दिया है। हालांकि, इसका उपयोग खोखले अंगों में टूटने का पता लगाने के लिए किया जा सकता है। बंदूक की गोली के घाव के लिए एक्स-रे परीक्षा का भी संकेत दिया जाता है (विदेशी निकायों के स्थान का निर्धारण करने के लिए - गोलियां या शॉट) और यदि सहवर्ती श्रोणि फ्रैक्चर या छाती की चोट का संदेह है।
एक सुलभ और सूचनात्मक शोध विधि अल्ट्रासाउंड है, जो इंट्रा-पेट के रक्तस्राव का निदान करने और उपकैप्सुलर अंग क्षति का पता लगाने की अनुमति देता है जो भविष्य में रक्तस्राव का स्रोत बन सकता है।
यदि उपयुक्त उपकरण उपलब्ध हैं, तो कंप्यूटेड टोमोग्राफी का उपयोग पेट के आघात वाले रोगी की जांच के लिए किया जाता है, जो आंतरिक अंगों की संरचना और स्थिति का विस्तृत अध्ययन करने की अनुमति देता है, यहां तक कि मामूली चोटों और मामूली रक्तस्राव का भी खुलासा करता है।
यदि एक टूटे हुए मूत्राशय का संदेह है, तो कैथीटेराइजेशन का संकेत दिया जाता है - निदान की पुष्टि कैथेटर के माध्यम से जारी खूनी मूत्र की एक छोटी मात्रा है। संदिग्ध मामलों में, एक आरोही सिस्टोग्राफी करना आवश्यक है, जिसमें पेरी-वेसिकुलर ऊतक में एक रेडियोपैक समाधान की उपस्थिति का पता लगाया जाता है।
पेट के आघात के लिए सबसे प्रभावी निदान विधियों में से एक लैप्रोस्कोपी है। एक छोटे चीरे के माध्यम से उदर गुहा में एक एंडोस्कोप डाला जाता है, जिसके माध्यम से आप सीधे आंतरिक अंगों को देख सकते हैं, उनकी पुष्टि की डिग्री का आकलन कर सकते हैं और सर्जरी के संकेतों को स्पष्ट रूप से परिभाषित कर सकते हैं। कुछ मामलों में, लैप्रोस्कोपी न केवल एक निदान है, बल्कि एक चिकित्सीय तकनीक भी है, जिसके साथ आप रक्तस्राव को रोक सकते हैं और उदर गुहा से रक्त निकाल सकते हैं।
पेट की चोटों का इलाज
खुले घाव आपातकालीन सर्जरी के लिए एक संकेत हैं। सतही घावों के लिए जो उदर गुहा में प्रवेश नहीं करते हैं, सामान्य प्राथमिक शल्य चिकित्सा उपचार घाव गुहा को धोने, गैर-व्यवहार्य और भारी दूषित ऊतकों और टांके लगाने के साथ किया जाता है। मर्मज्ञ घावों के साथ, सर्जिकल हस्तक्षेप की प्रकृति किसी भी अंग को नुकसान की उपस्थिति पर निर्भर करती है।
पेट की चोटों के साथ-साथ मांसपेशियों और प्रावरणी के घावों का इलाज रूढ़िवादी तरीके से किया जाता है। बिस्तर पर आराम, सर्दी और फिजियोथेरेपी निर्धारित हैं। बड़े हेमेटोमा के लिए, हेमेटोमा का पंचर या उद्घाटन और जल निकासी आवश्यक हो सकती है।
पैरेन्काइमल और खोखले अंगों का टूटना, साथ ही इंट्रा-पेट से खून बहना, आपातकालीन सर्जरी के संकेत हैं। सामान्य संज्ञाहरण के तहत एक मिडलाइन लैपरोटॉमी किया जाता है। एक विस्तृत चीरा के माध्यम से, सर्जन पेट के अंगों की सावधानीपूर्वक जांच करता है, क्षति की पहचान करता है और मरम्मत करता है। पश्चात की अवधि में, पेट की चोट के साथ, एनाल्जेसिक निर्धारित किया जाता है, एंटीबायोटिक चिकित्सा की जाती है। यदि आवश्यक हो, तो ऑपरेशन के दौरान और पश्चात की अवधि में रक्त और रक्त के विकल्प ट्रांसफ़्यूज़ किए जाते हैं।
कीवर्ड
पेट की गोलियों की चोटें/ पेट में गोली लगने की चोटें / आपातकालीन निदान/ आपातकालीन निदान / सर्जिकल उपचार रणनीति/ सर्जिकल उपचार रणनीति / लैपरोटॉमी के लिए संकेत/ लैपरोटॉमी के लिए संकेत / डैमेज कंट्रोल टैक्टिक्स/ "क्षति नियंत्रण" रणनीति / पुरुलेंट जटिलताओं/ सेप्टिक जटिलताओं / मृत्यु दर / मृत्यु दरटिप्पणी नैदानिक चिकित्सा पर वैज्ञानिक लेख, वैज्ञानिक कार्य के लेखक - लाइनव के.ए., तोरबा ए.वी.
लक्ष्य। पीड़ितों के शल्य चिकित्सा उपचार के लिए एक एल्गोरिदम विकसित करना। सामग्री और विधियां। यह काम 100 पीड़ितों के केस हिस्ट्री के विश्लेषण पर आधारित है पेट में गोली लगने के घाव(पीसीएम)। निम्नलिखित का विश्लेषण किया गया: घाव की प्रकृति (पृथक संयुक्त, बुलेट विखंडन, मर्मज्ञ गैर-मर्मज्ञ); अंग क्षति की प्रकृति, निम्नलिखित निदान विधियों के आवेदन के परिणाम: अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड), उदर गुहा की सादा रेडियोग्राफी, सर्पिल कंप्यूटेड टोमोग्राफी (एससीटी); प्रदर्शन किए गए ऑपरेशन की प्रकृति, जटिलताओं की उपस्थिति और उपचार के परिणाम। परिणाम। यह पाया गया कि ९३% पीड़ितों में खदान-विस्फोटक चोट (छर्रे घाव) प्रबल थे, केवल 7% में गोली के घाव नोट किए गए थे। 79% मामलों में, चोटें उदर गुहा में प्रवेश कर रही थीं। 29% के पास एक पृथक एआरएफ था, 71% पीड़ितों को एक सहवर्ती बंदूक की चोट थी। तीव्र श्वसन संक्रमण के मामले में, केवल 41% घायलों में पूर्वकाल पेट की दीवार पर स्थित घायल प्रक्षेप्य का प्रवेश था, 35% में यह शरीर की पिछली सतह पर स्थित था। आपातकालीन परीक्षा का दायरा अल्ट्रासाउंड, उदर गुहा की सादा रेडियोग्राफी, सीटी स्कैन तक सीमित है। निष्कर्ष। लैपरोटॉमी के लिए संकेतपर पेट में गोली लगने के घावहैं: रक्तस्रावी आघात, पेरिटोनिटिस, अल्ट्रासाउंड डेटा के अनुसार मुक्त तरल पदार्थ की उपस्थिति और एक्स-रे और सीटी डेटा के अनुसार इंट्रा-पेट के विदेशी निकायों, घाव नहर के संशोधन और रक्त की रिहाई के अनुसार चोट की मर्मज्ञ प्रकृति मलाशय से। व्यक्तिगत अंगों को नुकसान की आवृत्ति का अध्ययन करते समय, छोटी आंत (27%), कोलन (23%), यकृत (23%), प्लीहा (19%), डायाफ्राम (13%), मलाशय (10) को सबसे अधिक नुकसान होता है। %) उल्लेख किया गया था। मर्मज्ञ घावों के उपचार में, चोटों का एक-चरण और अंतिम उन्मूलन 19% में किया गया था, 81% मामलों में उन्हें "क्षति नियंत्रण" के सिद्धांत द्वारा निर्देशित किया गया था। मृत्यु दर 29% थी, मुख्य रूप से संयुक्त बंदूक की चोट के साथ, संख्या प्युलुलेंट जटिलताओं 39%.
संबंधित विषय नैदानिक चिकित्सा पर वैज्ञानिक कार्य, वैज्ञानिक कार्य के लेखक - लाइनव के.ए., तोरबा ए.वी.
-
पेट की चोटों वाले रोगियों में लैप्रोस्कोपी के उपयोग के परिणाम
2014 / गुलेव ए.ए., त्लिबकोवा मार्गारीटा अलेक्सेवना, यार्तसेव पीए, सैमसनोव वी.टी., चेर्निश ओ.ए., रेडीगिना एम.वी., लेवित्स्की वी.डी., रेज्नित्स्की पी.ए. -
सीमित आग्नेयास्त्रों के साथ पेट के घावों के लिए सर्जिकल रणनीति
2014 / आर। एन। गैरीव, आर। आर। फैयाज़ोव, डी। आई। मेखदीव, आई। एम। यारमुखामेतोव, आई। डी। खाबीबुलिन, डी। जेड। फखरेटदीनोव -
प्रथम-स्तरीय चिकित्सा संस्थान के अभ्यास से घावों को भेदने के नैदानिक उदाहरणों के आधार पर पेट की चोटों का विकिरण निदान
2018 / वासिलिव अलेक्जेंडर यूरीविच, रोमानोवा एलेक्जेंड्रा विक्टोरोवना, लेज़नेव दिमित्री अनातोलियेविच -
पेट पर बंदूक की गोली का घाव जिसमें खोखले अंगों पर कई चोटें आई हैं
2017 / ए. टी. एर्मेटोव, बी.आर. इस्खाकोव, श्री एम. सैदमेतोव, एन.बी. इस्खाकोव -
एक क्षेत्रीय संघर्ष में पेट में बंदूक की गोली के घाव के लिए सर्जिकल रणनीति
2010 / ग्रोमोव एम.एस., केरीमोव ए.जेड. -
पीकटाइम रेक्टल इंजरी (साहित्य समीक्षा)
2013 / शुगेव अनातोली इवानोविच, एरास्तोव एंटोन मिखाइलोविच, ड्वोरियनकिन दिमित्री व्लादिमीरोविच -
छाती की चोटों के लिए सर्जिकल रणनीति
2014 / तारासेंको वी.एस., अर्कुशेंको वी.ए., मखोयान एस.ए. -
सहवर्ती आघात वाले पीड़ितों में पेट के अंगों की बंद चोटों के लिए वीडियो एंडोसर्जरी की संभावनाएं
२०१० / खदज़ीबाव ए.एम., शुकुरोव बी.आई., अतादज़ानोव श.के., खाकिमोव ए.टी. -
जिगर की चोट वाले रोगियों में कम-आक्रामक सर्जरी का ठहराव
2018 / खोमेंको आई.पी., गेरासिमेंको ओ.एस., गैडा वाई.आई., मुरादयान के.आर., ओनिन पी.बी. -
पेट की चोटों के मामले में खोखले अंगों की चोटों के निदान की समस्याएं और उन्हें हल करने के तरीके
2009 / आर। ए। यांगिएव, ए। एम। खड्झीबाएव
पेट की गोलियों की चोट का सर्जिकल उपचार प्रबंधन
उद्देश्य। पेट की बंदूक की गोली की चोट वाले रोगियों के लिए सर्जिकल उपचार एल्गोरिदम विकसित करना। तरीके। काम पेट की बंदूक की चोटों के साथ पीड़ितों (एन = 100) के केस हिस्ट्री विश्लेषण पर आधारित है। चोट की प्रकृति का विश्लेषण किया गया है (पृथक संयुक्त, बुलेट छर्रे, मर्मज्ञ गैर-मर्मज्ञ); अंग क्षति की प्रकृति, निम्नलिखित नैदानिक विधियों के उपयोग के परिणाम: अल्ट्रासोनोग्राफी; सादा पेट रेडियोग्राफी; सर्पिल कंप्यूटेड टोमोग्राफी; प्रदर्शन किए गए ऑपरेशन के प्रकार, ताकि जटिलताओं और उपचार के परिणाम। परिणाम। यह स्थापित किया गया था कि विस्फोट की खान की चोट: (छर्रों के घाव) पीड़ितों का 93% हिस्सा था; गोली के घाव केवल 7% में नोट किए गए थे। पेट की मर्मज्ञ चोटों का गठन 79% था। 29% ने पेट की बंदूक की गोली की चोटों को अलग कर दिया था, 71% पीड़ितों ने संयुक्त बंदूक की गोली की चोट की थी। घायल प्रक्षेप्य प्रवेश केवल ४१% में पूर्वकाल पेट की दीवार में स्थित था, लेकिन ३५% में यह शरीर की पिछली सतह पर स्थित था। सर्वेक्षण प्रक्रियाएं आपातकालीन अल्ट्रासाउंड परीक्षा, सादे पेट की रेडियोग्राफी, सर्पिल सीटी तक सीमित थीं। निष्कर्ष। पेट की बंदूक की चोटों में लैपरोटॉमी के लिए संकेत रक्तस्रावी झटका, पेरिटोनिटिस, अल्ट्रासाउंड पर मुक्त पेट के तरल पदार्थ की उपस्थिति और एक्स-रे और सीटी पर इंट्रा-पेट के विदेशी निकायों की उपस्थिति, घाव चैनल और मलाशय के संशोधन के अनुसार मर्मज्ञ आघात माना जाता है। रक्तस्राव। अंग की चोटों की घटनाओं के अध्ययन में आमतौर पर छोटी आंत की क्षति 27%, कोलन की चोट 23%, यकृत 23%, प्लीहा 19%, डायाफ्राम 13%, मलाशय 10% नोट की गई थी। मर्मज्ञ पेट की बंदूक की चोटों का इलाज 19% में एक चरण के अंतिम ऑपरेशन द्वारा किया गया था, जिसे 81% में "क्षति नियंत्रण" सिद्धांत द्वारा निर्देशित किया गया था। मुख्य रूप से संयुक्त बंदूक की चोट में मृत्यु दर 29% थी, सेप्टिक जटिलताओं की संख्या 39% थी।
वैज्ञानिक कार्य का पाठ विषय पर "पेट में बंदूक की गोली के घाव के सर्जिकल उपचार की रणनीति"
अनुभव का आदान-प्रदान
डोई: 10.18484 / 2305-0047.2016.1.93
के.ए. ए. वी. लिनेव टोरबा
पेट के गनशॉट घावों के सर्जिकल उपचार की रणनीति
राज्य संस्थान "लुगांस्क राज्य चिकित्सा विश्वविद्यालय",
लक्ष्य। पेट में बंदूक की गोली के घाव वाले पीड़ितों के शल्य चिकित्सा उपचार के लिए एक एल्गोरिदम विकसित करना।
सामग्री और विधियां। यह काम पेट में गोली लगने के घाव (पीसीडब्ल्यू) के साथ 100 पीड़ितों के केस हिस्ट्री के विश्लेषण पर आधारित है। निम्नलिखित का विश्लेषण किया गया: चोट की प्रकृति (पृथक - संयुक्त, गोली - विखंडन, मर्मज्ञ - गैर-मर्मज्ञ); अंग क्षति की प्रकृति, निम्नलिखित निदान विधियों के आवेदन के परिणाम: अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड), उदर गुहा की सादा रेडियोग्राफी, सर्पिल कंप्यूटेड टोमोग्राफी (एससीटी); प्रदर्शन किए गए ऑपरेशन की प्रकृति, जटिलताओं की उपस्थिति और उपचार के परिणाम।
परिणाम। यह पाया गया कि ९३% पीड़ितों में खदान-विस्फोटक चोट (छर्रे घाव) प्रबल थे, केवल 7% में गोली के घाव नोट किए गए थे। 79% मामलों में, चोटें उदर गुहा में प्रवेश कर रही थीं। 29% के पास एक पृथक एआरएफ था, 71% पीड़ितों को एक सहवर्ती बंदूक की चोट थी। तीव्र श्वसन संक्रमण के मामले में, केवल 41% घायलों में पूर्वकाल पेट की दीवार पर स्थित घायल प्रक्षेप्य का प्रवेश था, 35% में यह शरीर की पिछली सतह पर स्थित था। आपातकालीन परीक्षा का दायरा अल्ट्रासाउंड, उदर गुहा की सादा रेडियोग्राफी, सीटी स्कैन तक सीमित है।
निष्कर्ष। पेट के बंदूक की गोली के घावों के लिए लैपरोटॉमी के संकेत हैं: रक्तस्रावी झटका, पेरिटोनिटिस, अल्ट्रासाउंड डेटा के अनुसार मुक्त तरल पदार्थ की उपस्थिति और एक्स-रे और सीटी डेटा के अनुसार इंट्रा-पेट के विदेशी निकायों, संशोधन के अनुसार घाव की मर्मज्ञ प्रकृति घाव नहर और मलाशय से रक्त की रिहाई। व्यक्तिगत अंगों को नुकसान की आवृत्ति का अध्ययन करते समय, छोटी आंत (27%), कोलन (23%), यकृत (23%), प्लीहा (19%), डायाफ्राम (13%), मलाशय (10) को सबसे अधिक नुकसान होता है। %) उल्लेख किया गया था। मर्मज्ञ घावों के उपचार में, चोटों का एक-चरण और अंतिम उन्मूलन 19% में किया गया था, 81% मामलों में उन्हें "क्षति नियंत्रण" के सिद्धांत द्वारा निर्देशित किया गया था। मृत्यु दर 29% थी, मुख्य रूप से संयुक्त बंदूक की चोट के साथ, शुद्ध जटिलताओं की संख्या 39% थी।
मुख्य शब्द: पेट के गनशॉट घाव, आपातकालीन निदान, सर्जिकल उपचार की रणनीति, लैपरोटॉमी के लिए संकेत, "क्षति नियंत्रण" रणनीति, शुद्ध जटिलताएं, मृत्यु दर
उद्देश्य। पेट की बंदूक की गोली की चोट वाले रोगियों के लिए सर्जिकल उपचार एल्गोरिदम विकसित करना।
तरीके। काम पेट की बंदूक की चोटों के साथ पीड़ितों (एन = 100) के केस हिस्ट्री विश्लेषण पर आधारित है। चोट की प्रकृति का विश्लेषण किया गया है (पृथक - संयुक्त, बुलेट - छर्रे, मर्मज्ञ - गैर-मर्मज्ञ); अंग क्षति की प्रकृति, निम्नलिखित नैदानिक विधियों के उपयोग के परिणाम: अल्ट्रासोनोग्राफी; सादा पेट रेडियोग्राफी; सर्पिल कंप्यूटेड टोमोग्राफी; प्रदर्शन किए गए ऑपरेशन के प्रकार, ताकि जटिलताओं और उपचार के परिणाम।
परिणाम। यह स्थापित किया गया था कि विस्फोट की खान की चोट: (छर्रों के घाव) पीड़ितों का 93% हिस्सा था; गोली के घाव केवल 7% में नोट किए गए थे। पेट की मर्मज्ञ चोटों का गठन 79% था। 29% को पेट में गोली लगने की अलग-अलग चोटें थीं, 71% पीड़ितों को - संयुक्त बंदूक की गोली की चोटें। घायल प्रक्षेप्य प्रवेश केवल ४१% में पूर्वकाल पेट की दीवार में स्थित था, लेकिन ३५% में यह शरीर की पिछली सतह पर स्थित था। सर्वेक्षण प्रक्रियाएं आपातकालीन अल्ट्रासाउंड परीक्षा, सादे पेट की रेडियोग्राफी, सर्पिल सीटी तक सीमित थीं।
निष्कर्ष। पेट की बंदूक की चोटों में लैपरोटॉमी के लिए संकेत रक्तस्रावी झटका, पेरिटोनिटिस, अल्ट्रासाउंड पर मुक्त पेट के तरल पदार्थ की उपस्थिति और एक्स-रे और सीटी पर इंट्रा-पेट के विदेशी निकायों की उपस्थिति, घाव चैनल और मलाशय के संशोधन के अनुसार मर्मज्ञ आघात माना जाता है। रक्तस्राव। अंग की चोटों की घटनाओं के अध्ययन में आमतौर पर छोटी आंत की क्षति का उल्लेख किया गया था - 27%, बृहदान्त्र की चोट - 23%, यकृत - 23%, प्लीहा - 19%, डायाफ्राम - 13%, मलाशय - 10%। मर्मज्ञ पेट की बंदूक की चोटों का इलाज 19% में एक चरण के अंतिम ऑपरेशन द्वारा किया गया था, जिसे "क्षति नियंत्रण" सिद्धांत द्वारा निर्देशित किया गया था - 81% में। मृत्यु दर मुख्य रूप से संयुक्त बंदूक की चोट में 29% थी, सेप्टिक जटिलताओं की संख्या - 39% थी।
कीवर्ड: पेट की गोली की चोट, आपातकालीन निदान, शल्य चिकित्सा उपचार रणनीति, लैपरोटॉमी के लिए संकेत, "क्षति नियंत्रण" "रणनीति, सेप्टिक जटिलताओं, मृत्यु दर
नोवोस्ती खिरुर्गी। 2016 जनवरी-फरवरी; खंड 24 (1): 93-98 पेट की गोलियों की चोट का सर्जिकल उपचार प्रबंधन के.ए. लिन्योव, ^ वी. तोरबा
परिचय
पेट में गनशॉट घाव (एआरडब्ल्यू) मयूरकाल में छिटपुट मामलों के रूप में होते हैं, जबकि एक सैन्य संघर्ष के दौरान, पीसीआर खदान विस्फोटक चोट के एक विशेष प्रकार के रूप में, दुर्भाग्य से, बड़े पैमाने पर प्राप्तियों तक व्यापक है।
खान-विस्फोटक चोटों के लिए आपातकालीन और योग्य संवेदनाहारी और शल्य चिकित्सा देखभाल की आवश्यकता होती है
साथ ही, पीसीएफ के रोगियों के शल्य चिकित्सा उपचार की रणनीति का प्रश्न पूरी तरह से हल नहीं हुआ है, विशेष रूप से आपातकालीन परीक्षा की मात्रा, लैपरोटॉमी पर निर्णय लेने, सर्जिकल हस्तक्षेप की मात्रा, लैपरोस्टॉमी की उपयुक्तता और "दूसरा रूप" "ऑपरेशन।
तीव्र रुग्णता उच्च मृत्यु दर की विशेषता है, जो पृथक आघात में 8-36%, संयुक्त में 39.7-80%, पश्चात की जटिलताओं की उच्च घटना (36-65%) है, जिसमें प्युलुलेंट जटिलताएं, फिस्टुला, उदर हर्निया शामिल हैं। इसलिए, पीसीडी के उपचार के परिणामों में सुधार आपातकालीन सर्जरी की सबसे कठिन और अनसुलझी समस्याओं में से एक है।
अध्ययन का उद्देश्य पीसीएफ वाले रोगियों के शल्य चिकित्सा उपचार के लिए एक एल्गोरिदम विकसित करना है।
अनुसंधान के उद्देश्य:
1. आधुनिक बंदूक की गोली के आघात की प्रकृति और आंतरिक अंगों को नुकसान की प्रकृति को स्पष्ट करने के लिए।
2. अतिरिक्त शोध विधियों की भूमिका स्पष्ट करें: पीसीएफ के आपातकालीन निदान में अल्ट्रासाउंड, पेट के अंगों का एक्स-रे और एससीटी।
3. ओआरएफ में लैपरोटॉमी के लिए संकेत निर्धारित करें।
4. "क्षति नियंत्रण" के सिद्धांत के अनुसार या के सर्जिकल उपचार की दो-चरण विधि के लिए संकेत निर्धारित करें।
सामग्री और विधियां
100 मरीजों की केस हिस्ट्री का विश्लेषण किया गया।
पीसीडी से पीड़ित हैं जिन्हें मई 2014 से मार्च 2015 की अवधि में (11 महीने) सहित लुहांस्क क्लिनिकल अस्पताल में भर्ती कराया गया था। पीड़ितों में 87 (87%) पुरुष और 13 (13%) महिलाएं थीं। पीड़ितों की औसत आयु 41.7 + 1.6 वर्ष (पुरुषों की औसत आयु - 40.7 + 1.7 वर्ष, महिलाएं - 48.5 + 3.4 वर्ष) थी। निम्नलिखित का विश्लेषण किया गया: चोट की प्रकृति (पृथक - संयुक्त, गोली - विखंडन, मर्मज्ञ - गैर-मर्मज्ञ); अंग क्षति की प्रकृति, निम्नलिखित नैदानिक विधियों का उपयोग करने के परिणाम: अल्ट्रासाउंड, पेट के अंगों की रेडियोग्राफी; प्रदर्शन किए गए ऑपरेशन की प्रकृति, जटिलताओं की उपस्थिति और उपचार के परिणाम।
परिणाम
93 (93%) पीड़ितों में छर्रे के घाव नोट किए गए थे, केवल 7 (7%) में गोली के घाव का उल्लेख किया गया था। 29 (29%) पीड़ितों में पेट में एक अलग घाव देखा गया। घायलों में से 71 (71%) में, पीसीएफ को शरीर के अन्य क्षेत्रों में चोटों के साथ जोड़ा गया था (तालिका 1)।
घायल प्रक्षेप्य के इनलेट के स्थानीयकरण की जांच करते समय, यह नोट किया गया कि केवल 41 (41%) पीड़ितों में यह पूर्वकाल पेट की दीवार पर स्थित था, बाकी रोगियों में इनलेट के स्थान में अन्य स्थानीयकरण थे: निचला छाती का आधा भाग, काठ का क्षेत्र, रीढ़, प्रतिच्छेदन क्षेत्र, ग्लूटल क्षेत्र, पेरिनेम और यहां तक कि जांघ (पेट के अंगों को नुकसान के साथ) (तालिका 2)।
यह ध्यान दिया जाना चाहिए कि ३५ (३५%) पीड़ितों में, इनलेट शरीर की पिछली सतह पर स्थानीयकृत था; इसलिए, यदि चोट की प्रकृति स्थापित नहीं होती है, तो पीड़ित की पीठ सहित पूरी जांच की जाती है। ज़रूरी।
आपातकालीन विभाग में एक ओआरएफ के साथ एक पीड़ित के प्रवेश पर, एक एनेस्थेसियोलॉजिस्ट-रिससिटेटर और एक सर्जन द्वारा उसकी जांच की गई, जिनके कार्यों को हमने निम्नानुसार विभाजित किया। एनेस्थेसियोलॉजिस्ट-रिससिटेटर ने चेतना, श्वसन और रक्त परिसंचरण के कार्यों का मूल्यांकन किया। उनके अस्थिर के साथ
पीड़ितों का वितरण ORF . से जुड़े आघात की प्रकृति के अनुसार
तालिका एक
संयुक्त आघात की प्रकृति के अनुसार पीसीआई के साथ पीड़ितों का वितरण
पेट के पृथक घाव 29 (29%)
संयुक्त खदान विस्फोट की चोट 71 (71%)
उदर-अंग 27 (27%)
पेट-छाती 25 (25%)
पेट-श्रोणि 15 (15%)
बेली-रीढ़ 2 (2%)
पेट-सिर, गर्दन 2 (2%)
तीव्र श्वसन संक्रमण वाले रोगियों में इनलेट का स्थानीयकरण
तालिका 2
इनलेट का स्थानीयकरण
पीड़ितों की संख्या, n = १०० (%)
पूर्वकाल पेट की दीवार थोरैकोबाईं ओर पेट की चोट थोरैकोदाहिने काठ पर पेट की चोट ग्लूटियल और त्रिक क्षेत्र जांघ क्षेत्र रीढ़ क्षेत्र पेरिनेम इंटरस्कैपुलर क्षेत्र
41 (41%) 13 (13%) 11 (11%) 17 (17%) 10 (10%) 3 (3%) 2 (2%)
उन्होंने श्वासनली इंटुबैषेण, यांत्रिक वेंटिलेशन, डायग्नोस्टिक पंचर और फुफ्फुस गुहा की जल निकासी (यहां तक कि एक्स-रे नियंत्रण के बिना), एक केंद्रीय शिरापरक पहुंच की स्थापना, क्रिस्टलोइड समाधानों का जलसेक, और मादक दर्दनाशक दवाओं के प्रशासन का प्रदर्शन किया।
सर्जन ने निम्नलिखित कार्य किए: पीड़ित की परीक्षा; लैपरोटॉमी के संकेतों को निर्धारित करने के लिए घाव चैनल का वाद्य संशोधन; स्थिर हेमोडायनामिक्स के साथ, उन्होंने लैपरोटॉमी के संकेतों को निर्धारित करने के लिए उदर गुहा के अल्ट्रासाउंड और एक्स-रे के प्रदर्शन की निगरानी की; पीएचओ घाव।
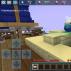
72 पीड़ितों में एक आपातकालीन जांच की गई। 80 मिमी एचजी से कम सिस्टोलिक दबाव के मामले में परीक्षाएं नहीं की गईं। कला। 18 रोगियों में, 8 रोगियों में आउटलेट (छवि 1) के माध्यम से दर्दनाक घटना, खोखले अंग को नुकसान के स्पष्ट संकेत - "बोर्ड के आकार का पेट" - 2 रोगियों में। पृथक पेट के आघात के लिए आपातकालीन परीक्षा का दायरा अल्ट्रासाउंड, पेट के अंगों की सादा रेडियोग्राफी और सीटी स्कैन (बिना विपरीत) तक सीमित था; संयुक्त आघात में खोपड़ी का एक्स-रे, मस्तिष्क का सीटी स्कैन, छाती का एक्स-रे, रीढ़, श्रोणि, घायल अंग (नैदानिक डेटा के आधार पर), ईसीजी शामिल थे।
ओआरडी के मरीजों का अल्ट्रासाउंड किया गया
चावल। 1. घायल प्रक्षेप्य के आउटलेट के माध्यम से छोटी आंत और अधिक से अधिक ओमेंटम की दर्दनाक घटना, दाईं ओर इलियम के पंख का गनशॉट फ्रैक्चर
केवल एक कार्य - उदर गुहा में द्रव का दृश्य, अर्थात् निम्नलिखित क्षेत्रों में: यकृत और यकृत के आसपास (मॉरिसन की जेब); तिल्ली के पास; छोटे श्रोणि में (रेक्टोवेसिकल और डगलस स्पेस)। जैसा कि ऊपर उल्लेख किया गया है, 72 पीड़ितों पर एक अल्ट्रासाउंड स्कैन किया गया था: 51 में मर्मज्ञ घाव थे, और 21 में गैर-मर्मज्ञ घाव थे। गैर-मर्मज्ञ घावों के मामले में, अल्ट्रासाउंड डेटा के अनुसार उदर गुहा में कोई मुक्त द्रव नहीं था; कोई झूठी सकारात्मकता नहीं थी। उसी समय, 51 में से 6 मामलों में, अल्ट्रासाउंड ने एक गलत-नकारात्मक परिणाम दिया: कोई मुक्त द्रव नहीं था, और घाव मर्मज्ञ थे। इस प्रकार, तीव्र श्वसन संक्रमण के निदान में अल्ट्रासाउंड की संवेदनशीलता 45 / (45 + 6) x100% = 88.2% थी।
अधिक सटीक, हमारी राय में, 2 अनुमानों में उदर गुहा की सर्वेक्षण रेडियोग्राफी की विधि है, जिसने सभी जांच किए गए पीड़ितों (72 लोगों) में उदर गुहा में या पेट की दीवार के नरम ऊतकों में धातु के विदेशी निकायों की कल्पना करना संभव बना दिया है। ) (संवेदनशीलता - 100%) (चित्र। 2)। धातु के टुकड़ों की स्थलाकृति को अधिक सटीक रूप से निर्धारित करने के लिए 12 रोगियों में एससीटी (बिना कंट्रास्ट के) का उपयोग किया गया था। तकनीक की अवधि और उच्च लागत के कारण एआरएफ के निदान के लिए कंट्रास्ट-एन्हांस्ड एससीटी का उपयोग नहीं किया गया था।
चावल। 2. पीड़ित के उदर गुहा की सादा रेडियोग्राफी, 20 वर्ष की आयु; छोटे श्रोणि के प्रक्षेपण में धातु के टुकड़ों की उपस्थिति
पंजा-रोटमी के लिए निम्नलिखित संकेत OR के मामले में निर्धारित किए गए थे:
1. इंट्रा-पेट के रक्तस्राव की नैदानिक तस्वीर - रक्तस्रावी झटका।
2. एक खोखले अंग को नुकसान की नैदानिक तस्वीर - "तख़्त जैसा पेट"।
3. अल्ट्रासाउंड के दौरान उदर गुहा में मुक्त द्रव की उपस्थिति।
4. उदर गुहा और सीटी स्कैन के एक्स-रे के आंकड़ों के अनुसार उदर गुहा के अंदर टुकड़ों की उपस्थिति।
5. घाव चैनल के संशोधन के दौरान स्थापित घाव की मर्मज्ञ प्रकृति।
6. मलाशय से खून का निकलना।
तीव्र श्वसन संक्रमण वाले 21 (21%) रोगियों में गैर-मर्मज्ञ घावों का उल्लेख किया गया था, 79 (79%) में - पेट के अंगों को नुकसान के साथ मर्मज्ञ घाव, जिनमें से 54 (54%) - कई इंट्रा-पेट की चोटें। व्यक्तिगत अंगों को नुकसान की आवृत्ति का अध्ययन करते समय, छोटी आंत को सबसे अधिक बार होने वाली क्षति का उल्लेख किया गया था - 27 (27%) में, बड़ी आंत - 23 (23%) में, यकृत - 23 (23%) में, तिल्ली - 19 (19%) में, डायाफ्राम - 13 (13%), मलाशय - 10 (10%) में। 14 (14%) रोगियों में, रेट्रोपरिटोनियल हेमेटोमा नोट किया गया था। तीव्र गैस्ट्रिक कैंसर की उपस्थिति में अंगों और संरचनात्मक संरचनाओं को नुकसान की आवृत्ति तालिका 3 में प्रस्तुत की गई है।
पीसीएम को और अधिक वर्गीकृत करने के लिए, तीन सबसे "विशिष्ट" प्रकार की चोटों की पहचान की गई।
1. डायाफ्राम, यकृत, प्लीहा को नुकसान के साथ थोरैको पेट के घाव - 23 (23%) रोगियों में OR। इस मामले में, इनलेट को छाती पर स्थानीयकृत किया गया था। ड्रेनेज के अनुसार किया गया था
टेबल तीन
ओआरएम में अंगों और संरचनात्मक _संरचनाओं को नुकसान की आवृत्ति_
अंग क्षति रोगियों की संख्या (%)
छोटी आंत 27 (27%)
बड़ी आंत 23 (23%)
लीवर 23 (23%)
तिल्ली 19 (19%)
एपर्चर 13 (13%)
मलाशय 10 (10%)
रेट्रोपरिटोनियल हेमेटोमा 14 (14%)
पेट 8 (8%)
ग्रहणी 3 (3%)
अग्न्याशय 5 (5%)
बायां गुर्दा 5 (5%)
दायां गुर्दा 4 (4%)
मूत्राशय 5 (5%)
यूरेटर 2 (2%)
मूत्रमार्ग 3 (3%)
अधिवृक्क ग्रंथि 1 (1%)
अगला फुफ्फुस गुहा, फिर लैपरोटॉमी और उदर गुहा में रक्तस्राव को रोकना: टांके, यकृत का असामान्य उच्छेदन, स्प्लेनेक्टोमी, पेट का सिवनी, डायाफ्राम। इनमें से 5 रोगियों में, पेट की अवस्था पूरी होने के बाद, थोरैकोटॉमी और इंट्राथोरेसिक रक्तस्राव की गिरफ्तारी की आवश्यकता थी।
2. पूर्वकाल पेट की दीवार या काठ के क्षेत्र में छोटे और बृहदान्त्र को नुकसान के साथ चोटें - एआरएफ वाले 33 (33%) रोगियों में, चोटों को 9 (9%) में गुर्दे की क्षति के साथ जोड़ा गया, अग्न्याशय - 5 में (5 (5) %), ग्रहणी - 3 (3%) पीड़ितों में। छोटी आंत का उच्छेदन / सिवनी किया गया; दाएं / बाएं हेमीकोलेक्टोमी, अनुप्रस्थ बृहदान्त्र का उच्छेदन, गुर्दा नेफरेक्टोमी / टांके, ग्रहणी और अग्न्याशय टांके, अग्नाशयी पूंछ का उच्छेदन (3 मामले), अग्नाशयी ग्रहणी का उच्छेदन (1 मामला)।
3. पेल्विक इंजरी - 23 (23%) रोगियों में तीव्र श्वसन संक्रमण। वे मलाशय (10%), सिग्मॉइड कोलन (13%), मूत्राशय (5%), मूत्रमार्ग (3%), मूत्रवाहिनी (2%) को नुकसान के साथ थे। मलाशय की चोट का सबसे विशिष्ट लक्षण गुदा, मूत्राशय - हेमट्यूरिया से रक्त का स्त्राव है। श्रोणि के गनशॉट फ्रैक्चर और ग्लूटल और रेक्टल वाहिकाओं से रक्तस्राव के साथ संयुक्त। हमने हार्टमैन-प्रकार के ऑपरेशन या अनलोडिंग लूप सिग्मोस्टोमी का उपयोग डिस्कनेक्ट किए गए मलाशय के घाव के सिवनी के साथ-साथ एपिसिस्टोस्टोमी के साथ मूत्राशय के घाव के सिवनी के साथ किया।
उपचार के परिणामों का मूल्यांकन करते समय, यह नोट किया गया कि पीसीडी के 29 (29%) रोगियों की मृत्यु हो गई, मुख्य रूप से सहवर्ती चोट और इंट्रा-पेट के अंगों की कई चोटों के साथ।
39 (39%) रोगियों में पश्चात की अवधि में जटिलताएं देखी गईं। निम्नलिखित जटिलताओं का उल्लेख किया गया था: असाध्य पेरिटोनिटिस, जिसके लिए पेट की गुहा की बाद की स्वच्छता की आवश्यकता होती है, लगातार आंतों के पैरेसिस और इंट्रा-पेट के उच्च रक्तचाप के साथ - 6 मामले, आंतों के एनास्टोमोसिस टांके की विफलता (2), सहवर्ती पुराने अल्सर का छिद्र (1), सहवर्ती पुराने अल्सर (१) से तीव्र गैस्ट्रोइंटेस्टाइनल रक्तस्राव, ग्लूटियल धमनी से घाव नहर के साथ रक्तस्रावी रक्तस्राव (१), पेट का फोड़ा (१), पित्त रिसाव (३), पित्त-फुफ्फुस-त्वचीय फिस्टुला (१), घाव का दमन ( 18), घटना (1), कफ पेरिनेम (1), संयुक्ताक्षर नालव्रण (3)।
विचार - विमर्श
पहली नज़र में, पीसीएफ के साथ रोगियों के सर्जिकल उपचार की रणनीति सरल और स्पष्ट है: एक मर्मज्ञ पीसीएफ की उपस्थिति में, एक लैपरोटॉमी किया जाता है, नुकसान का आकलन करने के लिए पेट के अंगों का संशोधन, फिर रक्तस्राव को रोकने के लिए अंग का टांका लगाना या उच्छेदन करना और माइक्रोबियल संदूषण। इसी समय, पेट की गुहा में एक बंदूक की गोली के घाव की मर्मज्ञ प्रकृति की पुष्टि करने का प्रश्न घाव नहर के वाद्य संशोधन, इसके प्रगतिशील विस्तार के साथ हल करना आसान, कठिन है। सर्जन को एक कठिन प्रश्न का सामना करना पड़ता है जिसके लिए तत्काल और स्पष्ट निर्णय की आवश्यकता होती है: लैपरोटॉमी करने के लिए, पेट के अंगों का संशोधन, या घाव के पीएसटी को सीमित करने के लिए। इसलिए, हमारी राय में, ओआरएफ में लैपरोटॉमी के लिए संकेतों के प्रश्न के लिए और अधिक विवरण की आवश्यकता है। इस अध्ययन ने ओआरएफ में लैपरोटॉमी के लिए निम्नलिखित संकेत दिए हैं:
1) इंट्रा-एब्डॉमिनल ब्लीडिंग की क्लिनिकल तस्वीर हैमरेजिक शॉक है।
2) एक खोखले अंग को नुकसान की नैदानिक तस्वीर - "बोर्ड के आकार का पेट"।
इन सिंड्रोमों की उपस्थिति में, सर्जिकल उपचार के लिए संकेत पूर्ण और तत्काल हैं, अतिरिक्त शोध विधियों की आवश्यकता नहीं है। इन सिंड्रोमों की अनुपस्थिति में, हम पेट के अंगों का अल्ट्रासाउंड, एक्स-रे और सीटी स्कैन करते हैं, घाव नहर का प्रगतिशील विस्तार और मलाशय की डिजिटल परीक्षा निम्नलिखित संकेतों की पहचान करने के लिए करते हैं:
3) अल्ट्रासाउंड के दौरान उदर गुहा में मुक्त द्रव की उपस्थिति।
4) एक्स-रे और सीटी स्कैन डेटा के अनुसार उदर गुहा के अंदर टुकड़ों की उपस्थिति।
5) घाव की मर्मज्ञ प्रकृति, घाव चैनल के संशोधन के दौरान स्थापित।
६) मलाशय से रक्त का अलगाव (हम मलाशय को नुकसान के मामले में एक पैथोग्नोमोनिक लक्षण मानते हैं)।
क्षति की पहले से स्थापित प्रकृति के साथ ऑपरेशन के दायरे का चुनाव भी एक अनसुलझी समस्या है। ऑपरेशन का दायरा चुनते समय, एक दुविधा उत्पन्न होती है: पीड़ित को पूर्ण और अंतिम मात्रा में संचालित करने के लिए, या "क्षति नियंत्रण" त्रय के अनुसार कार्य करने के लिए, जिसमें रोगी के उपचार में तीन चरण शामिल होते हैं: 1) प्राथमिक (छोटा) कार्यवाही; 2) गहन देखभाल - रक्त की हानि और महत्वपूर्ण कार्यों के विकारों के लिए मुआवजा; 3) हेमोडायनामिक और वॉलीमिक रूप से स्थिर रोगी पर अंतिम सर्जरी।
जांच किए गए १०० पीड़ितों में से २१
सर्जिकल हस्तक्षेप पीसीओ घावों तक सीमित था, क्योंकि वे गैर-मर्मज्ञ थे; 15 रोगियों में (छोटी आंत, पेट, यकृत, प्लीहा, डायाफ्राम के पृथक घाव), एक-चरण की सर्जरी की रणनीति को चुना गया था; 64 रोगियों में (भर्ती किए गए लोगों में से 64%; मर्मज्ञ घावों का 81.0%), "क्षति नियंत्रण" रणनीति को चुना गया था - एक दो-चरण सर्जिकल उपचार। हमारे अध्ययन में दो-चरण सर्जिकल उपचार "क्षति नियंत्रण" चुनने के संकेत:
1. इंट्रा-पेट के अंगों की कई चोटें, जब संदिग्ध व्यवहार्यता के कई क्षेत्र (आंत्र लूप, यकृत खंड और अन्य ऊतक) होते हैं - 40 रोगियों में।
2. गंभीर सहवर्ती अतिरिक्त-पेट के घावों में आपातकालीन अतिरिक्त-पेट के सर्जिकल हस्तक्षेप की आवश्यकता होती है: महान जहाजों को नुकसान, छोरों के दर्दनाक विच्छेदन, खोपड़ी के घाव, आंखें - 6 रोगियों में।
3. इंट्रा-पेट के अंग को पृथक क्षति, लेकिन प्रवेश के समय बड़े पैमाने पर रक्त की हानि और रक्तस्रावी झटके के साथ - 18 रोगियों में।
प्राथमिक (छोटा) ऑपरेशन पीड़ित को आपातकालीन आधार पर भर्ती करने के तुरंत बाद किया गया था। उसने निम्नलिखित कार्यों को हल किया: रक्तस्राव को रोकना और माइक्रोबियल संदूषण को रोकना, जिसके बाद एक लैप्रोस्टॉमी का गठन किया गया। फिर रोगी को गहन चिकित्सा इकाई (गहन देखभाल इकाई) में भेजा गया, जहाँ सदमे-विरोधी उपचार किया गया।
अंतिम ऑपरेशन हेमोडायनामिक्स के स्थिरीकरण, रोगी को सदमे से हटाने और एनीमिया के सुधार के साथ - १-२ दिनों के बाद किया गया था। प्राथमिक सर्जरी के बाद। अंतिम ऑपरेशन के दौरान, अंगों, मुख्य रूप से आंतों की व्यवहार्यता का पुनर्मूल्यांकन किया गया था, एनास्टोमोज का गठन किया गया था, पेट की गुहा को सूखा और परतों में सुखाया गया था।
हमने OR के सर्जिकल उपचार को दो चरणों में विभाजित करने के निम्नलिखित लाभों पर ध्यान दिया:
1 सामूहिक प्रवेश के मामले में ऑपरेटिंग सर्जन के समय को बचाने की अनुमति देता है, क्योंकि यह प्राथमिक ऑपरेशन के समय को 30-40 मिनट तक कम कर देता है।
2. हस्तक्षेपों के बीच का समय अंतराल अंग को बंदूक की गोली की चोट के "आणविक सदमे" के क्षेत्र में परिगलन के गठन की अनुमति देता है, जिससे बार-बार हस्तक्षेप के दौरान ऊतकों की व्यवहार्यता का पर्याप्त रूप से आकलन करना संभव हो जाता है।
3. अंतिम सर्जरी एक हेमोडायनामिक रूप से स्थिर रोगी पर पर्याप्त ऊतक छिड़काव और ऑक्सीजन के साथ की जाती है।
4. अंतिम ऑपरेशन विलंबित आधार पर किया जाता है, जो आपको सभी आवश्यक परिचालन उपकरणों और उपकरणों का उपयोग करके ऑपरेटिंग टीम का चयन करने और जल्दबाजी के बिना काम करने की अनुमति देता है।
निष्कर्ष
यह कार्य पीसीएफ के साथ रोगियों के उपचार के लिए एक एल्गोरिथ्म बनाता है, जो प्रीऑपरेटिव उपचार उपायों और परीक्षाओं की मात्रा को नियंत्रित करता है, पीड़ितों के सर्जिकल उपचार की दो-चरण रणनीति (यदि आवश्यक हो)।
1. ओआरई वर्तमान में छर्रे घावों के साथ खदान-विस्फोटक चोट की प्रबलता की विशेषता है - 93%, जबकि गोलियों के घाव केवल 7% पीड़ितों में नोट किए गए थे। सबसे अधिक देखी गई क्षति छोटी आंत (27%), कोलन (23%), यकृत (23%), प्लीहा (19%), डायाफ्राम (13%), मलाशय (10%) थी।
2. ओआरएफ के साथ पीड़ितों की आपातकालीन जांच का दायरा अल्ट्रासाउंड तक सीमित होना चाहिए, 2 अनुमानों में उदर गुहा का सादा एक्स-रे, साथ ही बिना कंट्रास्ट के उदर गुहा की एससीटी। पीड़ित के स्थिर हेमोडायनामिक्स के मामले में इन विधियों को बिना असफलता के लागू किया जाना चाहिए। अल्ट्रासाउंड के दौरान मुक्त तरल पदार्थ की अनुपस्थिति ओआरएफ की मर्मज्ञ प्रकृति को पूरी तरह से बाहर नहीं करती है।
3. तीव्र श्वसन पथ के संक्रमण के मामले में लैपरोटॉमी के लिए संकेत रक्तस्रावी सदमे, पेरिटोनिटिस, अल्ट्रासाउंड डेटा के अनुसार मुक्त तरल पदार्थ की उपस्थिति और सीटी डेटा के अनुसार इंट्रा-पेट के विदेशी निकायों, संशोधन के अनुसार चोट की मर्मज्ञ प्रकृति हैं। घाव नहर और मलाशय से रक्त की रिहाई।
4. इंट्रा-पेट के अंगों की कई चोटों के मामले में, गंभीर अतिरिक्त पेट की चोटों के लिए आपातकालीन अतिरिक्त-पेट के संचालन की आवश्यकता होती है, रक्तस्रावी झटका, हम "डैमेज कंट्रोल" ट्रायड का पालन करने की सलाह देते हैं, जिसका उपयोग 81.0% रोगियों में ओआरएफ के साथ किया गया था। .
साहित्य
1. मास्लीकोव वीवी, दादाव अया, केरीमोव एजेड, खासीखा-
नया एस.एस. पेट में बंदूक की गोली के घाव वाले रोगियों के उपचार के तत्काल और दीर्घकालिक परिणाम। अनुसंधान कोष। २०१३; (७): ३३९-४३।
2. ग्रोमोव एमएस, केरीमोव एलजेड। एक क्षेत्रीय संघर्ष में पेट में बंदूक की गोली के घाव के लिए सर्जिकल रणनीति। शरत नौच-मेड ज़र्न। 2010: 6 (2): 460-62।
3. बायकोवा आईयू, एफिमेंको एनएल, ह्यूमनेंको ईके, संपादक। मिलिट्री फील्ड सर्जरी: नट हैंड्स। मॉस्को, आरएफ: जीईओटीएलआर मीडिया: 2009.816 पी।
4. एर्मोलोव एलएस, खुबुतिया एमएसएच, लबकुमोव एमएम एलबीडोमिनल आघात। मॉस्को, आरएफ: विदर; 2012.495 पी।
5. बेसचस्तनोव वीवी, मारामोखिन वीएन। एक स्थानीय और सामान्यीकृत संक्रामक प्रक्रिया के विकास से जटिल पेट के कई घावों में गंभीर बंदूक की गोली का मामला। आइए चिकित्सा में प्रौद्योगिकियों का आधुनिकीकरण करें। 2011; (1): 146-48।
पेट की चोटें। खुली चोटें - पेट की चोटें छुरा (चाकू) और बंदूक की गोली हैं
खुली चोटें - पेट की चोटें छुरा (चाकू) और बंदूक की गोली हैं। पीकटाइम में ज्यादातर मामलों में छुरा और कट घाव का सामना करना पड़ता है। बंद चोटों और अधिक बंदूक की गोली के घावों की तुलना में उनका कोर्स बहुत आसान है।
ऊतकों के व्यापक विनाश और बड़ी संख्या में जटिलताओं के कारण पेट में गनशॉट घाव सबसे गंभीर प्रकार की चोट है। छर्रे के घाव सबसे गंभीर हैं।
बंदूक की गोली के घावों से, शिकार राइफल से नजदीकी सीमा पर गोली लगने से लगी चोटें खतरनाक हैं। ऐसे मामलों में, तेज और उच्च योग्य शल्य चिकित्सा देखभाल की आवश्यकता होती है। लंबी दूरी से छोटे शॉट के घाव बहुत कम खतरनाक होते हैं।
खुले पेट की चोटों को दो मुख्य समूहों में विभाजित किया जाता है - गैर-मर्मज्ञ और मर्मज्ञ। यह पेट के पेरिटोनियल कवर की अखंडता के संरक्षण या उल्लंघन पर आधारित है। मर्मज्ञ चोटें अधिक खतरनाक होती हैं, लेकिन दोनों समूहों के भीतर अलग-अलग गंभीरता की चोटें संभव हैं। मर्मज्ञ घावों में केवल पेरिटोनियल परत को अनुकूल क्षति शामिल है, उसी समय, यदि पेरिटोनियल कवर बरकरार है, तो आंतरिक अंगों को नुकसान संभव है। औसतन, पेट के मर्मज्ञ घाव 75%, गैर-मर्मज्ञ -25% होते हैं।
पेट के गैर-मर्मज्ञ घाव।पेट के गैर-मर्मज्ञ घावों के साथ, ज्यादातर मामलों में, पेट की दीवार क्षतिग्रस्त हो जाती है। हालांकि, पेट के अंगों को नुकसान काफी संभव है। इनमें एक मोटी ताशका, गुर्दे की वाहिकाओं के साथ-साथ इंट्रापेरिटोनियल अंतर्विरोध, पेट के अंगों का "दूरी पर" टूटना, एक बंदूक की गोली के अप्रत्यक्ष प्रभाव से एक्स्ट्रापेरिटोनियल घाव शामिल हैं। व्यवहार में, इन सभी चोटों की व्याख्या आमतौर पर मर्मज्ञ घावों के रूप में की जाती है।
पेट के मर्मज्ञ घाव।मर्मज्ञ पेट के घावों को शायद ही कभी अलग किया जाता है। संयुक्त अंग क्षति अधिक आम है। यह व्यावहारिक रूप से महत्वपूर्ण है कि केवल ५०% बंदूक की गोली के घावों में, प्रवेश घाव का छेद पेट की दीवार पर स्थानीयकृत होता है, घावों के दूसरे आधे हिस्से में, प्रवेश द्वार छाती पर, काठ में, त्रिक क्षेत्र में पाया जाता है। नितंब और जांघ।
इंट्रापेरिटोनियल घावों को खोखले और पैरेन्काइमल अंगों के घावों में विभाजित किया गया है।
पेट के अंगों को नुकसान का निदान।पेट के अंगों को किसी भी तरह की क्षति के लिए, मृत्यु के खतरे को नजरअंदाज नहीं किया जा सकता है, इसलिए निदान जल्द से जल्द किया जाना चाहिए। मुख्य कार्य एक या दूसरे पेट के अंग को नुकसान की पहचान करना नहीं है, बल्कि तत्काल सर्जरी के लिए संकेत स्थापित करना है। सभी परिस्थितियों में, पेट की चोटों वाले घायल लोगों के बचाव में समय कारक निर्णायक भूमिका निभाता है।
पेट के अंगों की चोटें प्रकृति, स्थानीयकरण और घाव की सीमा में विविध हैं, जो उनकी विभिन्न नैदानिक विशेषताओं को निर्धारित करती हैं। हालत की गंभीरता सदमे, खून की कमी और पेरिटोनिटिस से निर्धारित होती है।
शॉक पेट के अंगों को नुकसान पहुंचाने वाले रोगी की एक विशिष्ट स्थिति है। यह पेट के 72% मर्मज्ञ घावों में देखा जाता है। हालांकि, स्पष्ट रूप से "पेट के अंगों को नुकसान" के मामले में झटका अनुपस्थित हो सकता है और केवल पेट की दीवार क्षतिग्रस्त होने पर विकसित हो सकता है। पेट के अंगों को नुकसान के मामले में सदमे की आवृत्ति काफी व्यापक "सीमाओं के भीतर उतार-चढ़ाव करती है। चोट की प्रकृति के अलावा, परिवहन का प्रकार, परिवहन की अवधि और अस्पताल में प्रवेश का समय," न्यूरोसाइकिक और चोट के समय पीड़ित की शारीरिक स्थिति का बहुत महत्व है। यह काफी हद तक शरीर की प्रतिक्रिया "आघात के लिए, चोट के नैदानिक पाठ्यक्रम और चिकित्सीय उपायों की प्रभावशीलता को निर्धारित करता है।
शॉक के दौरान ब्लीडिंग जरूरी है। पेरिटोनिटिस, और, परिणामस्वरूप, "घावों के परिणामों में। पेट में एक डिग्री या किसी अन्य में रक्त का संचय 80.4% मामलों में नोट किया जाता है। उदर गुहा में डाला गया रक्त की मात्रा की गंभीरता का एक संकेतक के रूप में कार्य करता है। चोट और उसका कोर्स।
पैरेन्काइमल अंग के व्यापक विनाश और बड़े पैमाने पर रक्त की हानि के साथ, चोट के तुरंत बाद पतन विकसित होता है। यदि रक्त की हानि जीवन के अनुकूल है, तो कुछ समय बाद अस्थायी क्षतिपूर्ति होती है। पीड़ित की जांच करते समय, तेज पीलापन, ठंडा पसीना, मांसपेशियों में ऐंठन, बार-बार छोटी नाड़ी, रक्तचाप में तेज गिरावट होती है। यह आंतरिक रक्तस्राव की एक चरम डिग्री है। परिणामी मुआवजा अस्थायी और अस्थिर है।
रक्त की हानि के लिए क्षतिपूर्ति श्वसन में वृद्धि के परिणामस्वरूप विकसित होती है, त्वरित रक्त प्रवाह के साथ क्षिप्रहृदयता, परिधीय धमनियों का संकुचन और रक्त के जमाव के साथ शिराएं, डिपो से और "ऊतक द्रव प्रवाह रक्तप्रवाह में। छोटे रक्त की हानि के साथ, प्रतिपूरक तंत्र जल्दी से संवहनी स्वर, रक्त की मात्रा और इसके संचलन की गति को बहाल करते हैं। इस पुनर्प्राप्ति में, ऊतकों से द्रव का प्रवाह एक आवश्यक भूमिका निभाता है। हीमोग्लोबिन सामग्री का निर्धारण और "आरंभिक शब्दों में एरिथ्रोसाइट्स की संख्या रक्त की हानि की डिग्री की पूरी तस्वीर नहीं देती है: रक्त का पतला होना बाद में होता है।
हेमटोक्रिट संख्या केशिका ट्यूबों में रक्त को सेंट्रीफ्यूज करके निर्धारित की जाती है। आम तौर पर, एक स्वस्थ व्यक्ति में, एरिथ्रोसाइट्स 42-46% और प्लाज्मा - रक्त की मात्रा का 54-58% बनाते हैं। एरिथ्रोसाइट्स की मात्रा और रक्त के विशिष्ट गुरुत्व का निर्धारण महान नैदानिक महत्व का है। एरिथ्रोसाइट्स की कुल मात्रा में कमी और रक्त हानि के दौरान रक्त के विशिष्ट वजन में गिरावट "जल्दी होती है। चोट के 4-6 घंटे बाद, लाल रक्त कोशिकाओं की मात्रा में कमी नोट की जाती है। इसके अलावा, तीव्रता की तीव्रता उनकी मात्रा में कमी रक्त हानि की डिग्री को इंगित करती है।
पेरिटोनिटिस - एक या दूसरे तरीके से विकसित होता है (पेट के अंगों को सभी नुकसान के साथ डिग्री। इसका विकास सबसे स्पष्ट रूप से प्रकट होता है जब खोखले अंग क्षतिग्रस्त हो जाते हैं।
पेट में एक नए घायल हुए की जांच उसकी सामान्य स्थिति और व्यवहार के आकलन के साथ शुरू होनी चाहिए।
पेट के अंगों को नुकसान का संकेत देने वाले पूर्ण निश्चितता के साथ कोई लक्षण नहीं हैं। निदान सामान्य और स्थानीय लक्षणों के आकलन पर आधारित है।
पेट की चोट के लक्षण कई हैं। उन्हें दो समूहों में विभाजित किया जा सकता है। पहले समूह में पेरिटोनियम को नुकसान के प्रारंभिक लक्षण शामिल हैं, जो सुरक्षात्मक प्रतिक्रियाओं के रूप में प्रकट होते हैं। दूसरे समूह में पेरिटोनिटिस के विकास के लक्षण लक्षण शामिल हैं।
पेरिटोनियल घावों के शुरुआती लक्षणों को इसमें जोड़ा जाता है पेरिटोनियम को नुकसान के प्रारंभिक लक्षणों का सिंड्रोम,इस सिंड्रोम में मुख्य रूप से तीन लक्षण शामिल हैं: पेट की दीवार का तनाव, सांस लेने की क्रिया में इसकी गैर-भागीदारी और शेटकिन-ब्लमबर्ग लक्षण।
सभी मामलों में एक डिजिटल रेक्टल परीक्षा आवश्यक है। ampoule में रक्त की उपस्थिति मलाशय को नुकसान का एक अचूक संकेत है। कुछ मामलों में, बृहदान्त्र के अत्यधिक स्थित घावों के साथ भी, उंगली पर रक्त पाया जाता है। मलाशय में रक्त की उपस्थिति घाव के छिद्रों की तुलना में अधिक बार स्थापित होती है; उत्तरार्द्ध कुछ मामलों में उंगली के लिए दुर्गम हैं या श्लेष्म झिल्ली की परतों में छिपे हुए हैं और उनके छोटे आकार के कारण निर्धारित नहीं हैं। मलाशय को नुकसान पैल्विक हड्डियों के टूटने के कारण हो सकता है। ऐसे मामलों में एक उंगली की जांच से आंतों की दीवार के तत्काल आसपास के क्षेत्र में स्थित तेज हड्डी के टुकड़े या इसे छिद्रित करने का पता चलता है।
पेट की दीवार का तनाव, सांस लेने की क्रिया में इसकी गैर-भागीदारी, एक सकारात्मक शेटकिन-ब्लमबर्ग लक्षण और संयोजन में दर्द पेट की चोटों के मामले में पेरिटोनियल घावों के प्रारंभिक और विश्वसनीय सिंड्रोम हैं। इस सिंड्रोम की उपस्थिति में, तत्काल सर्जिकल हस्तक्षेप के संकेत विवादित नहीं हो सकते हैं, और अन्य लक्षणों के विकास की प्रतीक्षा करने का कोई कारण नहीं है।
पेट की क्षति के मामले में दर्द, एक नियम के रूप में मनाया जाता है, लेकिन यह हमेशा पेट के अंगों को नुकसान का संकेत नहीं देता है।
आघात एक त्वरित कार्य है। इसे अधिक बार एक मजबूत, बहरा करने वाला कुंद झटका माना जाता है। दर्द कुछ देर बाद विकसित होता है और बहुत तीव्र हो सकता है। सदमे की स्थिति में, साथ ही खून की कमी के साथ, दर्द की धारणा कम हो जाती है, और सदमे की स्थिति जितनी अधिक गंभीर होती है, दर्द का लक्षण उतना ही कम होता है। निश्चित रूप से धीरे-धीरे प्रगतिशील दर्द घाव की मर्मज्ञ प्रकृति की बात करता है।
पीड़ित की सामान्य स्थिति का आकलन करने के लिए नाड़ी की आवृत्ति और भरना सबसे विश्वसनीय संकेत हैं। पेट की चोट के बाद पहले घंटों में, नाड़ी को 60-80 बीट प्रति मिनट तक कम किया जा सकता है। स्थिति के बिगड़ने के साथ, पेरिटोनिटिस का और विकास होता है, नाड़ी में वृद्धि दिखाई देती है, जो लगातार बढ़ रही है। घायलों की स्थिति का आकलन करने के लिए और भी महत्वपूर्ण लक्षण नाड़ी भरने की डिग्री है; इसकी पूर्णता आवृत्ति से पहले बदल जाती है। नाड़ी भरने में तेजी से प्रगतिशील कमी घायल व्यक्ति की स्थिति की गंभीरता को इंगित करती है। 120 बीट्स प्रति मिनट की आवृत्ति पर भी संतोषजनक नाड़ी भरना, एक अनुकूल रोगसूचक संकेत के रूप में माना जा सकता है।
एक उच्च नाड़ी दर पेरिटोनिटिस का संकेत है, लेकिन अक्सर फैलती है, जब ऑपरेशन से ज्यादा उम्मीद नहीं की जा सकती है। चोट लगने के बाद छोटी अवधि के साथ एक महत्वपूर्ण नाड़ी दर एक खराब रोगसूचक संकेत है। उलटा अनुपात, यानी चोट के बाद काफी समय में नाड़ी की दर में मामूली वृद्धि, मामूली घाव या सूजन प्रक्रिया के परिसीमन को इंगित करता है।
जीभ का सूखापन अक्सर पेरिटोनिटिस का प्रारंभिक संकेत होता है। हालांकि, जीभ की सूखापन की अनुपस्थिति किसी भी तरह से प्रारंभिक पेरिटोनिटिस के खिलाफ नहीं बोलती है। कुछ मामलों में, पेट में घायल लोग लंबे समय तक जीभ की नमी बनाए रखते हैं।
महान नैदानिक मूल्य का मौखिक श्लेष्म और कंजाक्तिवा की उपस्थिति है। श्लेष्मा झिल्ली का पीलापन आंतरिक रक्तस्राव की डिग्री और सदमे की गहराई को इंगित करता है। अधिक गंभीर मामलों में, श्लेष्मा झिल्ली का रंग एक सियानोटिक रंग लेता है।
पेट की चोटों के निदान में यकृत की सुस्ती का पर्क्यूशन निर्धारण महत्वपूर्ण है। इसकी अनुपस्थिति "एक मर्मज्ञ चोट के संकेत के रूप में काम कर सकती है। उदर गुहा में मुक्त गैस की उपस्थिति का निर्धारण करने के लिए एक एक्स-रे अधिक सटीक है। बड़ी आंत और पेट की चोटों में, नीचे मुक्त गैस की उपस्थिति डायाफ्राम का गुंबद लगभग नियम है।
उदर के ढलान वाले हिस्सों में टक्कर ध्वनि की सुस्ती उदर गुहा (रक्त, जठरांत्र सामग्री, पित्त, मूत्र, एक्सयूडेट) में मुक्त द्रव की उपस्थिति को इंगित करती है। सबसे अधिक बार, यह लक्षण पेट की गुहा में व्यापक रक्तस्राव के साथ यकृत और प्लीहा को नुकसान के साथ मनाया जाता है।
मतली और उल्टी आम हैं लेकिन स्थायी लक्षणों से बहुत दूर हैं। वे आमतौर पर तब प्रकट होते हैं जब पेट के अंगों को नुकसान संदेह से परे होता है। पेरिटोनिटिस के दौरान मल और गैस की अवधारण एक बहुत ही महत्वपूर्ण लक्षण है, लेकिन देर से और बल्कि रोगसूचक, फैलाना पेरिटोनिटिस के पाठ्यक्रम को निर्धारित करता है और आंतों की मांसपेशियों के पक्षाघात के विकास का संकेत देता है। नैदानिक अर्थ में, चोट लगने के बाद पहले 6-18 घंटों में, यह लक्षण निर्णायक नहीं होता है।
मूत्र में रक्त की उपस्थिति मूत्र पथ की चोट का एक अचूक संकेत है। यदि मूत्रवाहिनी थक्का द्वारा अवरुद्ध हो जाती है या यदि यह पूरी तरह से फट जाती है, तो मूत्र में रक्त नहीं हो सकता है। घाव से मूत्र का निकलना निदान के लिए विश्वसनीय है, लेकिन बहुत असंगत है। प्रारंभिक मूत्र घुसपैठ को प्यूबिस के ऊपर और पेरिनियल क्षेत्र में परिभाषित किया गया है।
सभी मामलों में, जब नैदानिक संकेत पेट के अंगों को नुकसान की पुष्टि या अस्वीकार करने के लिए अपर्याप्त होते हैं, तो संदेह को तीन तरीकों से हल किया जा सकता है: अवलोकन, घाव की शल्य चिकित्सा और लैपरोटॉमी। पीड़ित की स्थिति की निगरानी नैदानिक मुद्दों को हल कर सकती है और स्थिति का आकलन कर सकती है। हालाँकि, प्रतीक्षा के खतरों को कम करके नहीं आंका जा सकता है। कोई देख सकता है, लेकिन लक्षणों के विकास के लिए निष्क्रिय रूप से प्रतीक्षा नहीं कर सकता, क्योंकि एक सफल हस्तक्षेप के लिए समय बर्बाद हो सकता है।
पेट की खुली चोटों के मामले में निदान की समस्याओं को हल करने की दूसरी संभावना पेट की दीवार के घाव का सर्जिकल उपचार है। हालांकि, अभ्यास से पता चलता है कि घाव चैनल का कोर्स (ऑपरेशन के दौरान पेट की दीवार की मांसपेशियों में आसानी से खो जाता है, जिससे गलत निदान हो सकता है।
नैदानिक शंकाओं को हल करने का सबसे सही तरीका एक परीक्षण लैपरोटॉमी है। यह ध्यान में रखा जाना चाहिए कि एक छोटे से चीरे से उदर गुहा की जांच करने का प्रयास आमतौर पर अस्थिर होता है। डायग्नोस्टिक लैपरोटॉमी पर्याप्त लंबाई के मिडलाइन चीरा से किया जाना चाहिए, केवल इस स्थिति के तहत यह सबसे विश्वसनीय और कम से कम दर्दनाक हो जाता है।
संबंधित पेट की चोटों वाले रोगियों के उपचार की विशेषताएं
संबंधित आघात के अन्य घटकों की प्रकृति की परवाह किए बिना, पेट के अंगों की चोटें आपातकालीन सर्जरी के लिए एक पूर्ण संकेत के रूप में कार्य करती हैं। केवल निरंतर विपुल अंतःस्रावी रक्तस्राव, फेफड़े के ऊतकों का बड़े पैमाने पर टूटना, ब्रोन्कस का टूटना, इंट्राकैनायल हेमेटोमा में वृद्धि प्रतिस्पर्धात्मक निदान हैं, जो प्रारंभिक ऑपरेशन को पेट के अंगों पर नहीं करने के लिए मजबूर करते हैं।
पेट के अंगों को नुकसान के लिए एक ऑपरेशन (यदि हम चल रहे इंट्रा-पेट के रक्तस्राव के बारे में बात नहीं कर रहे हैं) को सदमे-विरोधी उपायों के एक परिसर के प्रभाव को प्राप्त करने के बाद किया जाना चाहिए।
आधुनिक परिस्थितियों में एनेस्थीसिया मांसपेशियों को आराम देने वालों के अनिवार्य उपयोग के साथ सामान्य होना चाहिए।
सर्जिकल पहुंच। पेट की चोटों के सफल ऑपरेशन के लिए एक अनिवार्य शर्त उदर गुहा का व्यापक उद्घाटन है। इस तरह के ऑपरेशन (एन.वी. स्किलीफोसोव्स्की रिसर्च इंस्टीट्यूट ऑफ इमरजेंसी मेडिसिन की एक बड़ी नैदानिक सामग्री पर) के दौरान सामने आई सामरिक त्रुटियों का विश्लेषण करते समय, यह पाया गया कि 78% मामलों में ये त्रुटियां पेट की दीवार के अपर्याप्त चीरा के कारण हुई थीं। संकीर्ण पहुंच एक पूर्ण संशोधन और अंतर-पेट के जोड़तोड़ के आवश्यक परिसर की अनुमति नहीं देती है, विशेष रूप से आंतों की दूरी की उपस्थिति में।
सभी मामलों में पेट के आघात के लिए सर्जरी के दौरान, एक सार्वभौमिक एक्सेस-वाइड मिडलाइन लैपरोटॉमी का उपयोग किया जाना चाहिए। इंट्रा-पेट की चोटों के सटीक स्थानीयकरण पर स्पष्ट डेटा के अभाव में, एक मध्य-मध्य रेखा लैपरोटॉमी किया जाना चाहिए। पूर्वकाल पेट की दीवार का चीरा, प्रारंभिक संशोधन के बाद, यदि आवश्यक हो तो ऊपर या नीचे की ओर बढ़ाया जाता है।
यदि लीवर, प्लीहा, डायाफ्राम के गहराई से स्थित भागों के क्षतिग्रस्त दाहिने लोब में हेरफेर करना मुश्किल है, तो माध्य लैपरोटॉमी को रियो-ब्रांका-प्रकार के चीरे में स्थानांतरित किया जाना चाहिए। ऐसा करने के लिए, लैपरोटोमिक घाव के निचले कोण से, रेक्टस एब्डोमिनिस मांसपेशी को पार करते हुए, इंटरकोस्टल और काठ की नसों के समानांतर, पार्श्व और ऊपर की दिशा में चीरा जारी रखा जाता है।
उदर गुहा की संक्रमित सामग्री के साथ इसके संदूषण को रोकने के लिए, लैपरोटोमिक घाव के सावधानीपूर्वक अलगाव पर बहुत ध्यान दिया जाना चाहिए। अच्छी तरह से अलग किए गए एपोन्यूरोसिस को विच्छेदित करने के बाद, पेरिटोनियम को खोलने से पहले (ऐसे मामलों में जहां आंतरिक रक्तस्राव के लिए ऑपरेशन नहीं किया जाता है), हम चमड़े के नीचे की वसा की परत को अलग करने के लिए अलग-अलग बाधित टांके के साथ एपोन्यूरोसिस के किनारे पर एक बहुपरत धुंध नैपकिन को सीवे करते हैं और त्वचा। नैपकिन के ऊपर हम एक शीट (या तौलिया) को कई बार मोड़ते हैं, जिससे हम मिकुलिच क्लैंप के साथ विच्छेदित पेरिटोनियम को ठीक करते हैं।
पेट का संशोधन। जब उदर गुहा को खोला जाता है, तो कभी-कभी उसमें गैस या तरल पदार्थ का संचय पाया जाता है, जो क्षति की प्रकृति को इंगित करता है। यदि रक्त का एक महत्वपूर्ण संचय होता है, जो अक्सर यकृत, प्लीहा, छोटी आंत के मेसेंटरी के टूटने का संकेत देता है, तो रक्त को एक बाँझ स्कूप के साथ एक बाँझ बर्तन में एकत्र किया जाता है, इसमें आवश्यक मात्रा में 4% सोडियम साइट्रेट घोल मिलाया जाता है। खोखले अंगों को नुकसान और संक्रमण के संकेतों की अनुपस्थिति में, हेमोलिसिस (सेंट्रीफ्यूजेशन) के परीक्षण के बाद रक्त को फिर से जोड़ा जाता है। पाया गया बहाव, मवाद, आंतों की सामग्री, मूत्र को एक इलेक्ट्रिक पंप की मदद से हटा दिया जाता है, जिससे उनके साथ ऑपरेटिंग क्षेत्र की परिधि को दूषित न करने का प्रयास किया जाता है।
उदर गुहा में आंतों की सामग्री की अनुपस्थिति हमेशा इस आधार पर आंतों की क्षति को बाहर करना संभव नहीं बनाती है। कुछ मामलों में, आसन्न आंतों का लूप छोटी आंत के टूटने के क्षेत्र से चिपका होता है और, पलटा पैरेसिस के कारण, आंतों की सामग्री लगभग कुछ समय के लिए उदर गुहा में प्रवेश नहीं करती है। इसलिए, हर आपातकालीन लैपरोटॉमी में, आंत के सभी हिस्सों की हमेशा सावधानीपूर्वक जांच की जानी चाहिए।
बंद पेट की चोट के साथ, छोटी आंत सबसे अधिक प्रभावित होती है। यदि आंतों की दीवार का एक दोष पाया जाता है, तो आंतों के घाव को थोड़ा सिक्त झाड़ू के साथ बंद कर दिया जाता है, जिसे सहायक आंतों की सामग्री के अतिरिक्त भागों के रिसाव को रोकने के लिए क्षतिग्रस्त आंतों के लूप के साथ मजबूती से रखता है। यह सुनिश्चित करने के लिए हर सावधानी बरती जाती है कि चल रहे संशोधन से उदर गुहा के बाकी हिस्सों में संक्रमण न हो। आंत को संशोधित करते समय, पेरिटोनियम को खोलना आवश्यक है, आंत के किनारे के साथ पेरिटोनियम के एक विच्छेदन के साथ कोचर के अनुसार ग्रहणी को जुटाना और पीछे की दीवार की सावधानीपूर्वक जांच करना आवश्यक है। व्यवस्या
ग्रहणी को नुकसान के संकेत आंत के आसपास के रेट्रोपरिटोनियल ऊतक के पेरिटोनियल लीफलेट, सूजन, रक्त असंतुलन, वातस्फीति (गैस के बुलबुले) के माध्यम से पित्त धुंधला हो जाना है। एक जांच के माध्यम से ग्रहणी में मेथिलीन ब्लू समाधान का अंतःक्रियात्मक परिचय निदान की सुविधा प्रदान करता है। पैन्क्रिएटोडोडोडेनल ज़ोन में और अनुप्रस्थ बृहदान्त्र के मेसेंटरी की जड़ में एक हेमेटोमा की उपस्थिति अग्न्याशय को भी नुकसान का संकेत हो सकता है। ऐसे मामलों में, एक पूर्ण संशोधन के लिए, गैस्ट्रोकोलिक लिगामेंट के माध्यम से ओमेंटल बर्सा में प्रवेश करना आवश्यक है, अग्न्याशय के ऊपरी किनारे के साथ पेरिटोनियम को विच्छेदित करें और इसकी जांच करें। एक विशेष गुर्दे के क्षेत्र में एक बड़े रक्तगुल्म की उपस्थिति गुर्दे और उसके संवहनी पेडिकल के संशोधन के लिए पेरिटोनियम को विच्छेदित करने की आवश्यकता को निर्धारित करती है।
रेट्रोपेरिटोनियल स्पेस के पार्श्व भागों में गैस के बुलबुले की उपस्थिति और वहां मौजूद हेमेटोमा का गंदा रंग आरोही या अवरोही बृहदान्त्र की पिछली दीवार के टूटने का संदेह करना संभव बनाता है। ऐसे मामलों में, पार्श्व नहर के साथ पेरिटोनियम को काटना और आंत के मेसोपेरिटोनियल रूप से स्थित खंड को जुटाना आवश्यक है।
एक बड़ा, तनावपूर्ण रेट्रोपरिटोनियल हेमेटोमा एक टूटना का परिणाम हो सकता है, जो कुंद आघात में बहुत कम देखा जाता है।
आंतों, मूत्राशय, पूरे जिगर, प्लीहा की जांच और तालमेल की जांच के बाद, डायाफ्राम के दोनों गुंबदों का अनिवार्य तालमेल, रेट्रोपरिटोनियल स्पेस का गहन संशोधन किया जाता है। मेसेंटेरिक हेमटॉमस, बहुत आंतों की दीवार पर स्थित होता है, क्योंकि ये हेमटॉमस दो पेरिटोनियल शीट्स के बीच स्थित क्षेत्र में आंतों की दीवार के टूटने का परिणाम हो सकते हैं। इस तरह के अंतर का पता लगाने में विफलता रोगी की मृत्यु का कारण हो सकती है।
संवहनी पेडिकल से गुर्दे को अलग करने के बाद, सबसे पहले, छोटे श्रोणि में इलियाक वाहिकाओं के संक्रमण के क्षेत्र को संशोधित किया जाना चाहिए (इन जहाजों के सीधे प्रभाव से टूटने के मामले हैं, उनके खिलाफ दबाव डालना अनाम रेखा का अपेक्षाकृत तेज बोनी किनारा)।
पैल्विक हड्डियों के फ्रैक्चर की उपस्थिति में, एक बड़ा रेट्रोपरिटोनियल हेमेटोमा कभी-कभी महान जहाजों को नुकसान पहुंचाए बिना होता है।
स्वाभाविक रूप से, रोगी की प्रीऑपरेटिव परीक्षा के डेटा को मोटे तौर पर पैथोलॉजी के लिए अंतःक्रियात्मक खोज का मार्गदर्शन करना चाहिए। हालांकि, सभी मामलों में ऑडिट पूरा होना चाहिए, अन्यथा गंभीर संपार्श्विक क्षति का पता नहीं चल सकता है।
खोखले अंग क्षति।
बंद और खुले दोनों आघातों में, अनुप्रस्थ बृहदान्त्र सबसे अधिक बार क्षतिग्रस्त होता है, इसके बाद चोट की आवृत्ति के मामले में सिग्मॉइड बृहदान्त्र और तीसरा आरोही और अवरोही होता है। मलाशय अपेक्षाकृत कम ही क्षतिग्रस्त होता है।
यदि बड़ी आंत के इंट्राम्यूरल हेमेटोमा का पता लगाया जाता है, तो हेमेटोमा ज़ोन को सीरो-सीरस टांके का उपयोग करके आंतों की दीवार की तह में डुबोया जाना चाहिए।
चोटों के मामले में जो आंतों के लुमेन (सीरस और मांसपेशियों की झिल्लियों का टूटना) में प्रवेश नहीं करते हैं, घाव को बाधित रेशमी टांके या एक निरंतर कैटगट सीरस-पेशी सिवनी के साथ सुखाया जाता है।
चोट के क्षण से गुजरने वाले समय और पेरिटोनियम की सूजन प्रतिक्रिया की संबंधित गंभीरता के आधार पर कोलन के टूटने के टूटने की रणनीति अलग-अलग होनी चाहिए।
चोट के बाद पहले 6-7 घंटों में किए गए ऑपरेशन के दौरान, प्युलुलेंट पेरिटोनिटिस के स्पष्ट संकेतों की अनुपस्थिति में, घाव जो आंत के मेसेंटेरिक किनारे तक नहीं बढ़ते हैं, उन्हें सुखाया जाना चाहिए (घाव के कुचल किनारों को बढ़ाया जाना चाहिए) सबम्यूकोसल परत के जहाजों के छिलने के साथ)। मेसेंटेरिक किनारे तक फैले घावों के साथ-साथ एक आंतों के लूप पर स्थित कई घावों के साथ, या लंबे घाव के साथ, आंत के क्षतिग्रस्त हिस्से को एक मैनुअल एनास्टोमोसिस (श्लेष्म झिल्ली को टांके लगाए बिना!) के साथ समाप्त किया जाना चाहिए। -एंड या मैकेनिकल एनास्टोमोसिस एंड-टू-एंड या तो साइड की ओर।
यांत्रिक सम्मिलन KTs-28, SPTU, NZhKA या Kanshin तंत्र के साथ लागू किया जा सकता है। क्षतिग्रस्त सिग्मॉइड बृहदान्त्र को काटते समय, उपकरण को गुदा के माध्यम से डाला जाता है और एनास्टोमोसिस को पूर्वकाल रेक्टल रिसेक्शन के लिए उपयोग की जाने वाली तकनीक के अनुसार एंड-टू-एंड लागू किया जाता है।
यदि आवश्यक हो, आरोही या अवरोही बृहदान्त्र को आंत के साथ संबंधित पार्श्व नहर की पूरी लंबाई के साथ काटें, पेरिटोनियम को काटें और आंत को पीछे की पेट की दीवार से बेवकूफी से अलग करें, इस प्रकार आंत को अधिक गतिशीलता प्रदान करें। इस मामले में, आंत को रक्त की आपूर्ति बाधित नहीं होती है। अनुप्रस्थ बृहदान्त्र के लिए एक समान मुक्त गतिशीलता का संचार करने के लिए, गैस्ट्रो-कोलन लिगामेंट को पार करना (संयुक्ताक्षर के बीच) या बाद वाले को आंत से अधिक से अधिक ओमेंटम के साथ अलग करना आवश्यक है।
आंत को कोचर क्लैम्प्स से निचोड़कर उसे बचाया जाता है। उसके बाद, आंत के जोड़ के अंत में स्थित क्लैंप को हटाकर, एक गोलाकार सीरस-पेशी (पर्स-स्ट्रिंग) कैटगट सीवन लगाया जाता है, और आंत के अपहरण के अंत को कैटगट थ्रेड के साथ टांके के साथ क्लैंप के चारों ओर लगाया जाता है, जैसा कि गैस्ट्रेक्टोमी के दौरान डुओडनल स्टंप को सिलाई करते समय किया जाता है। कोचर क्लैंप को हटाने के बाद, धागों के ढीले टांके और भी अधिक आराम करते हैं और उनके बीच एक या दूसरे स्टेपलर को बिना जोर वाले सिर के आंतों के लुमेन में डाला जाता है। आंत के अंत से 5-10 सेमी की दूरी पर, इसकी दीवार को तंत्र की छड़ से छेद दिया जाता है और एक थ्रस्ट हेड स्थापित किया जाता है। आंत के अग्रणी छोर से क्लैंप को हटा दिया जाता है, स्टेपलर के सिर को इस छोर में डाला जाता है और पर्स-स्ट्रिंग सिवनी को कड़ा कर दिया जाता है।
पर्स-स्ट्रिंग सिवनी के अतिरिक्त धागों को काटने के बाद, तंत्र के प्रमुखों को तब तक एक साथ लाया जाता है जब तक कि स्टेपल उपकरण की छड़ पर एक नियंत्रण छेद दिखाई न दे (कांशिन तंत्र का उपयोग करते समय, सिर को एक साथ स्टॉप पर लाया जाता है)। स्टेपल किया जाता है और उपकरण हटा दिया जाता है। घुमावदार टांके अपहरण लूप पर कड़े होते हैं, इस प्रकार आंतों के लुमेन को बंद कर देते हैं। इस धागे के एक सिरे पर दूसरी (सीरस-पेशी) सीवन पंक्ति लगाई जाती है। इसके अतिरिक्त, कई बाधित रेशमी टांके शीर्ष पर लगाए जाते हैं।
स्टेपलिंग उपकरण का उपयोग करते समय, एनास्टोमोटिक टांके की दूसरी पंक्ति बनाई जाती है। कंशिन तंत्र का उपयोग करते हुए एनास्टोमोसिस लागू करते समय, आप अपने आप को 2-4 सहायक सीरस-पेशी टांके तक सीमित कर सकते हैं, जो संपीड़ित तत्वों के स्थान के बाहर लगाया जाता है।
पेरिटोनिटिस की स्थितियों के तहत किए गए एक ऑपरेशन में, बड़ी आंत के घावों की सिलाई और एनास्टोमोसिस लगाने से अक्सर आंतों के स्टोमा को उतारने के साथ-साथ टांके की असंगति का विकास होता है। पेरिटोनिटिस के साथ, पेट की गुहा में आंतों के टांके न छोड़ने की कोशिश करें। पेरिटोनिटिस की स्थितियों में पेट की दीवार के घाव में आंत के एक लूप को सिलाई के साथ आंतों के घाव के कभी-कभी इस्तेमाल किए जाने वाले टांके शायद ही कभी सफलता की ओर ले जाते हैं, क्योंकि कुछ दिनों में टांके काट दिए जाते हैं, पेट की दीवार का घाव दब जाता है और एक खुले फिस्टुला के साथ आंत उदर गुहा में निकल जाती है।
पेरिटोनिटिस की स्थिति में घाव के साथ आंत को रेट्रोपरिटोनियल पॉकेट में ले जाना, एक नियम के रूप में, रोगी को भी नहीं बचाता है।
पेरिटोनिटिस के मामले में, बृहदान्त्र की एंटीमेसेंटरिक दीवार के क्षतिग्रस्त क्षेत्र को कोलोस्टॉमी के रूप में पूर्वकाल पेट की दीवार (एक विशेष चीरा के माध्यम से) में लाया जाना चाहिए, एक डबल बैरल अप्राकृतिक लागू करते समय अनुशंसित तकनीकों का उपयोग करना गुदा। पेट की दीवार का चीरा छोटा होना चाहिए, जो बाहरी रूप से मुड़े हुए आंतों के लूप के अनुरूप हो। एक रबर ट्यूब जिसमें एक घनी छड़ डाली जाती है, उसे आंतों के लूप के नीचे रखा जाना चाहिए।
यदि आंत का गतिहीन भाग क्षतिग्रस्त हो जाता है, तो उसे जुटाया जाना चाहिए, क्योंकि आंत को बिना किसी तनाव के बाहर लाया जाना चाहिए।
आंत के मेसेंटेरिक भाग से जुड़े घाव के मामले में, आंतों की नली को पार किया जाना चाहिए और इसके दोनों सिरों को दो संकीर्ण प्रतिरूपों के माध्यम से पूर्वकाल पेट की दीवार तक लाया जाना चाहिए। हालांकि, पेरिटोनिटिस की स्थिति में त्वचा के किनारों पर आंतों की दीवारों की एक साधारण सिलाई के साथ, टांके जल्दी से फट सकते हैं। नतीजतन, उत्सर्जित आंत उदर गुहा में डूब सकती है। ऐसी गंभीर जटिलता को रोकने के लिए, हमने आंत को हटाने के लिए एक विशेष रणनीति विकसित की है।
पेरिटोनिटिस के मामले में, आंत को पार करने (या शोधन) करने से पहले, हम इसे कोचर क्लैम्प से जकड़ते हैं और इसे क्लैंप के किनारे से पार करते हैं। आंत को हटाने के दौरान आंतों की सामग्री को ऑपरेटिंग क्षेत्र को दूषित करने से रोकने के लिए, हम अस्थायी रूप से इसके दोनों सिरों को सीवन करते हैं। सिलिकॉन पैड के साथ एक NZhKA तंत्र के साथ आंत को पार करना संभव है। उसके बाद, आंत के जिन हिस्सों को बाहर निकालना है, उन्हें आयोडोनेट के घोल से पोंछ दिया जाता है। आंत को त्वचा के स्तर से कम से कम 5-6 सेमी ऊपर (एक छोटे से काउंटर-ओपनिंग के माध्यम से) हटा दिया जाना चाहिए।
आंत का निकाला हुआ सिरा मुक्त होता है, इसके लुमेन को पिंच किए बिना, हम इसे धुंध टैम्पोन के कई चक्करों से घेर लेते हैं, जिसकी चौड़ाई आंत के निकाले गए खंड की लंबाई के अनुरूप होनी चाहिए। ताकि आंत के चारों ओर बनाई गई आस्तीन अपनी दृढ़ता बनाए रखे, हम धुंध के सतह के दौर को अलग-अलग परतों के साथ अंतर्निहित परतों तक ठीक करते हैं। फिर हम हटाए गए आंत से अस्थायी सिवनी को हटाते हैं, आंत को खोलते हैं और इसे धुंध आस्तीन के ऊपरी किनारे पर एक रोसेट के रूप में गोलाकार रूप से सीवे करते हैं।
हम एक बार फिर इस बात पर जोर देते हैं कि धुंधली आस्तीन को उत्सर्जित आंत की सहनशीलता में हस्तक्षेप नहीं करना चाहिए।
इस प्रकार, आंत त्वचा के लिए तय नहीं है, लेकिन इसके ऊपर से धुंध तक। हम लंबे समय तक क्लच को तब तक नहीं हटाते जब तक कि आंत पूर्वकाल पेट की दीवार के साथ एक साथ नहीं बढ़ जाती।
जब इस तरह से बनने वाला फिस्टुला काम करना शुरू कर देता है, तो पहले दिनों में, धुंधली आस्तीन के साथ उत्सर्जित आंत को कोलोस्टॉमी बैग के पॉलीइथाइलीन बैग में डुबोया जाता है।
ऑपरेशन करते समय, यह महत्वपूर्ण है कि पेट की दीवार में उद्घाटन उत्सर्जित आंत के व्यास से सख्ती से मेल खाता हो। अत्यधिक खुलने के साथ, आंत पेट की दीवार के साथ अच्छी तरह से विकसित नहीं होगी और इसके बगल में अन्य आंतों के लूप हो सकते हैं। अत्यधिक संकीर्ण उद्घाटन के साथ, लुमेन को जकड़ने के अलावा, आंत से रक्त का बहिर्वाह बिगड़ा होगा; आंतों की दीवार की परिणामी स्पष्ट सूजन पेट की गुहा से आंत के अतिरिक्त वर्गों के क्रमिक कर्षण में योगदान देगी।
यदि पोस्टऑपरेटिव अवधि में उत्सर्जित आंत की बढ़ती सूजन का पता चला है, तो स्थानीय संज्ञाहरण के तहत पेट की दीवार में उद्घाटन का थोड़ा विस्तार करना आवश्यक है (यह पूरी तरह से छोटी आंत के सूंड के उत्सर्जन पर लागू होता है)।
पेरिटोनिटिस (रिसेक्शन के बाद) की स्थितियों के तहत बृहदान्त्र के उच्छेदन के लिए उपरोक्त संकेतों की उपस्थिति में, एनास्टोमोसिस लगाने के बजाय, ऊपर वर्णित विधि के अनुसार इसके दोनों सिरों को बाहर निकालना आवश्यक है। उदर गुहा में पेरिटोनिटिस के साथ आंत के कसकर टांके वाले छोर को छोड़ना खतरनाक है।
पेरिटोनिटिस की स्थितियों में मलाशय को नुकसान के मामले में, सिग्मॉइड बृहदान्त्र को पार करना और इसके दोनों सिरों को अलग-अलग बाहर निकालना आवश्यक है, क्योंकि एक डबल बैरल अप्राकृतिक गुदा लगाने से आंतों की सामग्री के मलाशय में प्रवेश करने की संभावना पूरी तरह से बाहर नहीं होती है। . इस तरह से डिस्कनेक्ट किए गए मलाशय के घाव के किनारों को कई टांके के साथ जोड़ने की सलाह दी जाती है, उनमें से एक को धोने के साथ आकांक्षा के लिए डिज़ाइन की गई डबल-लुमेन सिलिकॉन ट्यूब के अंत को ठीक करना। घाव के क्षेत्र और पेरिटोनिटिस के साथ ट्यूब को टैम्पोन के साथ उदर गुहा से बंद कर दिया जाना चाहिए।
कुछ मामलों में, इसी तरह की रणनीति का उपयोग तब किया जा सकता है जब बृहदान्त्र के अन्य गतिहीन भागों में क्षति का स्थानीयकरण किया जाता है, अगर आंत को जुटाना मुश्किल है। इस मामले में, ऊपर वर्णित विधि के अनुसार दोनों सिरों को बाहर निकालने के लिए ऑपरेशन को क्षति के क्षेत्र के ऊपर आंत के जंगम हिस्से के चौराहे के साथ जोड़ा जाना चाहिए।
2. छोटी आंत को नुकसान। छोटी आंत की चोटों के लिए सर्जिकल रणनीति ऊपर वर्णित रणनीति से काफी भिन्न नहीं होनी चाहिए, जो हमारे द्वारा बड़ी आंत की चोटों के लिए अनुशंसित है। तो, पेरिटोनिटिस के विकास से पहले किए गए हस्तक्षेप के साथ (पहले 18 घंटों में छोटी आंत के लिए, और कभी-कभी लंबे समय तक), कोई एनास्टोमोसिस के साथ आंतों के घावों या आंतों के टांके का सहारा ले सकता है। बड़ी आंत को नुकसान के विपरीत, छोटी आंत को कभी-कभी कुछ दूरी के लिए मेसेंटरी से फाड़ दिया जाता है, जो रक्त की आपूर्ति से वंचित आंत के खंड के उच्छेदन के लिए एक संकेत के रूप में कार्य करता है।
प्युलुलेंट पेरिटोनिटिस की उपस्थिति में, छोटी आंत के घावों का सिवनी, और इससे भी अधिक एनास्टोमोसिस का आरोपण, लगभग हमेशा एक प्रतिकूल परिणाम के साथ समाप्त होता है। इसलिए, हमारे संस्थान में पेरिटोनिटिस की स्थितियों के तहत 16 पीड़ितों में से, जिनकी आंतों में छोटी आंत का सम्मिलन था, 12 की मृत्यु टांके की असंगति के कारण हुई। इसलिए, गंभीर प्युलुलेंट पेरिटोनिटिस के साथ, हम न केवल बृहदान्त्र को, बल्कि छोटी आंत को भी नुकसान के मामले में आंतों के रंध्र को हटाना आवश्यक समझते हैं।
टर्मिनल इलियम को नुकसान के मामले में इस रणनीति से कोई आपत्ति होने की संभावना नहीं है, क्योंकि आप कई वर्षों तक स्थायी टर्मिनल इलियोस्टॉमी के साथ रह सकते हैं। साथ ही, एक पूर्ण उच्च छोटी आंतों का फिस्टुला, ऐसा प्रतीत होता है, जीवन के साथ असंगत है और जल्दी से थकावट, अपरिवर्तनीय इलेक्ट्रोलाइट बदलाव और रोगी की मृत्यु हो सकती है। हालांकि, जैसा कि हमारे कई अवलोकनों द्वारा दिखाया गया है, विशेष आयोजनों और सुव्यवस्थित रोगी देखभाल के दौरान छोटी आंत के प्रारंभिक खंड का तकनीकी रूप से सही ढंग से लगाया गया कृत्रिम अंत फिस्टुला न केवल मृत्यु का कारण बनता है, बल्कि गंभीर पेरिटोनिटिस के कारण होता है आंतों की क्षति, रोगी के जीवन को बचाने का यही एकमात्र उपाय है। अनुप्रस्थ छोटी आंत के प्रमुख और अपहरण के सिरों को एक दूसरे से थोड़ी दूरी पर स्थित काउंटर-ओपनिंग के माध्यम से दो सूंड के रूप में बाहर लाया जाना चाहिए और ऊपर वर्णित अनुसार धुंध आस्तीन के लिए तय किया जाना चाहिए (अनुभाग "चोट देखें" बड़ी आंत का")।
एक नरम (अधिमानतः पतली दीवार वाली सिलोकॉन) ट्यूब को ट्रान्सेक्टेड आंत के डिस्चार्ज लूप में डाला जाना चाहिए, जिसे बाद में ऊपरी रंध्र से निकलने वाले काइम के निपटान के लिए उपयोग किया जाता है। लाल रबर से बनी सामान्य मेडिकल ट्यूब इस उद्देश्य के लिए उपयुक्त नहीं है, क्योंकि पेरिटोनिटिस के साथ यह छोटी आंत के एक मर्मज्ञ दबाव अल्सर का कारण बन सकता है, जिसे हमने अपने अभ्यास में देखा है।
जब, चिकित्सा के प्रभाव में पेरिटोनिटिस की अभिव्यक्तियों में कमी के बाद, ऊपरी फिस्टुला कार्य करना शुरू कर देता है, तो इससे प्राप्त सामग्री को पूरे दिन निचले फिस्टुला में बार-बार इंजेक्ट किया जाता है। बेहतर फिस्टुला की सूंड जितनी लंबी होती है, फिल्म कोलोस्टॉमी बैग में इसके निर्वहन को इकट्ठा करना उतना ही सुविधाजनक होता है। काइम के निपटान की सुविधा के लिए, आंत्र डिस्चार्ज लूप में डाली गई एक नरम ट्यूब को मेडिकल सपोर्ट पर लगे फ़नल से आने वाली नली से जोड़ा जा सकता है (चित्र 40)।
जठरांत्र संबंधी मार्ग के व्यक्त पैरेसिस के उन्मूलन के बाद, रोगी तरल भोजन के साथ खिलाना शुरू कर सकता है, ऊपरी फिस्टुला द्वारा स्रावित सभी सामग्रियों को निचले रंध्र में इंजेक्ट करना जारी रखता है। यदि पेरिटोनिटिस का सामना करना संभव है, तो थोड़ी देर बाद (ऑपरेशन के 3 सप्ताह बाद), पाचन तंत्र की निरंतरता को शल्य चिकित्सा द्वारा बहाल किया जा सकता है।
रेट्रोपरिटोनियल चोटों पर अनुभाग में डुओडेनल टूटना पर चर्चा की गई है।
3. फटा हुआ पेट। कुंद आघात से पेट में चोट लगना दुर्लभ है और इसमें आमतौर पर हृदय या कोष पेट शामिल होता है। व्यवहार में, अक्सर इस अंग के चाकू और बंदूक की गोली के घावों से निपटना आवश्यक होता है। डायाफ्राम के एक साथ टूटने के साथ पेट का टूटना हो सकता है। पेट के घाव को दो-पंक्ति वाले मैनुअल सिवनी के साथ सीवन किया जाना चाहिए।
4. क्षतिग्रस्त और मैं पित्ताशय की थैली। पित्ताशय की थैली की सीरस झिल्ली के आँसू एक एट्रूमैटिक सुई पर एक पतले धागे से सिल दिए जाते हैं। यदि यह टूट जाता है, तो एक विशिष्ट कोलेसिस्टेक्टोमी किया जाना चाहिए। सीधी कोलेसिस्टेक्टोमी में स्वैबिंग की आवश्यकता नहीं होती है। हालांकि, पार्श्व छिद्रों के साथ एक सिलिकॉन ट्यूब को हटाए गए पित्ताशय की थैली के बिस्तर पर स्थापित किया जाना चाहिए, जिससे इसका अंत ओमेंटम छेद तक हो। पेट की दीवार के पंचर के माध्यम से नली का दूसरा सिरा बाहर लाया जाता है।
यदि कोई डिस्चार्ज नहीं होता है, तो ऑपरेशन के 2 दिन बाद ट्यूब को हटा दिया जाता है।
5. मूत्राशय को नुकसान। इस तरह की चोटें, जिन्हें अक्सर पैल्विक हड्डियों के फ्रैक्चर के साथ जोड़ा जाता है, आमतौर पर सर्जरी से पहले निदान किया जा सकता है। सदमे-रोधी उपायों की अवधि के दौरान, क्षतिग्रस्त मूत्राशय में एक स्थायी कैथेटर होना चाहिए।
मूत्राशय के इंट्रा-पेट के हिस्से के घाव के मामले में, इसके टांके लगाने से पहले, अतिरिक्त क्षति को बाहर करने के लिए अंग की आंतरिक सतह की सावधानीपूर्वक जांच करना आवश्यक है। यदि घाव मूत्राशय के एक्स्ट्रापेरिटोनियल भाग तक नहीं जाता है, तो इसे दो-पंक्ति सिवनी (सबम्यूकोसल परत को सिवनी) के साथ बिना एपिसिस्टोस्टोमी लगाए, प्रारंभिक पश्चात की अवधि में एक निवास कैथेटर के उपयोग को सीमित किया जा सकता है।
मूत्राशय के अतिरिक्त-पेट के हिस्से के घाव, टांके लगाने के अलावा, एक एपिसिस्टोस्टॉमी लगाने और पेरी-वेसिकुलर ऊतक के अनिवार्य जल निकासी की आवश्यकता होती है। अतीत में उपयोग किए जाने वाले पेरी-वेसिकुलर ऊतक के बायल्स्की-मैकवर्टर जल निकासी के बजाय, एक रबर ट्यूब के साथ ओबट्यूरेटर खोलने के माध्यम से, आप एक डबल-लुमेन सिलिकॉन गैर-सक्शन जल निकासी का उपयोग कर सकते हैं, पेट की दीवार के एक पंचर के माध्यम से किया जाता है, या धोने के लिए एक माइक्रोचैनल के साथ जल निकासी। पश्चात की अवधि में निरंतर आकांक्षा मूत्र रिसाव के विकास को रोकेगी।
पैरेन्काइमल अंगों को नुकसान।
1. तिल्ली को नुकसान। हालांकि कभी-कभी छुरा घोंपने से प्लीहा के घाव को बंद करना संभव होता है, आमतौर पर कुंद आघात के कारण होने वाले टूटने के लिए एक स्प्लेनेक्टोमी किया जाना चाहिए। contraindications की अनुपस्थिति में, उदर गुहा में डाला गया रक्त फिर से जुड़ जाता है।
2. जिगर की क्षति। बंद जिगर की क्षति को आमतौर पर कैप्सूल की अखंडता को नुकसान पहुंचाए बिना क्षति में विभाजित किया जाता है (भंग, सबकैप्सुलर हेमेटोमा, यकृत की गहरी हेमेटोमा) और कैप्सूल की अखंडता के उल्लंघन के साथ (टूटना, अंग के एक हिस्से की टुकड़ी, क्रश) , यह दर्शाता है कि क्या क्षति पैरेन्काइमल रक्तस्राव या बड़े जहाजों से रक्तस्राव के साथ है ...
यकृत ऊतक (आमतौर पर ऊपरी सतह) का सबसे आम टूटना। 20% में, क्रश इंजरी का उल्लेख किया जाता है, 25% में - सबकैप्सुलर और इंट्राहेपेटिक हेमटॉमस।
जिगर की क्षति के लिए सर्जिकल हस्तक्षेप में मुख्य कार्य रक्तस्राव को रोकना और गैर-व्यवहार्य यकृत ऊतक को हटाना है।
सतही (१-२ सेंटीमीटर तक गहरी) दरारें जिनमें खून नहीं होता है, उन्हें टांके लगाने की आवश्यकता नहीं होती है। मुख्य यकृत वाहिकाओं के पारित होने पर प्रक्षेपित नहीं होने वाले गहरे घावों को बाधित कैटगट टांके के साथ टांके लगाया जाता है, जो पहले रक्तस्रावी वाहिकाओं को बांधता है। सीम में घाव पर रखे एक अच्छी तरह से आपूर्ति किए गए बड़े ओमेंटम के एक हिस्से को पकड़ने की सलाह दी जाती है (एक पृथक ओमेंटम फ्लैप का उपयोग नहीं किया जाना चाहिए, क्योंकि नेक्रोटिक होने के कारण, यह संक्रमण के विकास में योगदान कर सकता है)।
टांके लगाते समय, एक बड़ी घुमावदार भेदी सुई का उपयोग किया जाता है, जो किनारों की पूरी मोटाई और घाव के निचले हिस्से को पूरी तरह से सिलने की अनुमति देती है। गैर-सूखे गुहाओं ("मृत स्थान") को छोड़ने से इंट्राहेपेटिक हेमटॉमस का निर्माण होता है, जो बाद में गंभीर जटिलताओं को जन्म देता है। ताकि सीम में विस्फोट न हो, उन्हें कड़ा कर दिया जाता है और सभी सीमों को अंतिम रूप से लगाने के बाद ही बांधा जाता है। सहायक घाव के किनारों को अपनी उंगलियों से एक साथ लाता है, और सर्जन टांके को एक-एक करके बांधता है, उन्हें बहुत कसकर नहीं बांधता है।
कुचले हुए घाव के किनारों की उपस्थिति में, उन्हें सर्जिकल उपचार के प्रकार के अनुसार एक्साइज किया जाता है, सभी गैर-व्यवहार्य ऊतक को हटा दिया जाता है। रक्तस्रावी वाहिकाओं और खुले इंट्राहेपेटिक पित्त नलिकाओं को लिगेट किया जाता है।
यदि यकृत के जहाजों से बड़े पैमाने पर रक्तस्राव को जल्दी से रोकना संभव नहीं है, तो हेपेटोडोडोडेनल लिगामेंट को ओमेंटल उद्घाटन में एक उंगली डालकर निचोड़ा जाना चाहिए। क्लैम्पिंग की डिग्री को कम करके, रक्तस्रावी यकृत वाहिकाओं का पता लगाया जाता है और लिगेट किया जाता है। परिसंचरण से जिगर के बहिष्करण की अवधि 10 मिनट से अधिक नहीं होनी चाहिए। इस अवधि को बढ़ाने की दुर्लभ आवश्यकता के साथ, समय-समय पर क्लैम्पिंग को रोकना आवश्यक है, कुछ समय के लिए पोर्टल शिरा और यकृत धमनी की धैर्य को बहाल करना।
कुचले हुए ऊतक के छांटने के बाद बनने वाले एक विस्तृत घाव को ऊपर वर्णित विधि का उपयोग करके अक्सर सीवन नहीं किया जा सकता है। पूरी तरह से हेमोस्टेसिस करने के बाद, घाव को एक बड़े ओमेंटम के साथ कवर किया जा सकता है, इसे कमजोर रूप से कड़े टांके के साथ घाव के किनारों पर ठीक कर सकता है और रक्त और पित्त के बहिर्वाह के लिए ओमेंटम के नीचे एक छिद्रित (अधिमानतः दो-लुमेन) सिलिकॉन ट्यूब रख सकता है। पश्चात की अवधि में।
जिगर के फटने के लिए धुंध टैम्पोन के उपयोग के लिए, जो पहले बहुत लोकप्रिय था, अब रवैया नाटकीय रूप से बदल गया है। यह टैम्पोन है जो अक्सर गंभीर पश्चात की जटिलताओं (आवर्ती रक्तस्राव, दमन) और रोगी की मृत्यु का मुख्य कारण बन जाता है। धुंध के साथ टैम्पोनिंग का उपयोग कम से कम तभी किया जा सकता है जब अन्य तरीकों से रक्तस्राव को रोकना असंभव हो। इसी समय, गर्म आइसोटोनिक सोडियम क्लोराइड समाधान के साथ सिक्त टैम्पोन का अस्थायी अंतःक्रियात्मक उपयोग एक सुविधाजनक और तर्कसंगत तकनीक है।
जिगर की चोट के लिए व्यापक शोधन और लोबेक्टोमी के लिए हाल ही में उत्साह का इलाज गंभीर रूप से किया जाना चाहिए, बिना ऑपरेशन के पैमाने का अत्यधिक विस्तार किए बिना, विशेष रूप से सहवर्ती आघात वाले रोगियों में। गैर-व्यवहार्य ऊतक को हटाने और रक्तस्राव को रोकने का प्रयास करना चाहिए। इस लक्ष्य को प्राप्त करने के लिए लोबेक्टॉमी पीड़ितों की बहुत कम संख्या में आवश्यक हो जाता है। चयनात्मक एंजियोग्राफी हस्तक्षेप की सीमा निर्धारित करने में बहुत मदद करती है।
ऑपरेशन लिवर ब्राइन में सिलिकॉन ड्रेनेज के अनिवार्य परिचय के साथ समाप्त होता है, जिसे इसके माध्यम से निर्वहन की पूर्ण समाप्ति के बाद ही हटा दिया जाता है।
रेट्रोपरिटोनियल स्पेस के अंगों को नुकसान।
1. ग्रहणी को नुकसान। ग्रहणी के रेट्रोपरिटोनियल भाग का टूटना सबसे अधिक बार अनुप्रस्थ दिशा होता है। कभी-कभी आंत का पूर्ण अनुप्रस्थ टूटना होता है।
घाव के किनारों के किफायती छांटने के बाद, दो-पंक्ति सीवन लगाया जाता है। एक पूर्ण गोलाकार टूटना के साथ, सम्मिलन को अंत-से-अंत तक लागू किया जाता है। आंत के ऊपर पेरिटोनियम को टांके की एक पंक्ति के साथ पेरिटोनाइज करके, यदि संभव हो तो, टांके लगाया जाता है। फ्लशिंग के साथ निरंतर आकांक्षा के लिए आंत के किनारे पेरिटोनियम में एक चीरा के माध्यम से रेट्रोपेरिटोनियल स्पेस में एक डबल-लुमेन सिलिकॉन ट्यूब डाली जाती है। ट्यूब के मुक्त सिरे को पेट की दीवार के पंचर के माध्यम से मिडलाइन चीरा के दाईं ओर लाया जाता है। सुनिश्चित करें कि ड्रेनेज ट्यूब आंत पर सिवनी लाइन के संपर्क में नहीं आती है। डीकंप्रेसन के लिए एक जांच ग्रहणी में ट्रांसनासली (या गैस्ट्रोस्टोमी के प्रकार से) डाली जाती है।
यदि सर्जन ग्रहणी पर लगाए गए टांके की विश्वसनीयता के बारे में अनिश्चित है, तो रेट्रोपरिटोनियल ऊतक के जल निकासी और ग्रहणी में पार्श्व उद्घाटन के साथ अपेक्षाकृत नरम जल निकासी ट्यूब के साथ एक माइक्रोगैस्ट्रोस्टोमी लगाने के अलावा, प्रारंभिक को पार करना आवश्यक है जेजुनम का हिस्सा और, चौराहे से 50-70 सेमी की दूरी पर, रॉक्स के अनुसार वाई-आकार का सम्मिलन लगाते हैं। अनुप्रस्थ आंत के मुक्त सिरे को बाएं हाइपोकॉन्ड्रिअम में अंत रंध्र (Maidl's jejunostomy) के रूप में बाहर लाया जाना चाहिए। एजुनोस-टॉम ग्रहणी को दरकिनार करते हुए, पूर्ण विकसित एंटरल फीडिंग की अनुमति देता है, और साथ ही साथ ग्रहणी से निकलने वाले चाइम का उपयोग करता है।
ग्रहणी की दीवार में एक बड़े दोष की उपस्थिति में, जिसे सामान्य तरीके से सीवन करना मुश्किल है, इस दोष को प्रारंभिक अवस्था में जेजुनम के लूप के साथ जोड़ दिया जा सकता है।
बाद की तारीख में किए गए हस्तक्षेप के साथ, जब रेट्रोपेरिटोनियल ऊतक का एक कफ पाया जाता है, आंतों के घाव का सरल टांके लगाना या जेजुनम के साथ इसे एनास्टोमोज़ करना आशाजनक नहीं होता है और रोग का निदान आमतौर पर प्रतिकूल होता है। एक निराशा ऑपरेशन के रूप में, पश्चात की अवधि में निरंतर आकांक्षा के लिए एक गैर-सक्शन डबल-लुमेन ट्यूब के घाव के माध्यम से आंत में परिचय की सिफारिश करना संभव है। आंत्र घाव को ट्यूब तक दो-पंक्ति सिवनी के साथ सीवन किया जाना चाहिए।
दूसरी जल निकासी ट्यूब (धुलाई के साथ लंबी अवधि की आकांक्षा के लिए डबल-लुमेन) को दमनकारी रेट्रोपरिटोनियल हेमेटोमा के क्षेत्र में रखा गया है। पेरिटोनियम की पिछली परत को सावधानीपूर्वक सीवन किया जाता है (अधिमानतः एक ओमेंटम के साथ सिवनी लाइन को मजबूत करने के साथ) और मैडल के जेजुनोस्टॉमी को लागू करें।
एक विशेष डबल-लुमेन नली की अनुपस्थिति में, आप दो साधारण रबड़ ट्यूबों का उपयोग कर सकते हैं, जिनमें से सिरों को ग्लास टी की दो शाखाओं पर रखा जाता है। ट्यूब की मशीन में जिसके माध्यम से हवा को चूसा जाएगा, कई छोटे साइड होल काट दिए जाते हैं। फ्लश करते समय, समय-समय पर इलेक्ट्रिक सक्शन को बंद करते हुए, आप सक्शन ट्यूब का उपयोग इसके माध्यम से एक उच्च स्टैंड पर लगे बर्तन से उदर गुहा द्रव के विभिन्न भागों में डालने के लिए कर सकते हैं।
ऑपरेटिंग कमरे में कोई भी बाँझ तरल (फ़्यूरासिलिन, नोवोकेन या आइसोटोनिक सोडियम क्लोराइड समाधान के समाधान) धोने के लिए उपयुक्त है, जो रोगी के हाइपोथर्मिया का कारण नहीं बनने के लिए, शरीर के तापमान पर पहले से गरम होना चाहिए।
न तो धोते समय और न ही उदर गुहा को निकालते समय, आपको पेरिटोनियम को धुंध से पोंछना चाहिए। धोते समय, दूषित आंत और पार्श्विका पेरिटोनियम की एक हल्की कोमल पानी के नीचे की रगड़ केवल रबर के दस्ताने में उंगलियों के साथ की जा सकती है, जबकि पेरिटोनियम से ढीले स्थिर दूषित फाइब्रिन जमा को हटाते हुए, बड़ी मात्रा में तरल में आंतों के छोरों को थोड़ा "धोया" जाता है। . हम इस मुद्दे पर इस तथ्य के कारण विशेष ध्यान देते हैं कि जब पेरिटोनियम घायल हो जाता है, तो पेरिटोनिटिस बहुत अधिक गंभीर रूप से आगे बढ़ेगा।
पेट की दीवार को लंबवत रूप से नहीं, बल्कि तिरछे छेद किया जाना चाहिए ताकि ट्यूब, एक तीव्र कोण पर झुके बिना, वांछित दिशा में उदर गुहा में प्रवेश करे। ट्यूब के पास की त्वचा को एक मजबूत धागे से सिला जाता है और इसके साथ ट्यूब को फिक्स किया जाता है, जिस पर रबर क्लैंप भी लगाया जा सकता है।
केवल लगातार केशिका रक्तस्राव को रोकने के लिए उदर गुहा में धुंध टैम्पोन स्थापित करने की अनुमति है और अत्यंत दुर्लभ मामलों में, विशेष संकेतों के लिए, जब, उदाहरण के लिए, उनका उपयोग डिस्कनेक्ट किए गए मलाशय के अविश्वसनीय रूप से टांके वाले घाव को बंद करने के लिए किया जाता है।
पेरिटोनिटिस के मामले में, पेट और जेजुनम के प्रारंभिक भाग को निकालना भी आवश्यक है। इस प्रयोजन के लिए, कई पार्श्व उद्घाटन के साथ एक अपेक्षाकृत पतली ट्यूब पेट में ट्रांसनासली पेश की जाती है। पेट की दीवार के माध्यम से अपने हाथ से जांच को महसूस करके, सर्जन इसे ग्रहणी में निर्देशित करने में मदद करता है। जेजुनम की जांच करने में सहायता बी.ए. के प्रस्ताव द्वारा प्रदान की जा सकती है। पेट की दीवार और फिर आंतों के माध्यम से इन घने क्षेत्रों को अपनी उंगलियों से पकड़कर, आसानी से ट्रेट्ज़ लिगामेंट के स्तर से नीचे की जांच की जा सकती है।
जांच की दीवार में पार्श्व उद्घाटन दोनों जेजुनम से और एक साथ पेट से ग्रहणी के साथ आकांक्षा की अनुमति देते हैं।
लैपरोटोमिक घाव को सुखाना। पूर्ण मांसपेशी छूट की उपस्थिति में एक लैपरोटोमिक घाव को सुखाना आवश्यक है। सबसे पहले, 2-3 बाधित टांके नाभि में एपोन्यूरोसिस पर लगाए जाते हैं और उसके बाद ही पेरिटोनियम को एक निरंतर कैटगट थ्रेड के साथ सीवन किया जाता है। एपोन्यूरोसिस को सीवन करने के लिए, यह आवश्यक है कि इसके किनारों को चमड़े के नीचे की वसा की परत से अच्छी तरह से अलग किया जाए, क्योंकि सिले हुए एपोन्यूरोटिक ऊतक के खराब संपर्क के कारण, वसा ऊतक का अंतःक्षेपण पश्चात की अवधि में घटना का जोखिम पैदा करता है।
घटना के कारणों में से एक रेक्टस म्यान की पूर्वकाल और पीछे की दीवारों के संगम के क्षेत्र में सुई के पार्श्व को पारित किए बिना केवल मध्य एपोन्यूरोसिस का टांके लगाना है। औसत दर्जे का एपोन्यूरोसिस, विशेष रूप से इसकी काफी चौड़ाई के साथ, अनुप्रस्थ दिशा में अपेक्षाकृत आसानी से स्तरीकृत होता है, जबकि इसके विभाजन के क्षेत्र में रेक्टस म्यान की पूर्वकाल और पीछे की दीवारों में तंतुओं का एक जटिल अंतःक्षेपण होता है जो धागे को रोकता है काट रहा है।
नाभि के नीचे एपोन्यूरोसिस को टांके लगाते समय, उस क्षेत्र में जहां रेक्टस म्यान की पीछे की दीवार अनुपस्थित है, आघात के लिए सर्जरी के दौरान, पश्चात की अवधि में अपरिहार्य सूजन को ध्यान में रखते हुए, 8-आकार के टांके लगाने की सलाह दी जाती है, जो हैं दांत निकलने की संभावना कम।
एक अविकसित चमड़े के नीचे की वसा परत और उदर गुहा के मध्यम संदूषण के साथ, त्वचा पर डोनाटी के लूप-आकार (ऊर्ध्वाधर गद्दे) टांके लगाने की सिफारिश करना संभव है, जिसकी मदद से चमड़े के नीचे की वसा की परत और त्वचा को एक साथ सीवन किया जाता है। हटाने योग्य टांके के साथ। चमड़े के नीचे की वसा परत में गुहा के विश्वसनीय उन्मूलन के लिए सीवन में, एपोन्यूरोसिस को पकड़ना आवश्यक है। गाँठ, सामान्य त्वचा सिवनी के विपरीत, सिवनी की बहुत रेखा पर स्थित होती है, न कि उस स्थान पर जहां सुई इंजेक्ट की जाती है।
पेट के खोखले अंगों को नुकसान पहुंचाने वाले रोगियों में चमड़े के नीचे की वसा परत के एक स्पष्ट, विशेष रूप से अत्यधिक विकास के साथ, लैपरोटोमिक घाव के दमन का एक उच्च जोखिम हमेशा होता है। ऐसे मामलों में दमन को रोकने के सबसे प्रभावी तरीकों में से एक रेडॉन के अनुसार प्रारंभिक पश्चात की अवधि में निरंतर आकांक्षा के साथ चमड़े के नीचे की वसा परत का जल निकासी है। उसी समय, घाव के स्राव (रक्त, ऊतक द्रव) को टांके वाले घाव से निकाला जाता है, जो सूक्ष्मजीवों के लिए एक अच्छे प्रजनन स्थल के रूप में कार्य करता है और पोस्टऑपरेटिव दमन के विकास में योगदान करने वाले मुख्य कारकों में से एक है। कोई भी "स्नातक" घाव में अनिवार्य रूप से जमा होने वाली सामग्री को पूरी तरह से हटाने को सुनिश्चित नहीं कर सकता है। लंबे समय तक आकांक्षा के दौरान घाव में बनाया गया वैक्यूम भी इसकी दीवारों को बंद करने में योगदान देता है, एक बाँझ तरल के साथ घाव की ओर एक सिरिंज के साथ एक दीवार के रूप में कार्य करना, कुंडलाकार जल निकासी को कुल्ला करना आसान है। कुंडलाकार जल निकासी को हटाते समय, इसका एक सिरा त्वचा के स्तर पर पार हो जाता है, अर्थात वे त्वचा के टांके हटाते समय कार्य करते हैं।
पश्चात की अवधि में उपचार की विशेषताएं।पेरिटोनिटिस की अनुपस्थिति में संचालित मरीजों, यदि संयुक्त आघात के अन्य घटक अनुमति देते हैं, तो उन्हें बिस्तर पर जल्दी सक्रिय किया जाना चाहिए, जिससे उन्हें ऑपरेशन के 1-2 दिन बाद बैठने की इजाजत मिल सके।
खिलाने का समय पेट और आंतों के पोस्टऑपरेटिव पैरेसिस के प्रतिगमन की दर पर अंतर-पेट के घावों के स्थानीयकरण पर निर्भर करता है। इलियम और बृहदान्त्र की चोटों के शुरुआती चरणों में टांके लगाने से ऑपरेशन के अगले दिन (स्पष्ट पैरेसिस की अनुपस्थिति में) तरल पदार्थ के छोटे हिस्से को निर्धारित करने की अनुमति मिलती है। यदि पहले दिन पीने से ठहराव और उल्टी नहीं होती है, तो आप तरल भोजन खिलाना शुरू कर सकते हैं।
सर्जरी में आम तौर पर स्वीकृत संकेतों के अनुसार क्षति की पूरी मात्रा की प्रकृति को ध्यान में रखते हुए सामान्य चिकित्सीय उपाय और जलसेक चिकित्सा की जाती है।
संशोधित रेडॉन ड्रेनेज (या रिंग ड्रेनेज) का उपयोग करते समय, एक बाँझ तरल (फुरसिलिन समाधान, आदि) को दिन में 2-3 बार एक रबर ट्यूब को पंचर करके एक सिरिंज के साथ इंजेक्ट किया जाता है, इस प्रकार मुख्य ड्रेनेज चैनल को धोता है। एक दूषित घाव के साथ, एक एंटीबायोटिक या एंटीसेप्टिक समाधान अस्थायी रूप से एक्सपोज़र पैदा करने के लिए इंजेक्ट किया जा सकता है, जबकि नली को चुटकी बजाते हुए जिससे आकांक्षा की जाती है।
ऑपरेशन के 2 दिन बाद से पहले रेडॉन ड्रेनेज को हटाया नहीं जाना चाहिए।
इस पुस्तक के ढांचे के भीतर, चिकित्सीय उपायों के पूरे परिसर को विस्तार से कवर करना संभव नहीं है। पेरिटोनिटिस के साथ किया गया। दर्दनाक पेरिटोनिटिस में, उपचार मूल रूप से अन्य फैलाना पेरिटोनिटिस के उपचार से भिन्न नहीं होता है, जिसमें एपेंडिकुलर मूल के पेरिटोनिटिस भी शामिल है।
पश्चात की अवधि में पेरिटोनिटिस वाले रोगी को बिस्तर के सिर के अंत के साथ स्थिति में होना चाहिए। दुर्भाग्य से, इस प्रसिद्ध शल्य चिकित्सा आवश्यकता को अक्सर उपेक्षित किया जाता है। रोगी की इस स्थिति में एक ट्रांसनासल जांच के माध्यम से छोटी आंतों की सामग्री को हटाने को कमजोर निर्वहन के साथ लंबे समय तक आकांक्षा द्वारा किया जाना चाहिए।
शरीर के वातावरण में इलेक्ट्रोलाइट्स के स्तर के निरंतर सटीक नियंत्रण के लिए एक चिकित्सा संस्थान में शर्तों की अनुपस्थिति में और पानी से धोना तरल पदार्थ में, हम शास्त्रीय पेरिटोनियल डायलिसिस के उपयोग का सहारा लेने की अनुशंसा नहीं करते हैं। ऐसे मामलों में शरीर से विषाक्त उत्पादों का उन्मूलन जबरन ड्यूरिसिस के माध्यम से किया जाना अधिक समीचीन है।
उदर गुहा में पेश किए गए माइक्रोइरिगेटर्स का उपयोग समय-समय पर उन पर एंटीबायोटिक समाधानों को प्रभावित करने के लिए किया जाना चाहिए।
वर्तमान में सबसे लोकप्रिय नए व्यापक स्पेक्ट्रम एंटीबायोटिक हैं। हालांकि, हालांकि पेनिसिलिन को लंबे समय से पेरिटोनिटिस के दौरान बोए गए माइक्रोफ्लोरा को प्रभावित करने का एक अपर्याप्त प्रभावी साधन माना जाता है, जब इसे उदर गुहा में (3-4 घंटे के अंतराल पर) प्रति दिन 24,000,000-30,000,000 आईयू तक एक साथ इंट्रामस्क्युलर इंजेक्शन के साथ पेश किया जाता है। 8,000,000- 16 मिलियन यूनिट प्रति दिन, हमने बार-बार गंभीर पेरिटोनिटिस वाले रोगियों का इलाज हासिल किया है।
विशेष मीडिया और जटिल अवायवीय कक्षों के उपयोग के बिना जीवाणु निदान के सामान्य तरीके, दुर्भाग्य से, सूक्ष्मजीवों के संघ की पूरी तस्वीर नहीं देते हैं जो पेरिटोनिटिस का कारण बनते हैं, जिसके परिणामस्वरूप उपचार में एंटीबायोटिक संवेदनशीलता के बारे में कोई जानकारी नहीं है। पेरिटोनिटिस। इसलिए, केवल सूक्ष्मजीवों के बोए गए रूप के प्रति संवेदनशीलता को निर्धारित करने पर ध्यान केंद्रित करना हमेशा सही नहीं होता है।
किसी भी मामले में, पेरिटोनिटिस के उपचार में पेनिसिलिन की बड़ी खुराक अक्सर एक स्पष्ट सकारात्मक प्रभाव देती है, जिसे संवेदनशीलता पर प्राप्त आंकड़ों द्वारा हमेशा समझाया नहीं जाता है।
बेंज़िलपेनिसिलिन को अर्ध-सिंथेटिक पेनिसिलिन के साथ जोड़ा जा सकता है।
जो भी एंटीबायोटिक्स का उपयोग किया जाता है, उन्हें बड़ी मात्रा में विलायक में उदर गुहा में इंजेक्ट किया जाना चाहिए, सबसे पहले, ताकि समाधान उदर गुहा के सभी हिस्सों में प्रवेश कर सके, और दूसरा, ताकि अत्यधिक उच्च सांद्रता हो। एंटीबायोटिक पेरिटोनियम को परेशान नहीं करता है। फाउलर की स्थिति में, उदर गुहा में पेश किया गया एक्सयूडेट और द्रव धीरे-धीरे छोटे श्रोणि में बह जाता है। ऊपर वर्णित जल निकासी के अनुसार एक्सयूडेट को सक्रिय रूप से हटाने के लिए, एक विद्युत कंपन पंप का उपयोग करके इसके एक छोर से निरंतर आकांक्षा जुड़ी हुई है। उसी समय, वायु जल निकासी ट्यूब के दूसरे छोर के माध्यम से प्रवेश करती है, आसन्न संरचनाओं के किनारे जल निकासी छेद के आसंजन को रोकती है। आकांक्षा को बंद किए बिना, जल निकासी ट्यूब को समय-समय पर बाँझ तरल से धोया जाता है।
गंभीर पेरिटोनिटिस के उपचार में, आधुनिक साधनों की पूरी श्रृंखला का उपयोग किया जाना चाहिए। एन.वी. स्किलीफोसोव्स्की रिसर्च इंस्टीट्यूट ऑफ इमरजेंसी मेडिसिन में, हम मजबूर ड्यूरिसिस का उपयोग करते हैं, गर्दन पर वक्ष लसीका वाहिनी के जल निकासी के साथ शुद्ध लिम्फ की रक्तप्रवाह में वापसी होती है। हम व्यक्तिगत रूप से अमीनो एसिड, वसा इमल्शन के एक पूर्ण परिसर सहित जलसेक चिकित्सा, प्रतिरक्षा चिकित्सा, पैरेंट्रल पोषण निर्धारित करते हैं। हम आंतों के पेरिस्टलसिस की विद्युत उत्तेजना करते हैं, स्पष्ट पैरेसिस में कमी के साथ, हम एक जांच द्वारा जेजुनम में सुधारात्मक खारा समाधान की प्रारंभिक धीमी शुरूआत करते हैं, आंतों के काइम के करीब एकाग्रता में, और पोषण मिश्रण पेश करते हैं। मरीजों का इलाज हाइपरबेरिक ऑक्सीजनेशन, फिजियोथेरेपी अभ्यास आदि से किया जाता है।
स्थानीय जटिलताओं का उपचार।लैपरोटोमिक घाव (लगभग किसी भी अन्य घाव के दमन के साथ) के दमन के साथ, हमने घाव के किनारों के पारंपरिक कमजोर पड़ने को पैकिंग के साथ छोड़ दिया। इसके बजाय, हम उत्सव के घाव की पूरी लंबाई पर एक डबल-लुमेन सिलिकॉन जल निकासी स्थापित करते हैं, जिसके चौड़े चैनल में छोटे साइड छेद होते हैं। एक इंजेक्शन सुई को ट्यूब के संकीर्ण चैनल में डालें, जो मेडिकल ड्रॉपर सिस्टम से जुड़ा हो। हम एक ग्लास एडेप्टर के माध्यम से ट्यूब के चौड़े चैनल को नकारात्मक दबाव वाले कंटेनर में जाने वाली नली से जोड़ते हैं।
एक विशेष डबल-लुमेन ड्रेनेज ट्यूब की अनुपस्थिति में, आप इसके लुमेन में पर्याप्त रूप से घने पतले माइक्रोइरिगेटर को पेश करके एक पारंपरिक सिलिकॉन ट्यूब का उपयोग कर सकते हैं। इस मामले में, माइक्रोइरिगेटर को एक रबर आस्तीन के साथ एक ग्लास टी के माध्यम से ट्यूब में पारित करके जकड़न प्राप्त की जाती है, जैसा कि दिखाया गया है।
एक उत्सव घाव की अपेक्षाकृत छोटी गुहा के साथ, निरंतर आकांक्षा (एक विद्युत कंपन बेदखलदार का उपयोग करके) एक डबल-लुमेन ट्यूब के एक विस्तृत चैनल के माध्यम से एक पतली चैनल के माध्यम से बाँझ तरल के एक साथ निरंतर ड्रिप जलसेक के साथ किया जाता है। ड्रेनेज ट्यूब का लगातार फ्लशिंग इसके रुकावट को रोकता है: जैसे ही यह जमा होता है, एक्सयूडेट को तुरंत फ्लशिंग तरल के साथ ट्यूबों की एक प्रणाली के माध्यम से एक भली भांति बंद करके सील किए गए कांच के बर्तन में हटा दिया जाता है।
बड़े प्युलुलेंट गुहाओं के साथ, ऊतक टुकड़ी के साथ, गठित पार्श्व स्पर्स से एक्सयूडेट की निकासी अपर्याप्त हो सकती है। इन मामलों में, हम न केवल जल निकासी ट्यूब के आंशिक धुलाई का उपयोग करते हैं, बल्कि स्वयं शुद्ध गुहा के भी, इसे समय-समय पर धोने के समाधान से भरते हैं।
सहवर्ती आघात वाले रोगियों में विधि का विशेष महत्व है, जब रीढ़, अंगों की हड्डियों के फ्रैक्चर की उपस्थिति के कारण रोगी की गतिहीनता, लंबे समय तक कोमा नाटकीय रूप से उपचार की टैम्पोन विधि के उपयोग को जटिल बनाती है, जिसके लिए लगातार ड्रेसिंग की आवश्यकता होती है परिवर्तन।
पेट के फोड़े के एस्पिरेशन ट्रीटमेंट के मामले में, एक असामान्य इलेक्ट्रिक वाइब्रो-सक्शन डिवाइस का उपयोग करने की सलाह दी जाती है, जो 120-140 सेमी पानी के क्रम का रेयरफैक्शन देता है। कला।, और इसके आधार पर एल.एल. 50 सेमी से अधिक पानी के रेयरफैक्शन पर। कला।, ड्रेनेज ट्यूब के उद्घाटन के लिए आंतों की दीवार के सक्शन से वेध और आंतों के फिस्टुला का विकास हो सकता है।
एक समायोज्य वैक्यूम स्तर के साथ एक एस्पिरेटर की अनुपस्थिति में, एक गैर-सक्शन ड्रेनेज ट्यूब को पेश करने की सलाह दी जाती है, जिसका डिज़ाइन ऊपर वर्णित है, इंट्रा-पेट के फोड़े की गुहा में।
जब आंतों का फिस्टुला उदर गुहा के फोड़े में खुलता है तो हमने बार-बार फ्लशिंग के साथ आकांक्षा का सफलतापूर्वक उपयोग किया है। इस मामले में, डबल-लुमेन ड्रेनेज ट्यूब का व्यास सामान्य से थोड़ा बड़ा होना चाहिए।
पोस्टऑपरेटिव अवधि में एक टांके वाले आंतों के घाव या एनास्टोमोसिस के टांके की असंगति के मामले में, आपातकालीन रिलेपरोटॉमी का संकेत दिया जाता है। इस जटिलता के लक्षण अक्सर मिट जाते हैं और अक्सर नशा, क्षिप्रहृदयता, फैलाना पेट दर्द, मांसपेशियों में तनाव की अनुपस्थिति में आंतों के पैरेसिस और अस्पष्ट रूप से व्यक्त शेटकिन-ब्लमबर्ग लक्षण के साथ प्रकट होते हैं।
पहले से विकसित पेरिटोनिटिस के साथ, बाद की तारीख में आंतों की क्षति के लिए किए गए प्राथमिक ऑपरेशन के लिए टांके की असंगति के लिए रणनीति समान होनी चाहिए। हम एक बार फिर इस बात पर जोर देते हैं कि प्युलुलेंट पेरिटोनिटिस के साथ, किसी को टांके लगाने वाले आंत्र दोषों का सहारा नहीं लेना चाहिए। पेरिटोनिटिस के साथ उदर गुहा में, केवल बरकरार आंतों के लूप रहना चाहिए।
अंत में, हम इस बात पर जोर देते हैं कि रिंसिंग और आकांक्षा के साथ हर्मेटिक ड्रेनेज की विधि द्वारा दमनकारी प्रक्रियाओं के उपचार के लिए, प्रसिद्ध अनुभव और रोगी के उपचार में शामिल सभी चिकित्सा कर्मियों के अपने कर्तव्यों के लिए एक अत्यंत ईमानदार रवैया आवश्यक है।
क्या आपने कभी सोचा है कि गोली मारकर कैसा लगता है? शरीर में क्या होता है जब एक गोली त्वचा को भेदती है, मांसपेशियों को चीरती है, हड्डियों को कुचलती है? बंदूक की गोली का घाव किसी भी अन्य प्रकार के घाव से काफी अलग होता है। इनलेट तुरंत परिगलन के क्षेत्र से घिरा हुआ है, ऊतक को बहाल करना अब संभव नहीं है। और, दुर्भाग्य से, साल-दर-साल एक सामान्य व्यक्ति के लिए भी गोली चलने की संभावना बढ़ जाती है ..

ज्यादातर मामलों में गोली पीड़ित के शरीर में नहीं जाती। रास्ते में एक हड्डी से मिलने के बाद, यह रिकोषेट करना शुरू कर देता है, जिससे और भी अधिक नुकसान होता है।
महिला शेयर

गंभीर रूप से घायल महिलाएं पुरुषों की तुलना में 14% अधिक बार जीवित रहती हैं। वैज्ञानिकों का मानना है कि यह घायल प्रतिरक्षा प्रणाली पर पुरुष सेक्स हार्मोन के नकारात्मक प्रभावों के कारण हो सकता है।
जीवन या मृत्यु

बंदूक की गोली के घाव से बचने की संभावना कई कारकों पर निर्भर करती है। महत्वपूर्ण बात यह है कि घाव का स्थान, खून की कमी का स्तर और पीड़ित को कितनी जल्दी अस्पताल ले जाया जाता है। कुल मिलाकर, पिछली चौथाई सदी में पहले की तुलना में ४०% अधिक लोग बंदूक की गोली के घाव से बच गए हैं।
सिर पर गोली मारना

जब सिर में गोली मार दी जाती है, तो गोली मस्तिष्क से इतनी तेज़ी से उड़ती है कि ऊतक फटे नहीं हैं, लेकिन जैसे कि उन्हें पक्षों पर धकेल दिया जाता है। हालाँकि, परिणाम अभी भी वही है।
शरीर की ओर

घायल होने पर शरीर के किनारे का भी बहुत महत्व होता है। बाईं ओर एक शॉट महत्वपूर्ण रक्तस्राव का कारण बनता है, जबकि दाहिनी ओर के घाव से कम खून बहता है। यहां सिर्फ दबाव कम है।
खून बह रहा है

अधिकतर, घायल व्यक्ति की मृत्यु रक्तस्राव के परिणामस्वरूप होती है, न कि चोट के परिणामस्वरूप। यानी अगर शत-प्रतिशत मामलों में डॉक्टर समय पर मौके पर पहुंच जाते तो अधिकतर मौतों को रोका जा सकता था।
संक्रमणों

सबसे बुरा पेट में घाव होगा। पीड़ितों को बचाने के लिए डॉक्टरों को बहुत प्रयास करना होगा, और फिर परिणामों को मज़बूती से रोकना होगा। एक क्षतिग्रस्त पेट या आंत तुरंत संक्रमण फैला देगा।
प्रक्षेपवक्र

सिर के पिछले हिस्से में पीछे से लगी एक गोली वास्तव में एक व्यक्ति को जीवित रहने का मौका देती है। साथ ही, साइड से एक हेडशॉट घातक होने की गारंटी है। ऐसा इसलिए है क्योंकि एक सीधी प्रक्षेपवक्र में उड़ने वाली गोली आमतौर पर मस्तिष्क के केवल एक गोलार्ध को नष्ट कर देती है, लेकिन बगल से एक गोली दोनों को नष्ट कर देगी।
शॉक वेव
शरीर के संपर्क में, गोली एक शॉक वेव उत्पन्न करती है जो 1565 मीटर / सेकंड की गति से फैलती है। फिर प्रक्षेप्य की गतिज ऊर्जा को ऊतकों में स्थानांतरित कर दिया जाता है, जिससे ऊतकों को नष्ट करने वाले लंबे समय तक दोलनों की घटना होती है।
कैलिबर और घाव

AKM से 7.62x39mm की गोली वाला घाव 5.45x39 कैलिबर वाले घाव से कम खतरनाक होगा - AK74 की गोली ऊतक में प्रवेश करते ही लुढ़कने लगेगी और बहुत अधिक नुकसान पहुंचाएगी।