– μεταδοτική λοίμωξη από πρωτόζωα που προκαλείται από παθογόνα πρωτόζωα του γένους Plasmodium και χαρακτηρίζεται από παροξυσμική, υποτροπιάζουσα πορεία. Τα συγκεκριμένα συμπτώματα της ελονοσίας είναι οι επαναλαμβανόμενες κρίσεις πυρετού, ηπατοσπληνομεγαλίας και αναιμίας. Κατά τη διάρκεια των εμπύρετων επεισοδίων σε ασθενείς με ελονοσία, εναλλασσόμενα στάδια ρίγη, ζέστη και ιδρώτα είναι σαφώς ορατά. Η διάγνωση της ελονοσίας επιβεβαιώνεται από την ανίχνευση του falciparum plasmodium σε ένα επίχρισμα ή παχιά σταγόνα αίματος, καθώς και από τα αποτελέσματα ορολογική διάγνωση. Για την αιτιολογική θεραπεία της ελονοσίας, χρησιμοποιούνται ειδικά αντιπρωτοζωικά φάρμακα (κινίνη και τα ανάλογα της).

Γενικές πληροφορίες

Αιτίες ελονοσίας
Η μόλυνση του ανθρώπου συμβαίνει μέσω του τσιμπήματος ενός μολυσμένου θηλυκού κουνουπιού, με το σάλιο του οποίου τα σποροζωίδια διεισδύουν στο αίμα του ενδιάμεσου ξενιστή. Στο ανθρώπινο σώμα, το παθογόνο της ελονοσίας διέρχεται από τις φάσεις των ιστών και των ερυθροκυττάρων της ασεξουαλικής ανάπτυξής του. Η ιστική φάση (εξωερυθροκυτταρική σχιζογονία) εμφανίζεται στα ηπατοκύτταρα και μακροφάγα ιστών, όπου τα σποροζωίδια μετασχηματίζονται διαδοχικά σε τροφοζωίτες ιστών, σχιζόντες και μεροζωίτες. Στο τέλος αυτής της φάσης, οι μεροζωίτες διεισδύουν στα ερυθρά αιμοσφαίρια, όπου εμφανίζεται η ερυθροκυτταρική φάση της σχιζογονίας. Στα κύτταρα του αίματος, οι μεροζωίτες μετατρέπονται σε τροφοζωίτες και στη συνέχεια σε σχιζόντες, από τους οποίους, ως αποτέλεσμα της διαίρεσης, σχηματίζονται και πάλι μεροζωίτες. Στο τέλος αυτού του κύκλου, τα ερυθρά αιμοσφαίρια καταστρέφονται και οι μεροζωίτες που απελευθερώνονται εισάγονται σε νέα ερυθρά αιμοσφαίρια, όπου ο κύκλος των μετασχηματισμών επαναλαμβάνεται ξανά. Ως αποτέλεσμα 3-4 κύκλων ερυθροκυττάρων, σχηματίζονται γαμετοκύτταρα - ανώριμα αρσενικά και θηλυκά αναπαραγωγικά κύτταρα, η περαιτέρω (σεξουαλική) ανάπτυξη των οποίων συμβαίνει στο σώμα του θηλυκού κουνουπιού Anopheles.
Η παροξυσμική φύση των εμπύρετων κρίσεων στην ελονοσία σχετίζεται με τη φάση των ερυθροκυττάρων της ανάπτυξης του πλασμωδίου της ελονοσίας. Η ανάπτυξη του πυρετού συμπίπτει με τη διάσπαση των ερυθρών αιμοσφαιρίων και την απελευθέρωση μεροζωιτών και των μεταβολικών προϊόντων τους στο αίμα. Ουσίες ξένες προς το σώμα έχουν γενική τοξική δράση, προκαλώντας πυρετογόνο αντίδραση, καθώς και υπερπλασία των λεμφοειδών και δικτυοενδοθηλιακών στοιχείων του ήπατος και της σπλήνας, που οδηγεί σε διόγκωση αυτών των οργάνων. Η αιμολυτική αναιμία στην ελονοσία είναι συνέπεια της διάσπασης των ερυθρών αιμοσφαιρίων.
Συμπτώματα ελονοσίας
Κατά τη διάρκεια της ελονοσίας, υπάρχει μια περίοδος επώασης, μια περίοδος πρωτογενών οξειών εκδηλώσεων, μια δευτερογενής λανθάνουσα περίοδος και μια περίοδος υποτροπής. Η περίοδος επώασης για την ελονοσία τριών ημερών και την ελονοσία ωοειδούς διαρκεί 1-3 εβδομάδες, για την τετραήμερη ελονοσία - 2-5 εβδομάδες, για την τροπική - περίπου 2 εβδομάδες. Τυπικός κλινικά σύνδρομαΓια όλες τις μορφές ελονοσίας υπάρχουν η εμπύρετη, ηπατολιενική και αναιμική.
Η ασθένεια μπορεί να ξεκινήσει οξεία ή με βραχυπρόθεσμα πρόδρομα φαινόμενα - κακουχία, χαμηλός πυρετός, κεφαλαλγία. Τις πρώτες ημέρες ο πυρετός έχει υποχωρητικό χαρακτήρα, αργότερα γίνεται διαλείπουσα. Ένας τυπικός παροξυσμός ελονοσίας αναπτύσσεται την 3-5η ημέρα και χαρακτηρίζεται από διαδοχική αλλαγή φάσεων: ρίγη, ζέστη και ιδρώτας. Η επίθεση συνήθως ξεκινά το πρώτο μισό της ημέρας με τρομερά ρίγη και αύξηση της θερμοκρασίας του σώματος, που αναγκάζουν τον ασθενή να πάει για ύπνο. Κατά τη διάρκεια αυτής της φάσης, σημειώνονται ναυτία, πονοκέφαλοι και μυϊκοί πόνοι. Το δέρμα γίνεται χλωμό, «χήνος», τα άκρα είναι κρύα. εμφανίζεται ακροκυάνωση.
Μετά από 1-2 ώρες, η φάση ψύχους δίνει τη θέση της στον πυρετό, ο οποίος συμπίπτει με την αύξηση της θερμοκρασίας του σώματος στους 40-41 °C. Εμφανίζονται υπεραιμία, υπερθερμία, ξηροδερμία, ένεση σκληρού χιτώνα, δίψα, διόγκωση του ήπατος και της σπλήνας. Μπορεί να εμφανιστεί ενθουσιασμός, παραλήρημα, σπασμοί και απώλεια συνείδησης. Σε υψηλό επίπεδο, η θερμοκρασία μπορεί να διατηρηθεί για έως και 5-8 ώρες ή περισσότερο, μετά την οποία εμφανίζεται άφθονη εφίδρωση, απότομη μείωση της θερμοκρασίας του σώματος σε κανονικό επίπεδο, που σηματοδοτεί το τέλος μιας επίθεσης πυρετού ελονοσίας. Με την τριήμερη ελονοσία, οι κρίσεις επαναλαμβάνονται κάθε 3η μέρα, με την τετραήμερη ελονοσία - κάθε 4η ημέρα, κ.λπ. Την 2-3η εβδομάδα, αναπτύσσεται αιμολυτική αναιμία, εμφανίζονται υποβακτηριακά δέρματα και σκληροί με φυσιολογικό χρωματισμό ούρων και κοπράνων.
Η έγκαιρη θεραπεία μπορεί να σταματήσει την ανάπτυξη της ελονοσίας μετά από 1-2 κρίσεις. Χωρίς ειδική θεραπείαΗ διάρκεια της ελονοσίας τριών ημερών είναι περίπου 2 χρόνια, τροπική - περίπου 1 έτος, ελονοσίας οβάλ - 3-4 χρόνια. Σε αυτή την περίπτωση, μετά από 10-14 παροξυσμούς, η μόλυνση εισέρχεται σε λανθάνον στάδιο, το οποίο μπορεί να διαρκέσει από αρκετές εβδομάδες έως 1 χρόνο ή και περισσότερο. Συνήθως, μετά από 2-3 μήνες φαινομενικής ευεξίας, αναπτύσσονται πρώιμες υποτροπές ελονοσίας, οι οποίες προχωρούν με τον ίδιο τρόπο όπως οι οξείες εκδηλώσεις της νόσου. Οι όψιμες υποτροπές συμβαίνουν μετά από 5-9 μήνες - κατά τη διάρκεια αυτής της περιόδου οι κρίσεις έχουν περισσότερες ήπια πορεία.
Επιπλοκές της ελονοσίας
Το αλγικό ελονοσίας συνοδεύεται από ανάπτυξη κολλπτοειδούς κατάστασης με αρτηριακή υπόταση, νηματοειδή παλμό, υποθερμία, μειωμένα τενοντιακά αντανακλαστικά, ωχρότητα δέρμα, κρύος ιδρώτας. Συχνά εμφανίζεται διάρροια και αφυδάτωση. Τα σημεία ρήξης σπλήνα στην ελονοσία εμφανίζονται αυθόρμητα και περιλαμβάνουν πόνος στο στιλέτοστην κοιλιά με ακτινοβολία στον αριστερό ώμο και την ωμοπλάτη, έντονη ωχρότητα, κρύος ιδρώτας, μειωμένη αρτηριακή πίεση, ταχυκαρδία, σφυγμός που μοιάζει με νήμα. Ο υπέρηχος αποκαλύπτει ελεύθερο υγρό στην κοιλιακή κοιλότητα. Σε περίπτωση απουσίας έκτακτης ανάγκης χειρουργική επέμβασηο θάνατος επέρχεται γρήγορα από οξεία απώλεια αίματος και υπογκαιμικό σοκ.
Η έγκαιρη και σωστή αντιμετώπιση της ελονοσίας οδηγεί σε ταχεία ανακούφιση των κλινικών εκδηλώσεων. Οι θάνατοι κατά τη διάρκεια της θεραπείας συμβαίνουν σε περίπου 1% των περιπτώσεων, συνήθως σε περίπλοκες μορφές τροπική ελονοσία.
Δεν υπάρχει εμβόλιο για την ελονοσία. Σύμφωνα με ορισμένες εκτιμήσεις, το 40% των ανθρώπων στη γη κινδυνεύουν να προσβληθούν από ελονοσία. Σε όλο τον κόσμο, μεταξύ 350 και 500 εκατομμυρίων περιπτώσεων αυτής της ασθένειας αναφέρονται ετησίως.
Η ελονοσία στοιχίζει πάνω από ένα εκατομμύριο ζωές κάθε χρόνο. Για τα παιδιά, η ελονοσία είναι η 4η πιο θανατηφόρα ασθένεια στις αναπτυσσόμενες χώρες. Τι είναι λοιπόν η ελονοσία και πώς μπορείτε να αποτρέψετε την εξάπλωσή της;
Ελονοσία: πρόληψη και γεγονότα. Κρατήστε την οικογένειά σας ασφαλή

Πιθανότατα έχετε ακούσει για κρούσματα ελονοσίας στις ειδήσεις ή έχετε διαβάσει για αυτό στις ταξιδιωτικές συμβουλές. Τι είναι όμως η ελονοσία; Κινδυνεύετε εσείς και η οικογένειά σας να μολυνθείτε; Πώς να παραμείνετε ασφαλείς;
Τι είναι η ελονοσία;
Η ελονοσία έχει ουσιαστικά εξαλειφθεί στις ανεπτυγμένες χώρες, αλλά οι άνθρωποι εξακολουθούν να μπορούν να μολυνθούν, ειδικά όταν ταξιδεύουν σε χώρες με ενεργά κρούσματα ελονοσίας. Ορισμένοι ειδικοί αναφέρουν ότι στην Ευρώπη και τις Ηνωμένες Πολιτείες, όπου η ελονοσία θεωρήθηκε εξαλειφθείσα, άρχισαν να καταγράφονται και πάλι κρούσματα ελονοσίας το 2010. Ορισμένοι επιστήμονες πιστεύουν ότι αυτό οφείλεται στην υπερθέρμανση του πλανήτη και στην ανάπτυξη του τουρισμού. Στη Ρωσία, η ελονοσία εξαλείφθηκε κατά τη σοβιετική εποχή. Αλλά στις χώρες της πρώην ΕΣΣΔ: στο Αζερμπαϊτζάν, το Τατζικιστάν, την Αρμενία, το Τουρκμενιστάν, το Ουζμπεκιστάν και το Νταγκεστάν, παραμένουν υπολειμματικές εστίες μόλυνσης, όπου καταγράφονται ετησίως κρούσματα της νόσου. Στη Ρωσία, η ελονοσία εισάγεται κυρίως από το 2000 έως το 2010, καταγράφηκαν 3998 περιπτώσεις εισαγόμενης ελονοσίας. Επίσης, λόγω της ανεξέλεγκτης μετανάστευσης ανθρώπων από τις χώρες της πρώην ΕΣΣΔ, άρχισαν να εμφανίζονται φυσικές εστίες ελονοσίας στον Καύκασο και την περιοχή της Μόσχας.
Σχετικά με αυτό θανατηφόρα ασθένειαΔεν μπορείς να είσαι απρόσεκτος.
U υγιές άτομοΗ ελονοσία μπορεί να εμφανιστεί με συμπτώματα που μοιάζουν με κρυολόγημα. Ωστόσο, για τα παιδιά που δεν έχουν πρόσβαση σε ιατρική περίθαλψη, η ελονοσία μπορεί να οδηγήσει σε επιπλοκές που μπορεί να κάνουν την ελονοσία θανατηφόρα. Σύμφωνα με τα Κέντρα Ελέγχου και Πρόληψης Νοσημάτων, το 2013 υπήρχαν 198 εκατομμύρια περιπτώσεις ελονοσίας παγκοσμίως και περίπου 500.000 άνθρωποι πέθαναν εξαιτίας της. Οι περισσότεροι θάνατοι συμβαίνουν μεταξύ παιδιών στην Αφρική.
Ελονοσία στη Ρωσία και στον κόσμο: Πού βρίσκονται οι εστίες της ελονοσίας;
Η ελονοσία μπορεί να βρεθεί σχεδόν παντού, με ιδιαίτερα μεγάλες εστίες στην Ασία, την Αφρική, την Αυστραλία, την Κεντρική Αμερική, τη Μέση Ανατολή, τα νησιά της Καραϊβικής και τη Νέα Ζηλανδία. Τα πιο θανατηφόρα στελέχη εντοπίζονται στα νησιά του Σολομώντα, την Ινδική υποήπειρο, την Αφρική, την Παπούα Νέα Γουινέα και την Αϊτή. Ενδημικές περιοχές ελονοσίας: Σιέρα Λεόνε, Λιβερία και Γουινέα.
Εάν σχεδιάζετε να ταξιδέψετε σε μια χώρα όπου υπάρχει υψηλός κίνδυνος να προσβληθείτε από ελονοσία, είναι σημαντικό να γνωρίζετε όλους τους πιθανούς κινδύνους. Εάν πρόκειται να πάτε σε μια τέτοια χώρα, θα πρέπει να μιλήσετε με το γιατρό σας πριν ταξιδέψετε και να πάρετε μια φαρμακευτική αγωγή για την πρόληψη της ελονοσίας (η οποία μπορεί να διαρκέσει έως και 2 εβδομάδες). Ο ιστότοπος των Κέντρων Ελέγχου και Πρόληψης Νοσημάτων έχει έναν εύχρηστο χάρτη που δείχνει ποιες χώρες διατρέχουν τον μεγαλύτερο κίνδυνο να προσβληθούν από ελονοσία.
Ακόμα κι αν μείνετε στη Ρωσία, κρούσματα μόλυνσης από ελονοσία εμφανίζονται ακόμη και εδώ στην περιοχή της Μόσχας και στον Καύκασο, αφού οι εστίες της έχουν αρχίσει και πάλι να εμφανίζονται στο έδαφος της χώρας μας, οπότε όλοι μπορεί να κινδυνέψουν. Όπου εντοπίζονται ελονοσιακά κουνούπια (γένος Anopheles), εκεί μπορεί να εμφανιστεί και ελονοσία. Στη Ρωσία, τα κουνούπια αυτού του γένους ζουν σχεδόν σε ολόκληρη την επικράτεια, εκτός από τις βορειότερες περιοχές, ωστόσο, η μόλυνση με ελονοσία είναι απίθανη, καθώς μόνο σε ένα μικρό μέρος της επικράτειας της Ρωσίας είναι κατάλληλες καιρικές συνθήκες για την ανάπτυξη πλασμωδίου ελονοσίας.

Οι ταξιδιώτες που επιστρέφουν από χώρες όπου η ελονοσία είναι συχνή μπορεί να φέρουν την ελονοσία στο σπίτι τους και τα τοπικά κουνούπια μπορεί τελικά να τη μεταδώσουν σε άλλους. Στη Ρωσία, καταγράφονται περίπου 100 κρούσματα ελονοσίας ετησίως, και το 99% από αυτά εισάγονται.
Ένας άλλος λόγος για τον οποίο οι άνθρωποι μολύνονται από ελονοσία είναι η τυχαία μεταφορά των κουνουπιών. Οι ταξιδιώτες σε χώρες όπου αυτή η επικίνδυνη ασθένεια είναι ευρέως διαδεδομένη μπορούν να φέρουν πίσω στη Ρωσία όχι μόνο φωτογραφίες. Τα κουνούπια ταξιδεύουν μερικές φορές με αεροπλάνα ή σε αποσκευές, όπως το ωτοστόπ. Ακόμη και μερικές φορές επιβιώνουν από ένα τέτοιο ταξίδι και μπορούν να δαγκώσουν επιβάτες, μεταδίδοντας την ασθένεια.
Πώς μεταδίδεται η ελονοσία;
 Τα κουνούπια Anopheles μπορούν να μεταδώσουν το Plasmodium falciparum από άτομο σε άτομο. Η διαδικασία μοιάζει κάπως έτσι:
Τα κουνούπια Anopheles μπορούν να μεταδώσουν το Plasmodium falciparum από άτομο σε άτομο. Η διαδικασία μοιάζει κάπως έτσι:
Έτσι μεταδίδεται συνήθως η ελονοσία, αλλά μπορεί να μεταδοθεί και μέσω βρώμικων βελόνων. Μια μητέρα μπορεί να μεταδώσει αυτή την ασθένεια στο αγέννητο παιδί της. Στο παρελθόν, ακόμη και οι μεταγγίσεις αίματος μερικές φορές οδηγούσαν σε μόλυνση από ελονοσία. Αν και η μεταμόσχευση εξακολουθεί να θεωρείται επικίνδυνος, το δωρεά αίμα ελέγχεται τώρα προσεκτικά και αυτός ο τύπος μεταφοράς είναι εξαιρετικά απίθανος.
Συμπτώματα ελονοσίας
Στην αρχή, η ελονοσία μπορεί να είναι σαν κρυολόγημα. Οι ασθενείς μπορεί να εμφανίσουν τα ακόλουθα συμπτώματα:
- Κρυάδα
- Πονοκέφαλο
- Ιδρωμα
- Μυϊκός πόνος
- Διάρροια
- Ναυτία και έμετος
- Γενική αδυναμία και δυσφορία
Τα πρώτα συμπτώματα της ελονοσίας μπορεί να εμφανιστούν ήδη 6 ημέρες μετά το δάγκωμα. Σε ορισμένες περιπτώσεις, ωστόσο, τα συμπτώματα μπορεί να εμφανιστούν ένα μήνα μετά την επιστροφή από το ξέσπασμα της ελονοσίας.
Εάν αναπτυχθούν επιπλοκές, η ελονοσία μπορεί γρήγορα να εξελιχθεί από συμπτώματα που μοιάζουν με κρυολόγημα σε θανατηφόρα. Οι επιπλοκές μπορεί να περιλαμβάνουν: οξεία νεφρική ανεπάρκεια, αναιμία, κώμα, χαμηλή ζάχαρηστο αίμα, προβλήματα αναπνοής και σπλήνας, χαμηλή αρτηριακή πίεση, ίκτερος και επιληπτικές κρίσεις.
Ένας ασθενής με ελονοσία μπορεί να έχει ήπια συμπτώματα στην αρχή και στη συνέχεια να αρρωστήσει ξαφνικά σοβαρά. Θα μπορούσε να είναι τρομερός πόνος, αναπνευστικά προβλήματα ή ξαφνικές κρίσεις. Εάν συμβεί αυτό, ο ασθενής χρειάζεται επείγουσα ιατρική φροντίδα.
Εάν έχετε διαγνωστεί με ελονοσία, ο γιατρός σας θα σας δώσει μια σειρά φαρμάκων. Οι γιατροί θα παρακολουθούν την κατάστασή σας και την πορεία της νόσου για να αποτρέψουν την ανάπτυξη επιπλοκών. Ο γιατρός σας θα σας πει πώς να αποφύγετε τη μετάδοση της ελονοσίας σε άλλους ανθρώπους, όπως να μην δώσετε αίμα.
Ένα από τα προβλήματα με τη διάγνωση της ελονοσίας είναι ότι τα αρχικά συμπτώματά της είναι πολύ μη ειδικά. Όποιος αναπτύσσει πυρετό ή ρίγη μπορεί να υποθέσει ότι έχει ένα απλό κρυολόγημα. Θα προτιμούσαν να αποφασίσουν ότι «θα φύγει από μόνο του» και δεν θα πάνε στο γιατρό. Ακόμη και οι γιατροί μπορεί να μην υποψιάζονται αμέσως ελονοσία, ειδικά στη Ρωσία. Στη χώρα μας, τα κρούσματα αυτής της νόσου είναι αρκετά σπάνια, επομένως ο γιατρός μπορεί να μην συνταγογραφήσει εξέταση για ελονοσία όταν ο ασθενής έχει μόνο συμπτώματα παρόμοια με το κρυολόγημα.
Η ελονοσία μπορεί εύκολα να παραβλεφθεί ή να συγχέεται με άλλη ασθένεια, πράγμα που σημαίνει ότι οι ασθενείς μπορεί να μην λάβουν έγκαιρη θεραπείακαι να εξαπλωθεί περαιτέρω η ελονοσία. Για να βοηθήσετε τους γιατρούς, παραμείνετε σε εγρήγορση και ενημερωθείτε για τα συμπτώματα της ελονοσίας. Εάν έχετε ταξιδέψει σε μια χώρα όπου η ελονοσία είναι συχνή και στη συνέχεια αναπτύξετε πυρετό, επικοινωνήστε αμέσως με το γιατρό σας και ενημερώστε τους πού πήγατε.
Θεραπεία της ελονοσίας
Εάν έχει διαγνωστεί ελονοσία, είναι σημαντικό να λάβετε αμέσως τη σωστή θεραπεία. Χωρίς θεραπεία, η κατάσταση του ασθενούς θα επιδεινωθεί γρήγορα. Εάν αναπτυχθούν επιπλοκές, η ελονοσία μπορεί να οδηγήσει ακόμη και σε θάνατο. Παιδιά, ηλικιωμένοι και όσοι έχουν σοβαρές ασθένειες, έχουν αυξημένο κίνδυνο να μην αντιμετωπίσουν μόνοι τους την ελονοσία.
Εάν έχετε διαγνωστεί με ελονοσία, πιθανότατα θα σας συνταγογραφηθεί ένα από τα ακόλουθα φάρμακα:
- Χλωροκίνη
- Θειική κινίνη
- Atovaquon και proguanil
- Υδροξυχλωροκίνη
- Μεφλοκίνη
- Κινίνη
- Κινιδίνη
- Διξυκυκλίνη
- Κλινδαμυκίνη
Δεν υπάρχει εμβόλιο για αυτή την ασθένεια, αν και οι επιστήμονες εργάζονται πάνω σε ένα. Αλλά οι επιστήμονες συμφωνούν σε ένα πράγμα: για την πρόληψη της ελονοσίας, πρέπει να αποφύγετε τα τσιμπήματα των κουνουπιών. Εδώ είναι μερικά πράγματα που μπορείτε να κάνετε για να προστατέψετε την οικογένειά σας από την ελονοσία:
Εάν έχετε κάνει ό,τι είναι δυνατό, αλλά σας τσιμπήσει κουνούπι και μετά εμφανίσετε συμπτώματα που μοιάζουν με κρυολόγημα, φροντίστε να συμβουλευτείτε αμέσως έναν γιατρό. Εάν έχετε ελονοσία, εάν αφεθεί χωρίς θεραπεία, μπορεί να μεταδώσετε την ασθένεια και να επηρεαστεί σοβαρά η υγεία σας.
Το να σταματήσετε τα κουνούπια είναι η καλύτερη πρόληψη για την ελονοσία
Τα κουνούπια είναι εχθρός νούμερο ένα όσον αφορά την ελονοσία. Όταν οι ειδικοί ερωτώνται: «Πώς μπορώ να προλάβω την ελονοσία;» - η πλειοψηφία απαντά ότι η καλύτερη λύση είναι να μειωθεί ο κίνδυνος τσιμπήματος κουνουπιών. Δυστυχώς, τα κουνούπια είναι παντού.
Εάν θέλετε να μειώσετε τον κίνδυνο από τσιμπήματα κουνουπιών, ακολουθούν μερικές συμβουλές που μπορεί να σας βοηθήσουν:
Αφαιρέστε το στάσιμο νερό γύρω από το σπίτι σας.Τα βαρέλια βροχής, οι λίμνες, οι λακκούβες, οι βάλτοι και οτιδήποτε μπορεί να μαζέψει νερό μπορεί να είναι ένα εξαιρετικό έδαφος αναπαραγωγής για τα κουνούπια. Εάν αφαιρέσετε λιμνάζοντα νερά ή περιφράξετε τέτοιες περιοχές, ο αριθμός των κουνουπιών και ο αριθμός των τσιμπημάτων τους θα μειωθεί σημαντικά.
Κρατήστε τα φυτά και το γρασίδι της περιοχής σας καλά κομμένα.Οι σκιερές περιοχές με υγρό έδαφος προσελκύουν τα κουνούπια, όπως και το ψηλό γρασίδι. Μην ξεχνάτε να διατηρείτε το γκαζόν και τα δέντρα σας κομμένα έτσι ώστε κανένα κουνούπι να μην μπορεί να κρυφτεί στην αυλή σας.
Χρησιμοποιήστε μεθόδους καταπολέμησης των κουνουπιών.Χρησιμοποιήστε ηλεκτρικές παγίδες, απωθητικά ή κεριά σιτρονέλλας.
Προσθέστε καπνό.Όταν χαλαρώνετε έξω, είναι καλύτερο να ανάψετε φωτιά - στα περισσότερα έντομα δεν αρέσει ο καπνός.
Χρησιμοποιήστε παγίδες κουνουπιών από το Mosquito Magnet.Αυτές οι παγίδες μειώνουν τον πληθυσμό των κουνουπιών κοντά στο σπίτι σας. Σε αντίθεση με τα φυτοφάρμακα, οι εξολοθρευτές κουνουπιών είναι μια μη τοξική και μακροχρόνια λύση στα προβλήματα των κουνουπιών.
Εκτός από το γεγονός ότι τα κουνούπια μπορούν να μεταφέρουν ελονοσία, τα σμήνη αιμορροΐδες είναι ενοχλητικά και μπορούν να μεταφέρουν άλλες ασθένειες. Απολαύστε το καλοκαίρι και προστατέψτε την οικογένειά σας μειώνοντας τον πληθυσμό των κουνουπιών γύρω από το σπίτι σας.
Οι μαγνητοπαγίδες κουνουπιών είναι μια από τις σπάνιες μακροπρόθεσμες λύσεις που μειώνουν τον πληθυσμό των κουνουπιών στην αυλή σας. Αυτοί οι εξολοθρευτές μετατρέπουν το προπάνιο σε διοξείδιο του άνθρακα (CO2). Οι παγίδες μιμούνται την υγρασία και τη θερμοκρασία της ανθρώπινης αναπνοής, η οποία προσελκύει τα θηλυκά κουνούπια. Μόλις το έντομο πλησιάσει την παγίδα, αναρροφάται στο πλέγμα μέσα στην παγίδα, όπου στεγνώνει και πεθαίνει. Δεδομένου ότι είναι τα θηλυκά που πιάνονται στην παγίδα, ο πληθυσμός των κουνουπιών σταδιακά θα μειωθεί.
Θα απολαύσετε λιγότερα τσιμπήματα κουνουπιών, λιγότερα σημεία φαγούρας και χαμηλότερο κίνδυνο προσβολής από ασθένειες που μεταδίδονται από φορείς.
Προστατέψτε την οικογένεια, τα κατοικίδια και τους καλεσμένους σας από ασθένειες που μεταδίδονται από τα κουνούπια με την Παγίδα Κουνουπιών - μια μακροχρόνια, επιστημονικά αποδεδειγμένη λύση.
Αρχαίες εποχές
XVIII και XIX αιώνας: πρώτη επιστημονική έρευνα
20ος αιώνας: αναζήτηση μεθόδων θεραπείας
Θεραπεία ελονοσίας και επιστημονικές ανακαλύψεις
Ανθελονοσιακά φάρμακα
DDT
Οι εντομοκτόνες ιδιότητες του DDT (διχλωροδιφαινυλ τριχλωροαιθάνιο) καθιερώθηκαν το 1939 από τον Paul Hermann Müller της Geigy Pharmaceutical, Βασιλεία, Ελβετία, χρησιμοποιώντας θρυμματισμένο πύρεθρο από χαμομήλι (ένα φυτό της οικογένειας των χρυσάνθεμων). Η χρήση του DDT είναι μια τυπική μέθοδος καταπολέμησης των εντόμων. Ωστόσο, λόγω των περιβαλλοντικών επιπτώσεων του DDT και του γεγονότος ότι τα κουνούπια έχουν αναπτύξει αντοχή στην ουσία, το DDT χρησιμοποιείται όλο και λιγότερο, ειδικά σε περιοχές όπου η ελονοσία δεν είναι ενδημική. Το 1948, ο Paul Müller έλαβε το Νόμπελ Ιατρικής.
Ελονοσία σε ανθρώπους και πιθήκους
Στη δεκαετία του 1920, Αμερικανοί ερευνητές έκαναν ένεση στους ανθρώπους με αίμα διαφόρων ειδών πιθήκων για να προσδιορίσουν την πιθανότητα μετάδοσης της ελονοσίας από πίθηκο σε άνθρωπο. Το 1932-33, οι Sinton και Mulligan εντόπισαν την παρουσία του Plasmodium gonderi μεταξύ πιθήκων από την οικογένεια των Monkeys. Μέχρι τη δεκαετία του 1960, η φυσική μόλυνση των πιθήκων στην Ινδία ήταν σπάνια, ωστόσο, τα ζώα χρησιμοποιούνταν ήδη για ερευνητικούς σκοπούς. Ωστόσο, είναι γνωστό από το 1932 ότι το P. Knowlesi μπορεί να μεταδοθεί στον άνθρωπο μέσω μολυσμένου αίματος πιθήκου. Το θέμα της μόλυνσης του ανθρώπου με την ελονοσία του πιθήκου, ιδιαίτερα σημαντικό στο πλαίσιο του προγράμματος εκρίζωσης της ελονοσίας, ήρθε στο προσκήνιο το 1960, όταν κατά τύχη φάνηκε η πιθανότητα μετάδοσης (μέσω των κουνουπιών) της ελονοσίας από τους πιθήκους στον άνθρωπο. Το 1969, το στέλεχος Chesson του Plasmodium vivax προσαρμόστηκε για πρώτη φορά σε πρωτεύον θηλαστικό πλην του ανθρώπου. Ξεκινώντας το 2004, το P. Knowlesi, το οποίο είναι γνωστό ότι σχετίζεται με την ελονοσία του πιθήκου, βρέθηκε επίσης να σχετίζεται με μολύνσεις από ελονοσία στους ανθρώπους.
Έρευνα και Προοπτικές
Φαρμακολογία
Εμβόλια
P. falciparum circumsporozoite πρωτεΐνη (RTS);
Αντιγόνο κυτταρικής επιφάνειας του ιού της ηπατίτιδας Β (S).
Ένα ανοσοενισχυτικό που αποτελείται από γαλάκτωμα 250 μm νερό σε λάδι, 50 μg σαπωνίνη QS21 και 50 μg λιπιδικό μονοφωσφορικό ανοσοδιεγερτικό Α (AS02A).
Αυτό το εμβόλιο είναι το πιο προηγμένο εμβόλιο δεύτερης γενιάς. Υπό την προϋπόθεση ότι όλες οι έρευνες και οι δοκιμές συνεχίζονται κανονικά, το εμβόλιο θα μπορούσε να κυκλοφορήσει στην αγορά στις αρχές του 2012, σύμφωνα με το άρθρο 58 του Ευρωπαϊκού Οργανισμού φάρμακακαι εισέλθουν σε κλινικές δοκιμές φάσης IV. Άλλες έρευνες που σχετίζονται με την αναζήτηση εμβολίου:
Γενεσιολογία
Επιδημιολογία
Ο επιπολασμός της ελονοσίας στον κόσμο
Ευρώπη
Πριν από τον δέκατο ένατο αιώνα, επιδημίες ελονοσίας μπορούσαν να εμφανιστούν ακόμη και στη Βόρεια Ευρώπη. Η υποχώρηση της ελονοσίας στην Ευρώπη συνδέεται κυρίως με την αποξήρανση των ελών. Η εξαφάνιση της ελονοσίας στη Γαλλία εξέπληξε τόσο τους ερευνητές που χαρακτηρίστηκε ως «αυθόρμητη» ή ακόμα και «μυστηριώδης» εξαφάνιση. Φαίνεται ότι υπάρχουν αρκετοί λόγοι για αυτή την εξαφάνιση. Σε περιοχές όπως ο Σόλωνας, για παράδειγμα, διάφορες γεωπονικές καινοτομίες, που σχετίζονται, μεταξύ άλλων, με την πρακτική της καλλιέργειας γης, θα μπορούσαν να έχουν παίξει ρόλο σημαντικό ρόλοστην εξάλειψη της νόσου. Η ασθένεια άρχισε να μειώνεται, όπως και αλλού στην Ευρώπη, πριν από τη χρήση της κινίνης, η οποία αρχικά χρησιμοποιήθηκε κατά λάθος, χορηγήθηκε πολύ αργά ή σε πολύ μικρές δόσεις. Η χρήση κινίνης, ωστόσο, βοήθησε στην επιτάχυνση της εξαφάνισης της νόσου σε εκείνες τις περιοχές όπου είχε ήδη αρχίσει να εξαφανίζεται.
Στη Γαλλία
Στην πρωτεύουσα της Γαλλίας, η ελονοσία έχει εξαφανιστεί σχετικά πρόσφατα. Το 1931 ήταν ακόμα παρόν στο Marais poitevin, στο Brenne, στις πεδιάδες της Αλσατίας, στη Φλάνδρα, στα Landes, Sologne, στην περιοχή Puisaye, στον κόλπο του Morbihan, στο Camargue... Στη Μέση Ηλικίες και μέχρι τον 15ο-16ο αιώνα, η ελονοσία ήταν κυρίως συχνή στα χωριά. η κατάσταση δεν άλλαξε ακόμη και όταν τα ποτάμια σε πολλές πόλεις άρχισαν να χρησιμοποιούνται ως συγκοινωνιακοί κόμβοι, ακόμη και παρά τις περιοδικές πλημμύρες αυτών των ποταμών σε πολλά μέρη. Η Αναγέννηση συνδέεται με την αναβίωση του πυρετού, των θρησκευτικών πολέμων, που αναγκάζουν τους κατοίκους της πόλης να εγκλωβίζονται σε τείχη που περιβάλλονται από τάφρους με λιμνάζοντα νερά. Επιπλέον, το Παρίσι βρισκόταν υπό ανοικοδόμηση στα τέλη του δέκατου ένατου αιώνα και το έργο σχετιζόταν σε μεγάλο βαθμό με τις ανασκαφές. Το νερό σε λακκούβες, λίμνες και άλλες πηγές παρέμεινε στάσιμο, γεγονός που συνέβαλε στην αύξηση των πληθυσμών των κουνουπιών και στην εμφάνιση εστιών ελονοσίας. Επιπλέον, μεγάλος αριθμός εργαζομένων μετέφερε πλασμώδιο από μολυσμένες περιοχές. Μια ασυνήθιστα σοβαρή επιδημία στην Πιτίβια το 1802 οδήγησε σε μια επίσκεψη μιας επιτροπής από την Ιατρική Σχολή. συνδέθηκε με μια πολύ μεγάλη πλημμύρα, κατά την οποία τα γύρω λιβάδια καλύφθηκαν με νερό για αρκετές εβδομάδες. Η ασθένεια εξαλείφθηκε από την Κορσική το 1973. Η ελονοσία εμφανίστηκε σε αυτά τα μέρη μετά από επιδρομές βανδάλων. Η τελευταία επιδημία στην Κορσική, που προκλήθηκε από μη εισαγόμενη λοίμωξη από Plasmodium vivax, παρατηρήθηκε το 1970-1973. Συγκεκριμένα, υπήρξε ένα τοπικό κρούσμα μόλυνσης από Plasmodium vivax στο νησί το 2006. Έκτοτε, σχεδόν όλα τα κρούσματα ελονοσίας που παρατηρήθηκαν στη Γαλλία έχουν εισαχθεί.
Περιοχές κινδύνου
Μετά από μια σειρά άγριων επιδημιών που έπληξαν σχεδόν ολόκληρο τον κατοικημένο κόσμο, η ελονοσία επηρεάζει 90 χώρες παγκοσμίως (99 χώρες σύμφωνα με έκθεση του ΠΟΥ το 2011), κυρίως τις φτωχότερες χώρες της Αφρικής, της Ασίας και της Λατινικής Αμερικής. Το 1950, η ελονοσία εξαλείφθηκε από το μεγαλύτερο μέρος της Ευρώπης και πολλές χώρες της Κεντρικής και Νότιας Αμερικής με ψεκασμό DDT και αποστράγγιση βάλτων. Ο εκφυλισμός των δασών μπορεί επίσης να συνέβαλε σε αυτό. «Μια μελέτη του 2006 στο Περού δείχνει ότι τα ποσοστά τσιμπήματος κουνουπιών είναι 278 φορές χαμηλότερα σε άθικτα δάση από ό,τι αλλού». Το 2006, τα κρούσματα εισαγόμενης ελονοσίας ήταν κοινά στην Ευρώπη, κυρίως στη Γαλλία (5267 περιπτώσεις), στη Μεγάλη Βρετανία (1758 περιπτώσεις) και στη Γερμανία (566 περιπτώσεις). Στη Γαλλία, 558 κρούσματα σχετίζονταν με τον στρατό, αλλά η ασθένεια επηρεάζει και τουρίστες, από τους εκατό χιλιάδες τουρίστες που επισκέφτηκαν περιοχές με ελονοσία, τρεις χιλιάδες επέστρεψαν σπίτι μολυσμένοι με μία από τις γνωστές μορφές πλασμωδίου, οι υπόλοιπες περιπτώσεις συνδέονται με την εισαγωγή της νόσου από μετανάστες.
Η αφρικανική ήπειρος είναι ιδιαίτερα ευαίσθητη στην ελονοσία. Το 95% των εισαγόμενων κρουσμάτων ελονοσίας στη Γαλλία σχετίζονται με Αφρικανούς μετανάστες. Στη Βόρεια Αφρική ο κίνδυνος μόλυνσης είναι σχεδόν μηδενικός, αλλά στην Ανατολική Αφρική, την υποσαχάρια Αφρική και την Ισημερινή Αφρική (τόσο σε αγροτικές όσο και σε αστικές περιοχές) ο κίνδυνος είναι αρκετά υψηλός.
Στην Ασία, η ελονοσία απουσιάζει από τις μεγάλες πόλεις και σπάνια εμφανίζεται σε παράκτιες πεδιάδες. Ο κίνδυνος είναι υψηλός σε γεωργικές περιοχές της Καμπότζης, της Ινδονησίας, του Λάος, της Μαλαισίας, των Φιλιππίνων, της Ταϊλάνδης, της Βιρμανίας (Μυανμάρ), του Βιετνάμ και της Κίνας (στις επαρχίες Γιουνάν και Χαϊνάν).
Στην Καραϊβική, η ελονοσία είναι κοινή κοντά στην Αϊτή και στα σύνορα της Δομινικανής Δημοκρατίας.
Στην Κεντρική Αμερική υπάρχουν μικροζώνες μόλυνσης, αλλά ο κίνδυνος είναι σχετικά χαμηλός.
Στη Νότια Αμερική, ο κίνδυνος μόλυνσης είναι χαμηλός στις μεγάλες πόλεις, αλλά αυξάνεται σε αγροτικές περιοχές της Βολιβίας, της Κολομβίας, του Ισημερινού, του Περού και της Βενεζουέλας, καθώς και στις περιοχές του Αμαζονίου.
Σημαντικοί παράγοντες για την εξάπλωση της μόλυνσης από ελονοσία είναι το υψόμετρο και η θερμοκρασία περιβάλλοντος.
Ορισμένα είδη κουνουπιών (όπως το Anopheles gambiae) δεν μπορούν να επιβιώσουν σε υψόμετρα που ξεπερνούν τα 1000 μέτρα πάνω από την επιφάνεια της θάλασσας, αλλά άλλα (όπως το Anopheles funestus) είναι τέλεια προσαρμοσμένα στη ζωή σε υψόμετρα έως και 2000 m.
Η ωρίμανση του Plasmodium μέσα στο κουνούπι μπορεί να επιτευχθεί μόνο σε ένα εύρος θερμοκρασίας περιβάλλοντος από 16 έως 35°C.
Ο αγώνας του ΠΟΥ κατά της ελονοσίας
Το παγκόσμιο πρόγραμμα εκρίζωσης του ΠΟΥ είχαν προηγηθεί έργα του Διεθνούς Συμβουλίου Υγείας και στη συνέχεια του Ιδρύματος Ροκφέλερ από το 1915, αλλά ιδιαίτερα μετά τη δεκαετία του 1920. Αυτές οι δύο οργανώσεις, που δημιουργήθηκαν από τον John D. Rockefeller, είχαν ήδη εμπειρία σε εκστρατείες για την εξάλειψη του αγκυλόστομου και του κίτρινου πυρετού. Η στρατηγική Rockefeller του 1924 βασίστηκε σε μια ρήξη με την παράδοση της μαζικής χορήγησης κινίνης και τη ρύθμιση των πληθυσμών των κουνουπιών -ιδιαίτερα μέσω εργασιών αποστράγγισης- και αφορούσε μόνο την εκρίζωση των κουνουπιών. Στη συνέχεια παρήχθη το Paris Green, μια ουσία που είναι ιδιαίτερα τοξική για τα κουνούπια αλλά αναποτελεσματική στα ενήλικα κουνούπια. Μεγάλα προγράμματα από τα τέλη της δεκαετίας του 1920 έχουν πραγματοποιηθεί στην Ιταλία και σε άλλες χώρες του Ιδρύματος στην περιοχή της Μεσογείου και στα Βαλκάνια. Παρά τα ανάμεικτα αποτελέσματα, η ίδια πολιτική εφαρμόστηκε στην Ινδία από το 1936 έως το 1942. Εδώ, σε συνδυασμό με άλλα παρόμοια μέτρα, κατέστη δυνατό να επιτευχθούν εντυπωσιακά, αλλά προσωρινά, αποτελέσματα: το 1941 παρατηρήθηκε μια κατάσταση παρόμοια με εκείνη πριν από την έναρξη του προγράμματος. Ο Β' Παγκόσμιος Πόλεμος σταμάτησε ορισμένα προγράμματα, αλλά βοήθησε στην επέκταση πολλών άλλων: Η Επιτροπή Υγείας του Ιδρύματος Ροκφέλερ δημιουργήθηκε το 1942 για να υποστηρίξει τις προσπάθειες του στρατού και να προστατεύσει τους στρατιώτες σε περιοχές πρώτης γραμμής. Η ανάπτυξη του DDT, στην οποία συμμετείχε η ομάδα του Ροκφέλερ, και ο ψεκασμός του εντομοκτόνου από αεροπλάνα σε μια πλημμυρισμένη περιοχή δυτικά της Ρώμης βοήθησαν στην έναρξη της εκστρατείας για την εξάλειψη της ελονοσίας στην Ιταλία το 1946. Το πιο διάσημο πρόγραμμα που πραγματοποιήθηκε στη Σαρδηνία από το 1946 έως το 1951. Το πρόγραμμα βασίστηκε στη μαζική χρήση του DDT και, παρά τις αμφιλεγόμενες περιβαλλοντικές συνέπειες, συνέβαλε στην εξάλειψη των κουνουπιών και, ως εκ τούτου, της ελονοσίας. Το Ίδρυμα Ροκφέλερ τερμάτισε τα προγράμματα δημόσιας υγείας και ελονοσίας το 1952. Το 1948 ιδρύθηκε ο ΠΟΥ. Το Παγκόσμιο Πρόγραμμα Εξάλειψης της Ελονοσίας ξεκίνησε το 1955 (εκείνη την εποχή το πρόγραμμα κάλυπτε τη Νότια Αφρική και τη Μαδαγασκάρη). Μετά από αρχικές αξιοσημείωτες επιτυχίες (η Ισπανία έγινε η πρώτη χώρα που κηρύχθηκε επίσημα απαλλαγμένη από την ελονοσία από τον ΠΟΥ το 1964), το πρόγραμμα συνάντησε δυσκολίες. Το 1969, η 22η Παγκόσμια Συνέλευση επιβεβαίωσε τις αποτυχίες της, αλλά επιβεβαίωσε τους Παγκόσμιους Στόχους Εξάλειψης της Ελονοσίας. Το 1972, μια ομάδα χωρών στη Μπραζαβίλ αποφάσισε να εγκαταλείψει τον στόχο της εξάλειψης και αντ' αυτού να επιδιώξει μια αποστολή για τον έλεγχο της νόσου. Στην 31η Παγκόσμια Συνέλευση Υγείας το 1978, ο ΠΟΥ συμφώνησε με αυτήν την αλλαγή: εγκατέλειψε την παγκόσμια εκρίζωση και την εξάλειψη της ελονοσίας, επικεντρώνοντας μόνο στον έλεγχό της. Το 1992, η Υπουργική Διάσκεψη του Άμστερνταμ ενέκρινε μια παγκόσμια στρατηγική για τον επαναπροσδιορισμό του ελέγχου της ελονοσίας. Το 2001, αυτή η στρατηγική υιοθετήθηκε από τον ΠΟΥ. Ο ΠΟΥ εγκατέλειψε τις διαδικασίες πιστοποίησης για την εξάλειψη της ελονοσίας τη δεκαετία του 1980 και τις επανέφερε το 2004. Το 1998, δημιουργήθηκε η εταιρική σχέση RBM (Roll Back Malaria), η οποία συγκεντρώνει τον ΠΟΥ, τη UNICEF, το Πρόγραμμα Ανάπτυξης των Ηνωμένων Εθνών (UNDP) και την Παγκόσμια Τράπεζα. Από την ίδρυσή τους το 1955, οι Ηνωμένες Πολιτείες προσπάθησαν να προστατεύσουν από την εισαγωγή της ελονοσίας μέσω της Νότιας Αμερικής και έχουν διαδραματίσει σημαντικό ρόλο στο παγκόσμιο πρόγραμμα εκρίζωσης. Επιπλέον, υποκινούνταν επίσης από πολιτικούς λόγους - τον αγώνα κατά του κομμουνισμού. Οι παγκόσμιες προσπάθειες για τον έλεγχο και την εξάλειψη της ελονοσίας πιστεύεται ότι έχουν σώσει 3,3 εκατομμύρια ζωές από το 2000, μειώνοντας τους θανάτους λόγω της νόσου κατά 45% παγκοσμίως και κατά 49% στην Αφρική.
Κοινωνικοοικονομικός αντίκτυπος
Η ελονοσία όχι μόνο συνδέεται συνήθως με τη φτώχεια, αλλά είναι επίσης σημαντική αιτία φτώχειας και σημαντικό εμπόδιο στην οικονομική και κοινωνική ανάπτυξη. Η ασθένεια έχει αρνητικές οικονομικές συνέπειες για τις περιοχές όπου είναι ευρέως διαδεδομένη. Μια σύγκριση του κατά κεφαλήν ΑΕΠ το 1995, προσαρμοσμένο για τους δείκτες αγοραστικής δύναμης, μεταξύ χωρών που επλήγησαν από ελονοσία και εκείνων που δεν επηρεάστηκαν έδειξε αποκλίσεις από 1 έως 5 (1.526 $ έναντι 8.268 $). Επιπλέον, σε χώρες όπου η ελονοσία είναι ενδημική, η αύξηση του κατά κεφαλήν ΑΕΠ της χώρας ήταν κατά μέσο όρο 0,4% ετησίως από το 1965 έως το 1990, έναντι 2,4% για άλλες χώρες. Αυτή η συσχέτιση δεν σημαίνει, ωστόσο, ότι η πρόκληση και ο επιπολασμός της ελονοσίας σε αυτές τις χώρες οφείλεται επίσης εν μέρει στη μείωση της οικονομικής ικανότητας ελέγχου της νόσου. Το κόστος της ελονοσίας υπολογίζεται σε 12 δισεκατομμύρια δολάρια ετησίως μόνο για την Αφρική. Η Ζάμπια είναι μια καλή απεικόνιση. Ενώ ο προϋπολογισμός της χώρας για την καταπολέμηση της νόσου το 1985 ήταν 25.000 δολάρια, από το 2008, χάρη στη διεθνή βοήθεια και το PATH (Πρόγραμμα για τη Βέλτιστη Τεχνολογία στην Υγεία), ο προϋπολογισμός ήταν 33 εκατομμύρια δολάρια για εννέα χρόνια. Βασικός στόχος της πρόβλεψης του προϋπολογισμού είναι η παροχή κουνουπιέρων σε όλο τον πληθυσμό της χώρας. Σε ατομικό επίπεδο, οι οικονομικές επιπτώσεις περιλαμβάνουν κόστος υγειονομικής περίθαλψης και νοσηλείας, χαμένες ημέρες εργασίας, χαμένες σχολικές ημέρες και απώλεια παραγωγικότητας λόγω εγκεφαλικής βλάβης που προκαλείται από τη νόσο. Για τα κράτη, πρόσθετες συνέπειες είναι η μείωση των επενδύσεων, συμπεριλαμβανομένης της τουριστικής βιομηχανίας. Σε ορισμένες χώρες, ειδικά εκείνες που πλήττονται από ελονοσία, το κόστος της ελονοσίας μπορεί να φτάσει το 40% του συνολικού κόστους υγειονομικής περίθαλψης, με το 30-50% των ασθενών να εισάγονται σε νοσοκομεία και έως το 50% να παρακολουθούν ιατρικές επισκέψεις.
Αιτίες ελονοσίας
Ανωφέλη, φορέας ελονοσίας
Αλληλεπιδράσεις μεταξύ ανωφέλης και πλασμωδίου
Φάση μεταφοράς
Οι φυσαλίδες απελευθερώνονται στα ηπατικά ιγμοροειδή (ηπατικά τριχοειδή στη διασταύρωση μεταξύ του ήπατος και της κυκλοφορίας του αίματος) και στη συνέχεια φτάνουν στην κυκλοφορία του αίματος και διαχέουν εκεί ένα ρεύμα νεαρών «προερυθροκυτταρικών» μεροζωιτών, έτοιμοι να μολύνουν τα ερυθρά αιμοσφαίρια. Κάθε μολυσμένο ηπατικό κύτταρο περιέχει περίπου 100.000 μεροζωίτες (κάθε σχίζοντος είναι ικανό να παράγει 20.000 μεροζωίτες). Μια πραγματική τεχνική Δούρειου ίππου χρησιμοποιείται εδώ για τη μεταφορά ηπατικών κυττάρων στο αίμα. Η in vivo απεικόνιση από το 2005-2006 έδειξε ότι στα τρωκτικά, οι μεροζωίτες μπορούν να παράγουν νεκρά κύτταρα, επιτρέποντάς τους να φύγουν από το ήπαρ και να εισέλθουν στην κυκλοφορία του αίματος, αποφεύγοντας έτσι το ανοσοποιητικό σύστημα). Φαίνεται να ενορχηστρώνουν αυτή τη διαδικασία, επιτρέποντάς τους να κρύβουν τα βιοχημικά σήματα που συνήθως βοηθούν στην ειδοποίηση των μακροφάγων. Ίσως στο μέλλον δημιουργηθούν νέα ενεργά φάρμακαή εμβόλια κατά του εξωερυθροκυτταρικού σταδίου έως του σταδίου εισβολής ερυθρών αιμοσφαιρίων.
Φάση αίματος
Άλλοι τρόποι μετάδοσης
Διαγνωστικά
Συμπτώματα
Γενική κόπωση
Απώλεια όρεξης
Ζάλη
Πονοκέφαλο
Πεπτικά προβλήματα (στομαχικές διαταραχές), ναυτία, έμετος, κοιλιακό άλγος
Μυϊκός πόνος
Κλινικά σημεία
Πυρετός
Διαλείπουσα τρόμος
Πόνος στις αρθρώσεις
Σημάδια αναιμίας που προκαλούνται από αιμόλυση
Αιμοσφαιρινουρία
Σπασμοί
Το δέρμα μπορεί να αισθανθεί μυρμήγκιασμα, ειδικά εάν η αιτία της ελονοσίας είναι το P. falciparum. Το πιο κλασικό σύμπτωμα της ελονοσίας είναι ο κύκλος των ξαφνικών αισθήσεων κρύου και ζέστης, ρίγη και υπεριδρωσία για τέσσερις έως έξι ώρες, κάθε 48 ώρες, με μόλυνση από P. malariae (ωστόσο, το P. falciparum μπορεί να προκαλέσει πυρετό κάθε 36 έως 48 ώρες ή συνεχής πυρετός, ο οποίος θα είναι λιγότερο έντονος). Η σοβαρή ελονοσία προκαλείται σχεδόν αποκλειστικά από μόλυνση από P. falciparum και συνήθως αρχίζει να εμφανίζεται 6 έως 14 ημέρες μετά τη μόλυνση. Αυτός ο τύπος ελονοσίας μπορεί να οδηγήσει σε κώμα και θάνατο εάν αφεθεί χωρίς θεραπεία, ειδικά σε μικρά παιδιά και έγκυες γυναίκες. Ο έντονος πονοκέφαλος σε συνδυασμό με την εγκεφαλική ισχαιμία είναι άλλος μη ειδικό σύμπτωμαελονοσία. Αλλος κλινικά σημείαπεριλαμβάνουν διόγκωση του σπλήνα, ηπατομεγαλία, υπογλυκαιμία και νεφρική δυσλειτουργία. Εάν τα νεφρά δεν λειτουργούν, μπορεί να αναπτυχθεί μια κατάσταση κατά την οποία η αιμοσφαιρίνη από τα ερυθρά αιμοσφαίρια διαρρέει στα ούρα. Η σοβαρή ελονοσία μπορεί να εξελιχθεί εξαιρετικά γρήγορα και μπορεί να οδηγήσει σε θάνατο εντός ημερών ή και ωρών, επομένως η έγκαιρη διάγνωση της νόσου είναι ιδιαίτερα σημαντική. Στα περισσότερα σοβαρές περιπτώσεις, το ποσοστό θνησιμότητας μπορεί να ξεπεράσει το 20% ακόμη και με καλή ιατρική φροντίδα. Για λόγους που εξακολουθούν να είναι ελάχιστα κατανοητοί, αλλά πιθανώς σχετικοί με ενδοκρανιακή πίεση, τα παιδιά με ελονοσία μπορεί να έχουν ανωμαλίες στάσης που υποδηλώνουν εγκεφαλική ελονοσία. Αυτός ο τύπος ελονοσίας μπορεί να σχετίζεται με αναπτυξιακές καθυστερήσεις, επειδή συνήθως προκαλεί αναιμία κατά τη διάρκεια μιας περιόδου ταχείας ανάπτυξης του εγκεφάλου, η οποία μπορεί να σχετίζεται με νευρολογική βλάβη και μακροπρόθεσμα αναπτυξιακά προβλήματα.
Αναμνησία
Σε πολλές περιπτώσεις, ακόμη και μια απλή εργαστηριακή διάγνωση δεν είναι δυνατή και η παρουσία ή η απουσία πυρετού χρησιμοποιείται ως ένδειξη της ανάγκης για περαιτέρω θεραπεία της ελονοσίας. Ωστόσο, αυτή η μέθοδος δεν είναι η πιο αποτελεσματική: στο Μαλάουι, η χρήση επιχρισμάτων αίματος βαμμένων με Romanowsky-Giemsa έδειξε ότι η περιττή χρήση ανθελονοσιακών θεραπειών μειώθηκε όταν χρησιμοποιήθηκαν κλινικά ευρήματα (ορθική θερμοκρασία, ωχρά νύχια, σπληνομεγαλία) αντί για ιστορικό πυρετού. ( η ευαισθησία αυξήθηκε κατά 21-41%). Η ελονοσία στα παιδιά πολύ συχνά διαγιγνώσκεται λανθασμένα (κακό ιστορικό, κακή ερμηνεία των δοκιμών πεδίου) από τους παραϊατρικούς της κοινότητας (μέλη της κοινότητας που έχουν λάβει βασική εκπαίδευση ώστε να μπορούν να παρέχουν ουσιαστική φροντίδα απουσία επαγγελματικού ιατρικού προσωπικού).
Κλινική εξέταση
Οι κλινικές εκδηλώσεις της ελονοσίας παρατηρούνται μόνο κατά την άφυλη αναπαραγωγή του πλασμωδίου στα ερυθροκύτταρα της ελονοσίας, η οποία οδηγεί σε:
σοβαροί και επαναλαμβανόμενοι πυρετοί.
μαζικός θάνατος ερυθρών αιμοσφαιρίων (άμεσος και έμμεσος), που προκαλεί αιμολυτική αναιμίακαι αντίδραση SRZ (προοδευτική σπληνομεγαλία).
μελαγχρωστική χολή και, κατά συνέπεια, ίκτερος (ηπατομεγαλία).
αλλοίωση γενική κατάστασηπου μπορεί να οδηγήσει σε καχεξία.
Πρόσθετες εξετάσεις
Εξετάσεις αίματος κάτω από μικροσκόπιο
Δοκιμές πεδίου
Άλλα, όπως η ελονοσία ICT ή το ParaHIT, εστιάζουν στο αντιγόνο HRP2164.
Μοριακή εργαστηριακή μέθοδος
Διαφορετικοί τύποι ελονοσίας
Μη επιπλεγμένη ελονοσία
Η διάγνωση της ελονοσίας μπορεί να υποψιαστεί μετά την επιστροφή από ενδημικές περιοχές και χαρακτηρίζεται από πυρετό, θερμοκρασία άνω των 40°C, ρίγη, ακολουθούμενη από πτώση της θερμοκρασίας, που συνοδεύεται από εφίδρωση και αίσθημα κρύου. Τυπικά, υπάρχει τριτογενής ελονοσία (δηλαδή, μια επίθεση εμφανίζεται κάθε δύο ημέρες) που προκαλείται από Plasmodium vivax και Plasmodium ovale (καλοήθης τριτογενής ελονοσία) και Plasmodium falciparum (κακοήθης τριτογενής ελονοσία) και ελονοσία του τετραγώνου (δηλαδή, μια επίθεση εμφανίζεται κάθε 3 ημέρες) λογαριασμός του Plasmodium malariae (ο όρος «ελονοσία» αναφέρεται συγκεκριμένα στον τετραήμερο πυρετό). Οι κρίσεις ελονοσίας μπορεί να επαναληφθούν για μήνες ή χρόνια με P. ovale, P. vivax και P. malariae, αλλά όχι με P. falciparum, εάν η νόσος αντιμετωπιστεί σωστά και χωρίς επαναμόλυνση.
Σπλαχνική προϊούσα ελονοσία
Η ελονοσιακή καχεξία ονομαζόταν παλαιότερα μέτριος διαλείποντος πυρετός, αναιμία και κυτταροπενία και μέτρια σπληνομεγαλία σε παιδιά ηλικίας από 2 έως 5 ετών. Στη σπλαχνική προοδευτική ελονοσία, το σώμα είναι αισθητά υπερφορτωμένο και πρέπει να προστατεύεται πάση θυσία καθώς ο ιός επηρεάζει σταθερά το αίμα και τους ιστούς του σώματος:
Χλωροκίνη (Nivaquin) 600 mg (2 δισκία 0,30 g) την ημέρα για τις πρώτες 2 ημέρες, στη συνέχεια 300 mg (1 δισκίο 0,30 g) την ημέρα για τις επόμενες 3 ημέρες,
Primaquine 15 mg (3 δισκία των 0,5 mg) ημερησίως για 15 ημέρες, από την 6η έως την 20η ημέρα συμπεριλαμβανομένης.
Παρακολουθήστε για σημεία δυσανεξίας στις 8-αμινοκινολίνες (ζάλη, ναυτία, διάρροια, κυάνωση, αιμοσφαιρινουρία, ακοκκιοκυτταραιμία), αν και αυτό παρατηρείται σπάνια σε αυτή τη δόση.
Σοβαρές προσβολές ελονοσίας Plasmodium falciparum
Εγκεφαλική ελονοσία
οπισθότονος
τα ούρα είναι μαύρα,
έμετος με αίμα, πιθανώς λόγω έλκους στομάχου λόγω στρες.
συνεχής οριζόντιος νυσταγμός,
μερικές φορές – δυσκαμψία του αυχένα και μειωμένα αντανακλαστικά,
σε περίπου 15% των περιπτώσεων, αιμορραγίες στην περιοχή του αμφιβληστροειδούς,
Οι εργαστηριακές εξετάσεις θα δείξουν:
πνευμονικό οίδημα, το ποσοστό θνησιμότητας του οποίου υπερβαίνει το 80%,
μειωμένη νεφρική λειτουργία (σπάνια παρατηρείται σε παιδιά, αλλά σχετίζεται και με υψηλή θνησιμότητα). Ο μηχανισμός του δεν είναι ακριβώς γνωστός.
αναιμία, η οποία προκύπτει από την καταστροφή και την αποβολή των ερυθρών αιμοσφαιρίων από τον σπλήνα, που σχετίζεται με ανεπάρκεια στην παραγωγή αυτών των κυττάρων στο μυελό των οστών (απλασία μυελός των οστών). Η αναιμία συνήθως απαιτεί μετάγγιση. Η αναιμία είναι πολύ επικίνδυνη σε παιδική ηλικίακαι σχετίζεται με την παρουσία αιμοσφαιρίνης στο αίμα, μαύρισμα των ούρων και χειρουργική επέμβαση νεφρού.
Ελονοσία αιμοσφαιρινουρία
Μια άλλη επιπλοκή που σχετίζεται με την ελονοσία είναι η ελονοσία αιμολοβινουρία. Αυτή είναι μια σπάνια επιπλοκή που παρατηρήθηκε σε ορισμένα άτομα που είχαν μολυνθεί προηγουμένως με Plasmodium falciparum σε χώρες με υψηλή ενδημία (όπου επηρεάζεται μεγάλο ποσοστό του πληθυσμού) και σχετίζεται με την κατάποση κινίνης ή άλλων συνθετικών μορίων όπως η αλοφαντρίνη (ένα παράγωγο φαινανθρενίου-μεθανόλης ) (Halfan). Η ασθένεια σχετίζεται με τη ρήξη των ερυθρών αιμοσφαιρίων στο εσωτερικό των αιμοφόρων αγγείων (ενδοαγγειακή αιμόλυση). Η κλινική εξέταση χαρακτηρίζεται από:
υψηλή θερμοκρασία,
σοκ με την υπόκλιση,
ικτερός
Τα δείγματα ούρων περιέχουν πιο σκούρα υαλώδη εκμαγεία (υαλοειδές).
Η εργαστηριακή εξέταση θα δείξει:
αιμοσφαιρινουρία (η παρουσία αιμοσφαιρίνης στα ούρα, που του δίνει το χρώμα του κρασιού πόρτου),
και πιο συχνά
Θανατηφόρα νεφρική ανεπάρκεια λόγω καταστροφής των νεφρικών σωληναρίων, που ονομάζεται οξεία σωληναριακή νέκρωση.
Η νόσος είναι επείγουσα ιατρική κατάσταση επειδή σχετίζεται με ελονοσία. Η θεραπεία στοχεύει σε 3 στόχους:
κύρια ολιγοανουρία (μείωση ή εξαφάνιση της παραγωγής ούρων από τα νεφρά)
αποπαρασίτωση του ασθενούς,
θεραπεία της αιμολυτικής αναιμίας.
Ελονοσία σε έγκυες γυναίκες
Ελονοσία μετάγγισης
Η ελονοσία μετάγγισης μεταδίδεται μέσω μεταγγίσεων αίματος ή ανταλλαγής βελόνων μεταξύ τοξικομανών. Στη Γαλλία, υπήρξε αύξηση του κινδύνου ελονοσίας μετάγγισης τα 20 χρόνια πριν από το 2005. Το 2004, η Γαλλία ανέφερε μείωση του κινδύνου μόλυνσης από ελονοσία από μεταγγίσεις αίματος. Σε ενδημικές περιοχές, η ελονοσία μετάγγισης είναι αρκετά συχνή, αλλά αυτή η ελονοσία θεωρείται καλοήθης λόγω της ημιανοσίας των ληπτών. Η ελονοσία μετάγγισης συνδέεται συχνότερα με P. malariae και P. falciparum. Στην περίπτωση αυτή, η περίοδος επώασης είναι πολύ μικρή λόγω της απουσίας του προερυθροκυτταρικού κύκλου (πριν από την εισβολή των ερυθρών αιμοσφαιρίων). Η ελονοσία μετάγγισης εκφράζεται με τα ίδια συμπτώματα με το Plasmodium. Ωστόσο, οι σοβαρές λοιμώξεις από P. falciparum είναι πιο συχνές μεταξύ των χρηστών ναρκωτικών. Η θεραπεία με primaquine για το P. ovale ή το P. vivax είναι μάταιη λόγω διαφορών στον κύκλο μετάδοσης της ελονοσίας μετάγγισης.
Τροπική ελονοσία στα παιδιά
Αυτός ο τύπος ελονοσίας συνδέθηκε αρχικά με περίπου 1 έως 3 εκατομμύρια θανάτους ετησίως. Η ασθένεια προσβάλλει κυρίως Αφρικανούς και συνοδεύεται από:
νευρολογικές διαταραχές με επιληπτικές κρίσεις, συμπεριλαμβανομένου του κώματος,
υπογλυκαιμία,
αυξημένη οξύτητα του αίματος (μεταβολική οξέωση)
σοβαρή αναιμία.
Σε αντίθεση με άλλες μορφές ελονοσίας, η παιδική ελονοσία σπάνια ή σχεδόν ποτέ δεν συνοδεύεται από νεφρική ανεπάρκεια (νεφρική ανεπάρκεια) ή συσσώρευση υγρών στους πνεύμονες (πνευμονικό οίδημα). Η θεραπεία αυτού του τύπου ελονοσίας είναι συνήθως αποτελεσματική και γρήγορη.
Τροπική σπληνομεγαλία
Αυτή η ασθένεια ονομάζεται πλέον υπεράνοση ελονοσία σπληνομεγαλία και παρατηρείται σε ορισμένα άτομα που ζουν σε περιοχές όπου η ελονοσία είναι ενδημική. Αυτά τα άτομα εμφανίζουν μια ανώμαλη ανοσολογική απόκριση στη μόλυνση από ελονοσία, η οποία αντανακλάται, εκτός από τη σπληνομεγαλία, από ηπατομεγαλία, μια αύξηση σε έναν ορισμένο τύπο ανοσοσφαιρίνης στο αίμα (IgM, αντισώματα κατά της ελονοσίας) και τον αριθμό των λεμφοκυττάρων στο ήπαρ. ημιτονοειδή. Η βιοψία ήπατος και η εξέταση κάτω από οπτικό μικροσκόπιο θα επιτρέψουν τη σωστή διάγνωση. Συμπτώματα:
πόνος στο στομάχι,
η παρουσία ενός ψηλαφητού σχηματισμού που μοιάζει με όγκο στην κοιλιακή κοιλότητα,
έντονο κοιλιακό άλγος (περισπληνίτιδα: φλεγμονή των ιστών που περιβάλλουν τη σπλήνα),
Υποτροπιάζουσες λοιμώξεις: Επιπλοκές: υψηλή θνησιμότητα, πολλαπλασιασμός λεμφοκυττάρων με την εμφάνιση κακοήθους λεμφοπολλαπλασιαστικής νόσου, η οποία μπορεί να αναπτυχθεί σε άτομα με ελονοσία ανθεκτική στη θεραπεία.
Προστασία κεντρικού υπολογιστή
Ασυδοσία
Γενετικοί παράγοντες
Οι γενετικοί παράγοντες μπορεί επίσης να λειτουργήσουν ως προστατευτικός μηχανισμός κατά της ελονοσίας. Οι περισσότεροι από τους παράγοντες που περιγράφονται σχετίζονται με τα ερυθρά αιμοσφαίρια. Παραδείγματα:
Θαλασσαιμία ή κληρονομική αναιμία: ένα άτομο που φέρει το γονίδιο SS, ως αποτέλεσμα μεταβολής του ρυθμού σύνθεσης των αλυσίδων σφαιρίνης, έχει κακή κυκλοφορία του αίματος και αισθάνεται διαρκώς κουρασμένο.
Γενετική ανεπάρκεια του G6PD (γλυκόζη αφυδρογονάση-6-φωσφορική), ένα αντιοξειδωτικό ένζυμο που προστατεύει από τις επιπτώσεις του οξειδωτικού στρες στα ερυθρά αιμοσφαίρια κύτταρα του αίματος, παρέχει αυξημένη προστασία έναντι της σοβαρής ελονοσίας.
Το αντιγόνο των ανθρώπινων λευκοκυττάρων σχετίζεται με χαμηλό κίνδυνο εμφάνισης σοβαρής ελονοσίας. Το μόριο MHC τάξης Ι υπάρχει στο ήπαρ και είναι ένα αντιγόνο των Τ κυττάρων (καθώς βρίσκεται στον θύμο αδένα) έναντι του σταδίου των σποροζωϊδίων. Αυτό το αντιγόνο, που κωδικοποιείται από την IL-4 (ιντερλευκίνη-4) και παράγεται από Τ κύτταρα (θύμος), προάγει τον πολλαπλασιασμό και τη διαφοροποίηση των κυττάρων που παράγουν αντισώματα Β. Μελέτη των ανθρώπων Fulbe της Μπουρκίνα Φάσο που έχουν λιγότερες από δύο κρίσεις ελονοσίας ή περισσότερα υψηλό επίπεδοΤα αντισώματα κατά της ελονοσίας από τις γειτονικές εθνοτικές ομάδες έδειξαν ότι το αλληλόμορφο Τ IL4-524 συσχετίστηκε με αυξημένα επίπεδα αντισωμάτων κατά της ελονοσίας και αντίσταση στην ελονοσία.
Θεραπεία
Σε ενδημικές περιοχές, οι μέθοδοι θεραπείας είναι συχνά μη ικανοποιητικές και το συνολικό ποσοστό θνησιμότητας για όλες τις περιπτώσεις ελονοσίας είναι κατά μέσο όρο ένα στα δέκα. Η μαζική χρήση απαρχαιωμένων μεθόδων θεραπείας, τα πλαστά φάρμακα και το φτωχό ιατρικό ιστορικό είναι οι κύριοι λόγοι κακής κλινικής αξιολόγησης.
Απαρχαιωμένες μέθοδοι θεραπείας
αυτόματο κιβώτιο ταχυτήτων
Η συνδυαστική θεραπεία με βάση την αρτεμισινίνη (ACT) είναι μια θεραπευτική επιλογή τριτογενή πρόληψησε περιπτώσεις μη επιπλεγμένης ελονοσίας. Χρησιμοποιείται ένας συνδυασμός δύο μορίων: το ένα μόριο είναι ένα ημι-συνθετικό παράγωγο της αρτεμισινίνης και το δεύτερο είναι ένα συνθετικό μόριο που χρησιμεύει για την ενίσχυση της επίδρασης του πρώτου μορίου και την αναστολή της εμφάνισης αντίστασης, η οποία οδηγεί σε βελτιωμένη έκβαση της νόσου . Από το 2001, μετά τις κλινικές δοκιμές φάσης ΙΙΙ της πρώτης PCA, έχει γίνει η μόνη θεραπεία που συνιστά ο ΠΟΥ για αυτήν την ασθένεια. Τα φάρμακα PCA παράγονται σε αρκετά μικρές ποσότητες και είναι πιο ακριβά από τη χλωροκίνη. Η θεραπεία με χλωροκίνη ή SP κοστίζει επί του παρόντος μεταξύ $0,2 και $0,5, ενώ η θεραπεία με PCA κοστίζει μεταξύ $1,2 και $2,4, που σημαίνει ότι είναι πέντε έως έξι φορές πιο ακριβή. Για πολλούς ασθενείς, αυτή η διαφορά ισοδυναμεί με το κόστος επιβίωσης. Μόνο λίγοι άνθρωποι στην Αφρική μπορούν να αντέξουν οικονομικά το AKP. Η παραγωγή σε μεγαλύτερη κλίμακα και η οικονομική βοήθεια από τις πλούσιες χώρες μπορούν να μειώσουν σημαντικά το κόστος παραγωγής για τη δημιουργία μιας ΑΚΕ.
Κατευθύνσεις έρευνας
Επί του παρόντος, νέες μέθοδοι θεραπείας της ελονοσίας χρησιμοποιώντας πεπτίδια και νέες χημικές ενώσεις. Οι σπειροινδολόνες είναι μια νέα κατηγορία ερευνητικών φαρμάκων κατά της ελονοσίας. Η σιπαργαμίνη (NITD609) είναι πειραματικό φάρμακοαυτής της κατηγορίας, αποτελεσματικό όταν χορηγείται από το στόμα.
Ψεύτικα φάρμακα
Τα πλαστά ανθελονοσιακά φάρμακα πιστεύεται ότι κυκλοφορούν στην Ταϊλάνδη, το Βιετνάμ, την Κίνα και την Καμπότζη. αποτελούν κύρια αιτία θανάτου που θεωρείται ότι μπορεί να προληφθεί. Τον Αύγουστο του 2007, η κινεζική φαρμακευτική εταιρεία Holley-Cotec, η φαρμακευτική εταιρεία αναγκάστηκε να ανακαλέσει είκοσι χιλιάδες δόσεις του φαρμάκου αρτεμισινίνης DUO-COTECXIN στην Κένυα λόγω της παραποίησης αυτού του φαρμάκου στην Ασία, που περιέχει πολύ λίγα ενεργά συστατικά και κυκλοφορεί στην αγορά στο τιμή πέντε φορές μικρότερη για άλλα φάρμακα. Δεν υπάρχει απλός τρόποςπροκειμένου να διακρίνει ένα πλαστό από ένα πραγματικό φάρμακο χωρίς τη χρήση εργαστηριακής ανάλυσης. Φαρμακευτικές εταιρείεςπροσπαθούν να καταπολεμήσουν τα πλαστά φάρμακα χρησιμοποιώντας νέες τεχνολογίες για να εξασφαλίσουν την προστασία του προϊόντος τους.
Πρόληψη
Μέτρα για τον έλεγχο των κουνουπιών ή την προστασία από τα κουνούπια
Υπάρχουν πολλές επιλογές για τον έλεγχο του φορέα ελονοσίας (το θηλυκό κουνούπι Anopheles) που μπορεί να είναι αποτελεσματικές εάν εφαρμοστούν σωστά. Η πραγματική πρόκληση για την πρόληψη της ελονοσίας είναι το πολύ υψηλό κόστος της θεραπείας. Η πρόληψη μπορεί να είναι αποτελεσματική για τους ταξιδιώτες, αλλά τα κύρια θύματα της νόσου είναι άνθρωποι στις αναπτυσσόμενες χώρες. Ένα παράδειγμα είναι το νησί Reunion, όπου, όπως και άλλα νησιά της περιοχής (Μαδαγασκάρη και Μαυρίκιος), η ελονοσία ήταν ανεξέλεγκτη. Το νησί Reunion ήταν μια γαλλική αποικία, επομένως το υψηλό κόστος δεν ήταν πρόβλημα, καθιστώντας δυνατή την εξάλειψη της ελονοσίας από το νησί χωρίς πολλές δυσκολίες. Σε χώρες όπου η ελονοσία είναι συχνή, χρησιμοποιούνται δύο μέθοδοι πρόληψης. Αποσκοπούν, πρώτον, στην προστασία των ανθρώπων από τα τσιμπήματα των κουνουπιών και, δεύτερον, στην εξάλειψη των κουνουπιών με διάφορα μέσα. Ο κύριος στόχος της πρόληψης είναι ο περιορισμός του αριθμού των κουνουπιών που μεταφέρουν την ασθένεια. Στη δεκαετία του 1960, η κύρια μέθοδος που χρησιμοποιήθηκε για την εξάλειψη των θηλυκών κουνουπιών ήταν η μαζική χρήση εντομοκτόνων. Το DDT (διχλωροδιφαινυλοτριχλωροαιθάνιο) χρησιμοποιήθηκε συχνότερα. Αυτή η προσέγγιση ήταν αποτελεσματική σε πολλές περιοχές και η ελονοσία έχει εξαλειφθεί πλήρως σε ορισμένες περιοχές. Η εντατική χρήση του DDT ευνόησε την επιλογή κουνουπιών ανθεκτικών σε αυτό. Επιπλέον, το DDT μπορεί να προκαλέσει δηλητηρίαση και ασθένειες στους ανθρώπους, όπως συνέβη στην Ινδία, όπου η ουσία έγινε κατάχρηση στη γεωργία. Παρά το γεγονός ότι αυτό το προϊόν έχει απαγορευθεί πλήρως για χρήση στην Ευρώπη από το 1972 και παρά το γεγονός ότι έχει ταξινομηθεί από τον ΠΟΥ ως POP (έμμονος οργανικός ρύπος) από το 1992, φαίνεται ότι ο ίδιος ο ΠΟΥ είναι έτοιμος να επανεξετάσει τη θέση του και αρχίστε να προτείνετε ξανά τη χρήση αυτού του φυτοφαρμάκου (ειδικά για τον έλεγχο της ελονοσίας σε εσωτερικούς χώρους). Ωστόσο, χωρίς αμφιβολία, το DDT:
επίμονη ουσία: ο χρόνος ημιζωής του είναι δεκαπέντε χρόνια, δηλαδή όταν ψεκάζετε 10 κιλά DDT σε ένα χωράφι, δεκαπέντε χρόνια αργότερα θα παραμείνουν 5 κιλά, μετά από 30 χρόνια - 2,5 κιλά κ.λπ.
ουσία διασποράς: βρίσκεται στο αρκτικό χιόνι.
συσσωρεύεται στο περιβάλλον: τα ζώα που το καταπίνουν δεν πεθαίνουν, αλλά ούτε και το εξαφανίζουν. Η ουσία αποθηκεύεται στους λιπώδεις ιστούς του ζώου και σε ιδιαίτερα υψηλές συγκεντρώσεις στα ζώα στην κορυφή τροφική αλυσίδα. Επιπλέον, η τοξικότητά του είναι ένα αμφιλεγόμενο ζήτημα, επειδή η κατάποση 35 g DDT μπορεί να είναι θανατηφόρα για ένα άτομο 70 κιλών.
Προκειμένου να αντικατασταθεί το DDT, το οποίο θεωρείται επικίνδυνο και ολοένα λιγότερο αποτελεσματικό, δημιουργούνται νέες μέθοδοι για την καταπολέμηση του φορέα ελονοσίας:
αποστράγγιση ελών (χωρίς να διαταραχθεί το οικολογικό σύστημα), αποστράγγιση στάσιμων υδάτων στα οποία αναπτύσσονται προνύμφες Anopheles.
καταπολέμηση εκρίζωσης που σχετίζεται με την εξάπλωση βενζίνης ή φυτικού ελαίου, καθώς και με την ευρεία χρήση διαλυτών εντομοκτόνων στην επιφάνεια του λιμνάζοντος νερού, προκειμένου να περιοριστεί ή να αποτραπεί η γέννηση των προνυμφών Anopheles. Αυτά τα μέτρα είναι αρκετά αμφισβητήσιμα γιατί βλάπτουν το περιβάλλον.
διασπορά αρπακτικών στο νερό που τρώνε τις προνύμφες Anopheles, όπως μερικά οστρακοειδή και ψάρια (τιλάπια, guppies, gambusia).
προστασία και επανεισαγωγή ορισμένων ειδών εντομοφάγων νυχτερίδων σε περιοχές όπου έχουν εξαφανιστεί (μια νυχτερίδα μπορεί να καταπιεί σχεδόν το μισό βάρος του σώματός της σε έντομα σε μια νύχτα)192.
κατευθύνσεις που σχετίζονται με την αλληλουχία του γονιδιώματος των κουνουπιών. Το γονιδίωμα παρέχει, μεταξύ άλλων, έναν κατάλογο γονιδίων αποτοξίνωσης και μεταλλαγμένων γονιδίων που κωδικοποιούν πρωτεΐνες που στοχεύουν τα εντομοκτόνα ως αλλαγές σε μεμονωμένα νουκλεοτίδια που ονομάζονται «πολυμορφισμοί νουκλεοτιδίων» στο γονιδίωμα:
o χρήση εντομοκτόνων και απωθητικών μόνο κατά του κουνουπιού ελονοσίας,
o κατανομή στείρων αρσενικών κουνουπιών ελονοσίας στη φύση,
Αυτά τα μέτρα μπορούν να είναι αποτελεσματικά μόνο σε περιορισμένο τομέα. Είναι πολύ δύσκολο να εφαρμοστούν στην κλίμακα μιας ηπείρου όπως η Αφρική. Κάθε άτομο μπορεί να αποφύγει τα τσιμπήματα κουνουπιών ελονοσίας χρησιμοποιώντας μηχανικά, φυσικά και χημικά; Πρώτα απ 'όλα, θα πρέπει να θυμάστε ότι το Anopheles είναι ενεργό τη νύχτα:
τοποθέτηση δικτυωτών κουνουπιών (με πλέγμα 1,5 mm) εμποτισμένες με περμεθρίνη ή πυρεθροειδείς ενώσεις. Όλο και περισσότερο, αυτά τα δίκτυα είναι διαθέσιμα σε πολύ λογικές τιμές (έως 1,70 $) ή παρέχονται δωρεάν σε άτομα σε ενδημικές περιοχές. Αυτά τα δίκτυα είναι αποτελεσματικά για 3-5 χρόνια, ανάλογα με το μοντέλο και τις συνθήκες χρήσης.
εγκατάσταση κουνουπιέρων στα παράθυρα.
χρήση εντομοκτόνων (πυρεθροειδή, DDT...) σε μικρή κλίμακα για ψεκασμό σε σπίτια (υπνοδωμάτια).
εγκατάσταση μιας συσκευής κλιματισμού σε κτίρια κατοικιώννα μειώσει τη θερμοκρασία και να επιτρέψει την κυκλοφορία του αέρα (το κουνούπι μισεί τις κινήσεις του αέρα που διαταράσσουν τις κινήσεις και τις αισθητηριακές του ικανότητες).
μετά τη δύση του ηλίου: φαρδιά, μακριά ρούχα ανοιχτά χρώματακαι αποχή από το αλκοόλ (το κουνούπι ελονοσίας αγαπά τα σκούρα χρώματα, ειδικά το μαύρο, και τους αλκοολικούς ατμούς).
Εφαρμογή απωθητικής κρέμας στο δέρμα ή στα ρούχα κατά τη διάρκεια του ηλιοβασιλέματος. Μεταξύ όλων των συνθετικών απωθητικών, τα πιο αποτελεσματικά είναι αυτά που περιέχουν DEET (Ν, Ν-διαιθυλ-μ-τολουαμίδιο). Το διαιθυλοτολουαμίδιο δεν σκοτώνει τα έντομα, αλλά οι ατμοί του εμποδίζουν το κουνούπι να επιτεθεί στον άνθρωπο.
Γενικά, τα προϊόντα που περιέχουν DEET σε συγκεντρώσεις 25 έως 30% είναι πιο αποτελεσματικά για μεγαλύτερο χρονικό διάστημα (±8 ώρες κατά των ερπόντων εντόμων και 3 έως 5 ώρες κατά του Anopheles). Θεωρούνται επίσης ασφαλή για ενήλικες και παιδιά άνω των δύο ετών εφόσον η συγκέντρωση δεν υπερβαίνει το 10%. Το DEET δεν πρέπει να χρησιμοποιείται από έγκυες γυναίκες ή παιδιά ηλικίας κάτω των τριών μηνών. Προϊόντα με συγκεντρώσεις μεγαλύτερες από 30% δεν εγκρίνονται. Τα εμπορικά προϊόντα εφαρμόζονται σε δέρμα, ρούχα ή κουνουπιέρες. Ωστόσο, θα πρέπει να χρησιμοποιούνται με προσοχή σε πλαστικά, ορισμένα συνθετικά υφάσματα όπως νάιλον, καουτσούκ, δέρμα και βαμμένες ή βερνικωμένες επιφάνειες καθώς μπορεί να αλλοιώσουν την επιφάνεια. Θα πρέπει επίσης να προσέχετε την άμεση επαφή αυτών των ουσιών με τα μάτια και την κατάποση. Προτιμώνται οι εφαρμοστές εξοπλισμένοι με μπάλα. Η διαδερμική απορρόφηση είναι 50% σε έξι ώρες και αποβάλλεται μέσω των ούρων. Το τμήμα που δεν έχει αφαιρεθεί (30%) αποθηκεύεται στο δέρμα και το λίπος.
Απωθητικά
Έρευνες έχουν δείξει ότι τα απωθητικά ευκαλύπτου που περιέχουν φυσικό έλαιο ευκαλυπτόλης είναι μια αποτελεσματική μη τοξική εναλλακτική λύση στο DEET. Επιπλέον, φυτά όπως το βάλσαμο λεμονιού έχουν επίσης βρεθεί ότι είναι αποτελεσματικά κατά των κουνουπιών. Μια εθνοβοτανική μελέτη που διεξήχθη στην περιοχή του Κιλιμάντζαρο (Τανζανία) έδειξε ότι τα πιο ευρέως χρησιμοποιούμενα απωθητικά μεταξύ των κατοίκων της περιοχής είναι φυτά από την οικογένεια Lamiaceae του γένους Βασιλικού Ocimum kilimandscharicum και lOcimum suave. Μια μελέτη σχετικά με τη χρήση αιθέριων ελαίων που εξάγονται από αυτά τα φυτά δείχνει ότι η προστασία από τα δαγκώματα ορισμένων τύπων φορέων ελονοσίας αυξάνεται στο 83-91% των περιπτώσεων και η επιθυμία του να πιπιλίζει αίμα αυξάνεται στο 71,2-92,5% των περιπτώσεων. Το Icarilin, γνωστό και ως CBD 3023, είναι ένα νέο απωθητικό από την οικογένεια χημικών πιπεριδινών που είναι συγκρίσιμο σε αποτελεσματικότητα με το DEET αλλά είναι λιγότερο ερεθιστικό και δεν διαλύει πλαστικά. Η ουσία αναπτύχθηκε από τη γερμανική χημική εταιρεία Bayer AG και πωλείται με την ονομασία SALTIDIN. Η μορφή gel SALTIDIN που περιέχει 20% δραστικό προϊόν είναι αυτή τη στιγμή η καλύτερη επιλογή που διατίθεται στην αγορά. Ωστόσο, όλες οι πιθανές παρενέργειες του φαρμάκου για τα παιδιά δεν είναι ακόμη πλήρως γνωστές. Η δοκιμή διαφόρων απωθητικών που διατίθενται στην αγορά διαπίστωσε ότι τα συνθετικά απωθητικά, συμπεριλαμβανομένου του DEET, είναι πιο αποτελεσματικά από τα απωθητικά που περιέχουν φυσικά ενεργά συστατικά. Μην ψεκάζετε απωθητικά απευθείας στο δέρμα σας. Εμποτίστε ρούχα ή κουνουπιέρες με αυτά. Χρησιμοποιήστε με προσοχή και προσπαθήστε να αποφύγετε τον ρινικό ερεθισμό ή την κατάποση. Ο χρόνος ισχύος των απωθητικών είναι περίπου 6 μήνες (λιγότερο όταν χρησιμοποιούνται σε ρούχα, αφού είναι συνεχώς εκτεθειμένο σε τριβή, βροχή κ.λπ.). Η επαναχρησιμοποίηση του απωθητικού πραγματοποιείται μετά την επεξεργασία του αντικειμένου με σαπούνι. Προσοχή: Μη φοράτε ρούχα επεξεργασμένα με περμεθρίνη σε δέρμα που έχει προηγουμένως υποβληθεί σε θεραπεία με DEET.
Έγκυες γυναίκες
Πρόληψη
Προληπτικά σχήματα
Από τις 9 Μαρτίου 2006, η πρόληψη της ελονοσίας πραγματοποιείται σε τρία επίπεδα, ταξινομημένα ανάλογα με το επίπεδο της χημειοανθεκτικότητας. Κάθε χώρα ταξινομείται ανά ομάδα κινδύνου. Θα πρέπει να συμβουλευτείτε το γιατρό σας πριν ταξιδέψετε.
Χώρες της ομάδας 0
Ζώνες απαλλαγμένες από ελονοσία: δεν απαιτείται χημειοπροφύλαξη.
ΦΑΦΡΙΚΑ: Λεσότο, Λιβύη, Μαρόκο, Ρεϋνιόν, Αγία Ελένη, Σεϋχέλλες και Τυνησία.
Αμερική: όλες οι πόλεις, Αντίγκουα και Μπαρμπούντα, Ολλανδικές Αντίλλες, Μπαχάμες, Μπαρμπάντος, Βερμούδες, Καναδάς, Χιλή, Κούβα, Δομινίκα, Ηνωμένες Πολιτείες, Γρενάδα, Νησιά Κέιμαν, Νησιά Φώκλαντ, Παρθένοι Νήσοι, Τζαμάικα, Μαρτινίκα, Πουέρτο Ρίκο, Αγία Λουκία, Τρινιδάδ, Τομπάγκο, Ουρουγουάη;
Ασία: όλες οι πόλεις, Μπρουνέι, Γεωργία, Γκουάμ, Χονγκ Κονγκ, Νησί των Χριστουγέννων, Νήσοι Κουκ, Ιαπωνία, Καζακστάν, Κιργιστάν, Μακάο, Μαλδίβες, Μογγολία, Τουρκμενιστάν, Σιγκαπούρη και Ταϊβάν.
Ευρώπη: όλες οι χώρες, συμπεριλαμβανομένης της Αρμενίας, των Αζορών, των Καναρίων Νήσων, της Κύπρου, της Ρωσίας, των χωρών της Βαλτικής, της Ουκρανίας, της Λευκορωσίας και της Ευρωπαϊκής Τουρκίας.
Μέση Ανατολή: όλες οι πόλεις, Μπαχρέιν, Ισραήλ, Ιορδανία, Κουβέιτ, Λίβανος και Κατάρ.
Ωκεανία: όλες οι πόλεις, Αυστραλία, Φίτζι, Χαβάη, Νησιά Μαριάνα, Νήσοι Μάρσαλ, Μικρονησία, Νέα Καληδονία, Νέα Ζηλανδία, Νησί του Πάσχα, Γαλλική Πολυνησία, Σαμόα, Τουβαλού, Τόνγκα.
Ειδική περίπτωση – περιοχές με χαμηλή μετάδοση ελονοσίας Δεδομένης της χαμηλής μετάδοσης σε αυτές τις χώρες, είναι αποδεκτό να μην λαμβάνονται μέτρα χημειοπροφύλαξης, ανεξάρτητα από τη διάρκεια παραμονής. Ωστόσο, είναι σημαντικό να μπορείτε, για αρκετούς μήνες μετά την επιστροφή, να αναζητήσετε άμεση ιατρική βοήθεια σε περίπτωση πυρετού. Αφρική: Αλγερία, Πράσινο Ακρωτήριο, Αίγυπτος, Ερυθραία και Μαυρίκιος.
Ασία: Αζερμπαϊτζάν, Βόρεια Κορέα, Νότια Κορέα και Ουζμπεκιστάν.
Μέση Ανατολή: Ηνωμένα Αραβικά Εμιράτα, Ομάν, Συρία και Τουρκία.
Όταν επισκέπτεστε άλλες χώρες, είναι απαραίτητο να χρησιμοποιείτε χημειοπροφύλαξη προσαρμοσμένη στην περιοχή που επισκέπτεστε.
Χώρες της ομάδας 1
Ζώνες χωρίς χλωροκίνη: 100 mg χλωροκίνη: ένα δισκίο κάθε μέρα (μπορεί επίσης να λαμβάνει 300 mg δύο φορές την εβδομάδα) για ένα άτομο 50 kg (με προσοχή σε ασθενείς με επιληψία επειδή η ουσία μπορεί να προκαλέσει προβλήματα όρασης ή τύφλωση με μακροχρόνια χρήση) .
Χώρες του 2ου ομίλου
Ζώνες αντίστασης στη χλωροκίνη: 100 mg χλωροκίνης (ένα δισκίο κάθε μέρα) και 100 mg προγουανίλης (δύο δισκία την ημέρα). Η χλωροκίνη και η προγουανίλη λαμβάνονται με τροφή, ως εφάπαξ δόση ή μισή δόση πρωί και βράδυ, ξεκινώντας μια εβδομάδα πριν από την αναχώρηση και συνεχίζοντας για έως και ένα μήνα μετά την επιστροφή για άτομο βάρους 50 κιλών. Η ατοβακουόνη-προγουανίλη μπορεί να προταθεί ως εναλλακτική λύση στη χλωροκίνη-προγουανίλη.
Χώρες της ομάδας 3
Περιοχές αυξημένης αντοχής στη χλωροκίνη ή αντοχή σε πολλά φάρμακα. Doxycycline199 (κύρια δραστική ουσία)ένα δισκίο 100 mg την ημέρα, μία ημέρα πριν από την αναχώρηση (διπλή δόση την πρώτη ημέρα) έως 28 ημέρες μετά την επιστροφή ή μετά την έξοδο από μια ενδημική περιοχή (πάρτε με ένας μεγάλος αριθμόςυγρά ή κατά τη διάρκεια των γευμάτων). Οι δόσεις για παιδιά άνω των οκτώ ετών διαιρούνται στο μισό. Η δοξυκυκλίνη μπορεί να ληφθεί για αρκετούς μήνες, αλλά το φάρμακο μπορεί να προκαλέσει φωτοτοξικότητα (χημική αντίδραση που προκαλείται από την υπερβολική παρουσία μιας φωτοδραστικής ουσίας στο δέρμα που αντιδρά με την υπεριώδη ακτινοβολία ή το ορατό φως) και την ανάπτυξη μυκητιασικών λοιμώξεων στα χείλη και τα γεννητικά όργανα. δεν συνιστάται για έγκυες (ηπατικά προβλήματα) ή θηλάζουσες γυναίκες και παιδιά κάτω των 8 ετών (αναστρέψιμη επιβράδυνση της ανάπτυξης των οστών και μη αναστρέψιμο κιτρίνισμα των δοντιών με αυξημένο κίνδυνο τερηδόνας). Είναι ένα παράγωγο της τετρακυκλίνης (ένα αντιβιοτικό που αποτελείται από τέσσερις συντηγμένους δακτυλίους που μπορούν να διεισδύσουν στα ευκαρυωτικά κύτταρα που αποτελούν μέρος του Plasmodium), μερικές φορές χρησιμοποιείται κατά της ελονοσίας σε συνδυασμό με κινίνη για επείγουσα θεραπείαενδοφλεβίως. Mefloquine or Lariam 200 (Roche)Σύνθεση: 250 mg μεφλοκίνη Η τιμή μιας συσκευασίας των οκτώ δισκίων είναι 34,26 € (στο Βέλγιο το 2012). Λαμβάνετε ένα δισκίο την εβδομάδα, ξεκινώντας μερικές εβδομάδες πριν από την αναχώρηση έως τέσσερις εβδομάδες μετά την επιστροφή. Για να διαπιστωθεί η αποτελεσματική συγκέντρωση του Lariam στο αίμα κατά την άφιξη, είναι απαραίτητο να ξεκινήσει η χρήση του 2-3 εβδομάδες πριν από την αναχώρηση. Συνιστάται στους ασθενείς που δεν έχουν λάβει ποτέ αυτό το προϊόν στο παρελθόν να ξεκινήσουν τη θεραπεία 2-3 εβδομάδες πριν από την αναχώρηση για να εντοπιστούν πιθανές παρενέργειες (ζάλη, αϋπνία, εφιάλτες, άγχος, ανεξήγητη ανησυχία, αίσθημα παλμών). Το φάρμακο δεν θα συνταγογραφηθεί από γιατρό εάν εντοπιστούν αντενδείξεις (επιθυμία για εγκυμοσύνη, πρώτο τρίμηνο εγκυμοσύνης, επιληψία, κατάθλιψη ή καρδιακή αρρυθμία, η οποία αντιμετωπίζεται με φάρμακα όπως β-αναστολείς, ανταγωνιστές ασβεστίου ή δακτυλίτιδα). Η θεραπεία θα πρέπει να συνεχιστεί για τέσσερις εβδομάδες μετά την επιστροφή. Εάν γίνει καλά ανεκτό, το Lariam μπορεί να ληφθεί για αρκετούς μήνες ή και χρόνια. Εάν ζείτε στη χώρα για μεγάλο χρονικό διάστημα (πάνω από τρεις μήνες), η χημειοπροφύλαξη θα πρέπει να γίνεται για όσο το δυνατόν περισσότερο. Συνιστάται στους ταξιδιώτες να συμβουλευτούν έναν γιατρό στον προορισμό τους για να αξιολογήσουν τη συνάφεια και το όφελος/κίνδυνο της χημειοπροφύλαξης. Το Malarone, ένα μείγμα ατοβακουόνης-προγουανίλης από την GlaxoSmithKline, μπορεί να συνιστάται ως εναλλακτική λύση στη μεφλοκίνη. Σύνθεση για ενήλικες: 250 mg ατοβακουόνη + 100 mg υδροχλωρική προγουανίλη Κουτί με δώδεκα δισκία - 44,14 € (Τιμές στο Βέλγιο 2012) Σύνθεση για παιδιά: 62,5 mg ατοβακουόνη + 25 mg υδροχλωρική προγουανίλη Κουτί των 12 δισκίων 28 € σε 4 δισκία Belium. ) Μία ταμπλέτα την ημέρα, μία ημέρα πριν την αναχώρηση και έως και επτά ημέρες μετά την επιστροφή. Εάν το φάρμακο ξεκινήσει μόνο στη χώρα διαμονής, θα πρέπει να συνεχιστεί για έως και τέσσερις εβδομάδες μετά την επιστροφή. Η μαλαρόνη είναι γενικά πολύ καλά ανεκτή κατά τη διάρκεια ενός σύντομου ταξιδιού. Μπορεί να ληφθεί για αρκετούς μήνες (ωστόσο, θα πρέπει να ληφθεί υπόψη το υψηλό κόστος του). Ωστόσο, η διάρκεια της συνεχούς χρήσης της ατοβακουόνης-προγουανίλης θα πρέπει να περιορίζεται σε τρεις μήνες.
L "εκτίμηση est difficile du fait du manque de fiabilité des statistiques dans les pays concerns; en 2005, des chercheurs estimaient dans la revue Nature à 515 εκατομμύρια le nombre de malades en 2002 (dans une 600000000 από όλους), que l "estimation de l" OMS en 1999 dans son rapport sur la santé dans le monde était de 273 εκατομμύρια βλ. "λάθος υπολογισμός"", sur le site du New Scientist [(en) lire en ligne]
Murray CJL, Rosenfeld LC, Lim SS et al. Παγκόσμια θνησιμότητα από ελονοσία μεταξύ 1980 και 2010: συστηματική ανάλυση, Lancet, 2012; 379:413-431
(en) Keizer J, Utzinger J, Caldas de Castro M, Smith T, Tanner M, Singer B, "Urbanization in sub-saharan Africa and implications for malaria control", dans Am J Trop Med Hyg, τομ. 71, αρ. 2, σελ. 118-27, 2004]
Μια μολυσματική ασθένεια που προκαλείται από τσίμπημα κουνουπιού ονομάζεται. Τα σημάδια της ελονοσίας στους ενήλικες εκδηλώνονται με τη μορφή παρατεταμένου πυρετού και η ασθένεια συχνά συνοδεύεται από υποτροπές.
Αυτή η ασθένεια έχει εξαπλωθεί σε όλο τον κόσμο, αλλά μέρη με υγρό κλίμα είναι πιο συχνά επιρρεπή σε μόλυνση. Τέτοιες συνθήκες είναι ευνοϊκές για τα κουνούπια ελονοσίας εδώ μπορούν να αναπαραχθούν πολύ πιο γρήγορα.
Οι κάτοικοι των αφρικανικών χωρών υποφέρουν ιδιαίτερα συχνά από αυτή την ασθένεια. Σύμφωνα με παγκόσμιες στατιστικές, η ασθένεια στοίχιζε ετησίως τη ζωή σε περισσότερους από 200 εκατομμύρια ανθρώπους.
Ωστόσο, μέσω του εντατικοποιημένου ελέγχου που ξεκίνησε το 2000, τα ποσοστά έχουν πλέον βελτιωθεί και οι θάνατοι έχουν μειωθεί στο μισό.
Πώς να αναγνωρίσετε την ασθένεια; Είναι απαραίτητο να γνωρίζουμε πώς εκδηλώνεται το Plasmodium falciparum σε έναν ενήλικα.
Οι αιτιολογικοί παράγοντες της νόσου είναι τα πρωτόζωα Plasmodium. Φτάνουν σε ένα άτομο μετά από τσίμπημα από ένα κουνούπι, το θηλυκό του οποίου τους κάνει ένεση στο αίμα. Η περίοδος επώασης ποικίλλει, μέχρι τις πρώτες εκδηλώσεις. Ένα άτομο μπορεί να μην αισθάνεται καμία ενόχληση, επομένως, μην συμβουλευτείτε γιατρό.
Ανάλογα με τον τύπο των σποροζωϊτών, η διάρκεια της περιόδου επώασης ποικίλλει:
- Από 10 έως 21 ημέρες, με αργή ανάπτυξη, για 1 χρόνο. Αυτός ο τύπος ονομάζεται ελονοσία τριών ημερών.
- 11-16 ημέρες, με αργή πορεία της νόσου, περισσότερο από 1 χρόνο, αυτή η ποικιλία ονομάζεται ελονοσία ωοειδή.
- 25-42 ημέρες, εμφανίζεται ανάπτυξη τετραήμερης ελονοσίας.
- Η τροπική ελονοσία αναπτύσσεται μέσα σε 10-20 ημέρες.
Τα πρώτα συμπτώματα ελονοσίας μετά από τσίμπημα κουνουπιού παρατηρούνται: πονοκέφαλοι, πόνοι στις αρθρώσεις, ρίγη. Τις περισσότερες φορές, αυτή η κατάσταση διαρκεί περισσότερο από 3 ημέρες.
Χαρακτηριστικά της πορείας της νόσου:
- Με την ελονοσία τριών ημερών, εμφανίζονται βραχυπρόθεσμες κρίσεις, κυρίως κατά τη διάρκεια της ημέρας ή το πρωί.
- Με ελονοσία οβάλ παρατηρούνται κρίσεις το απόγευμα. Η ασθένεια εξελίσσεται χωρίς ορατές επιπλοκές.
- Με την τετραήμερη ελονοσία, σπάνια συμβαίνουν υποτροπές.
- Με την τροπική ελονοσία, εμφανίζεται ισχυρός πυρετός, ο ασθενής αισθάνεται αδύναμος και, ελλείψει έγκαιρης βοήθειας, οδηγεί σε θάνατο. Οι επιληπτικές κρίσεις συμβαίνουν συχνά.
Τυπικά, τα κουνούπια ελονοσίας είναι ενεργά τη νύχτα.Σε περιοχές επιρρεπείς σε αυτή την ασθένεια, η επιδημία ξεκινά σε περιόδους παρατεταμένων βροχών.
Ομάδες κινδύνου
Υπάρχουν διάφοροι παράγοντες που επηρεάζουν τη μόλυνση:
- διάρκεια ζωής των εντόμων?
- εξωτερικό περιβάλλον?
- ανθρώπινη ανοσία.
Οι άνθρωποι που ζουν σε τοπικό επίπεδο υψηλού κινδύνου αναπτύσσουν ανοσία στην ασθένεια με την πάροδο των ετών. Αυτός είναι ο λόγος για τον οποίο τα παιδιά κάτω των 5 ετών είναι πιο συχνά επιρρεπή στη μόλυνση.
Οι άνθρωποι που μετακινούνται από άλλη περιοχή είναι επίσης πιο πιθανό να προσβληθούν από ελονοσία. Τότε ο κίνδυνος αυξάνεται μοιραίο αποτέλεσμαασθένειες.

Οι ασθενείς που έχουν μολυνθεί από ελονοσία μπορεί να αποτελέσουν κίνδυνο για τους άλλους, επομένως πρέπει να απομονώνονται από την κοινωνία κατά τη διάρκεια της θεραπείας. Οι άνθρωποι διατρέχουν επίσης τον κίνδυνο να γίνουν πηγή μόλυνσης για τα κουνούπια.
Έτσι, έχοντας μολυνθεί ενώ ταξιδεύει σε μια περιοχή, ένας ασθενής μπορεί εύκολα να μεταδώσει την ασθένεια σε άλλη περιοχή κατά την επιστροφή.
Πώς να διαγνώσετε τη νόσο
Οι κύριοι λόγοι διάγνωσης είναι οι κρίσεις που επαναλαμβάνονται κάθε 48 ή 72 ώρες Το ήπαρ μεγεθύνεται, εμφανίζεται ίκτερος και σκλήρυνση.
Μερικές φορές αυτά τα σημάδια δεν αρκούν για να γίνει μια διάγνωση, επειδή τα συμπτώματα είναι παρόμοια με άλλες μολυσματικές ασθένειες.
Τα σημάδια της τροπικής ελονοσίας μπορούν να συγχέονται με ασθένειες του κεντρικού νευρικού συστήματος.
Για να γίνει αυτό, είναι απαραίτητο να εξακριβωθεί εάν ο ασθενής είχε παρόμοια προβλήματα στο παρελθόν.
Γενική εξέταση αίματος του ασθενούς:
- Η αιμοσφαιρίνη είναι κάτω από το φυσιολογικό.
- Τα ερυθρά αιμοσφαίρια είναι κάτω από το φυσιολογικό.
- υπερβαίνουν τα λευκοκύτταρα.
- τα αιμοπετάλια είναι υψηλότερα από το φυσιολογικό.
Αναλύοντας δεδομένα σχετικά με τις διαγνώσεις που έγιναν με τα πρώτα συμπτώματα της ελονοσίας, οι γιατροί διέγνωσαν συχνότερα ARVI, γρίπη και μηνιγγίτιδα. Αυτό απλοποιεί τη διαδικασία και μερικές φορές γίνεται για να κρύψει το γεγονός ότι ο ασθενής βρισκόταν στην περιοχή της επιδημίας της νόσου.

Κάνοντας τεστ
Θεμελιώδους σημασίας εργαστηριακή διάγνωση. Η κύρια μέθοδος είναι η εξέταση του αίματος του ασθενούς. Για ανάλυση είναι απαραίτητο αίμα από το δάχτυλο.
Ο πυρήνας του πλασμωδίου αποκτά σκούρο κόκκινο χρώμα. Για οποιαδήποτε μορφή της νόσου, εκτός από την τροπική ελονοσία, μια εξέταση αίματος μπορεί να ανιχνεύσει όλα τα στάδια ανάπτυξης του Plasmodium.
Επιπλέον, ένας στρατηγός τεστ ούρων. Για την ανίχνευση κρυφού αίματος και ουροβιλίνης, η οποία αυξάνεται κατά τη διάρκεια της νόσου.
Με βάση τα αποτελέσματα όλων των μελετών, είναι δυνατό να προσδιοριστεί ποιος τύπος συμπτωμάτων παρατηρείται, κάτι που θα βοηθήσει στην επιλογή της θεραπείας.
Συμπτώματα
Κάθε μία από τις 4 μορφές της νόσου έχει τα δικά της χαρακτηριστικά, αλλά τα συμπτώματα είναι κοινά: πυρετικές κρίσεις. αναιμία, διευρυμένη σπλήνα.
Κατά τη διάρκεια της νόσου, παρατηρούνται διάφορες περίοδοι:
- πρωτεύον, κρυφό?
- πρωτογενείς εκδηλώσεις συμπτωμάτων.
- κρυφή δευτερεύουσα περίοδος?
- περίοδος επιπλοκών.
Προς το τέλος της περιόδου επώασης αρχίζουν να εμφανίζονται τα πρώτα συμπτώματα με τη μορφή ρίγους και πόνου.
Περίοδοι της νόσου
Η οξεία περίοδος είναι η πιο δύσκολη. Τώρα ο ασθενής έχει αύξηση της θερμοκρασίας του σώματος, αλλά ταυτόχρονα παγώνει, η αρτηριακή πίεση υπερβαίνει το φυσιολογικό και ο ρυθμός του σφυγμού αυξάνεται. Ανάλογα με τη μορφή της νόσου, αυτή η κατάσταση μπορεί να διαρκέσει έως και 3 ώρες.
Ακολουθεί μια περίοδος πυρετού όταν η θερμοκρασία του σώματος φτάνει τους 40 °C. Το πρόσωπο κοκκινίζει και ο ασθενής αισθάνεται ζεστό. Σε αυτή την κατάσταση, οι ασθενείς βιώνουν άγχος και η συνείδησή τους μπερδεύεται. Οι πονοκέφαλοι εντείνονται και σε ορισμένες περιπτώσεις εμφανίζονται σπασμοί.
Στο τέλος αυτής της περιόδου εμφανίζεται άφθονη απόρριψηιδρώτας, η θερμοκρασία του σώματος μειώνεται, το άτομο αρχίζει να κοιμάται. Οι κρίσεις θα επαναληφθούν σύμφωνα με τη συχνότητα που αντιστοιχεί στον τύπο της νόσου.
Είναι απαραίτητο να παρακολουθείτε προσεκτικά τα αναδυόμενα συμπτώματα, γιατί Το πλασμώδιο της ελονοσίας έχει καταστροφική επίδραση σε όλα τα συστήματα του σώματος, αλλά πιο αρνητικά στο νευρικό σύστημα, το ουρογεννητικό και το καρδιαγγειακό.

Συνέπειες
Στο ακατάλληλη θεραπείαΗ ασθένεια μπορεί να υποτροπιάσει μετά από κάποιο χρονικό διάστημα.
Παρατηρούνται οι ακόλουθες επιπλοκές:
- κώμα;
- σοβαρό πρήξιμο?
- άφθονη αιμορραγία?
- νευρολογικές διαταραχές?
- παθολογίες του ήπατος και των νεφρών.
- ρήξη της σπλήνας.
Κατά τη διάρκεια των επεισοδίων, ορισμένοι ασθενείς εμφανίζουν μείωση της ποσότητας των ούρων που παράγονται, οδηγώντας σε νεφρική ανεπάρκεια και θάνατο.
Θεραπεία και πρόληψη για ενήλικες
Οι πιο πρόσφατες μέθοδοι θεραπείας βοηθούν στην καταπολέμηση της νόσου ακόμη και στις πιο προηγμένες μορφές της.
ΣΠΟΥΔΑΙΟΣ!Η φαρμακευτική αγωγή θα πρέπει να πραγματοποιείται αμέσως μετά τη διάγνωση της νόσου, σε νοσοκομειακό περιβάλλον.
Η θεραπεία έχει τους ακόλουθους στόχους:

Ανάλογα με τη μορφή της ελονοσίας, τα συμπτώματα και η θεραπεία θα διαφέρουν. Φάρμακα που χρησιμοποιούνται στη θεραπεία:
- κινίνη;
- αντιβιοτικά τετρακυκλίνης;
- διγουανίδια;
- λινκοσαμίδες.
Οι ασθενείς χρειάζονται καθημερινή φροντίδαΚαι ειδική δίαιτα. Είναι απαραίτητο να συμπεριλάβετε στη διατροφή βραστά λαχανικά και φρέσκα φρούτα.
Περίληψη
Ο κίνδυνος εμφάνισης αυτής της ασθένειας δεν υπάρχει μόνο στην Αφρική, αλλά και σε ορισμένες χώρες της Ασίας και της Λατινικής Αμερικής.
Επιρρεπείς σε μόλυνση:
- Γυναίκες κατά τη διάρκεια της εγκυμοσύνης. Εάν μολυνθεί, υπάρχει κίνδυνος αποβολής, καθώς και μοιραίο αποτέλεσμαμητέρα και έμβρυο?
- HIV – μολυσμένος και άρρωστος με AIDS.
- Άτομα που δεν έχουν ανοσία στη νόσο.
Τα πιο αποτελεσματικά μέτρα για την καταπολέμηση της νόσου είναι η καταστροφή των κουνουπιών της ελονοσίας. Οι εσωτερικοί χώροι πρέπει να ψεκάζονται ειδικά μέσα, και επίσης τοποθετήστε μια κουνουπιέρα στα παράθυρα.
Επιπλέον, πριν βγείτε έξω, καλό είναι να λιπάνετε το δέρμα με μια προστατευτική κρέμα. Εάν είναι δυνατόν, αποφύγετε να φοράτε αποκαλυπτικά ρούχα.
Ελονοσία, που παλαιότερα ονομαζόταν «ελώδης πυρετός» - ομάδα μολυσματικές ασθένειες, που προκαλούνται από πλασμωδία της ελονοσίας, τα οποία μεταδίδονται στον άνθρωπο μέσω τσιμπημάτων από κουνούπια ελονοσίας (κουνούπια του γένους Anopheles). Το 85-90% των περιπτώσεων της νόσου και της θνησιμότητας από αυτήν καταγράφονται στις νότιες περιοχές της Αφρικής στην ευρωπαϊκή επικράτεια, τα κρούσματα ελονοσίας είναι κυρίως εισαγόμενα. Περισσότερα από 1 εκατομμύριο κρούσματα της νόσου καταγράφονται ετησίως, με αποτέλεσμα τον θάνατο.
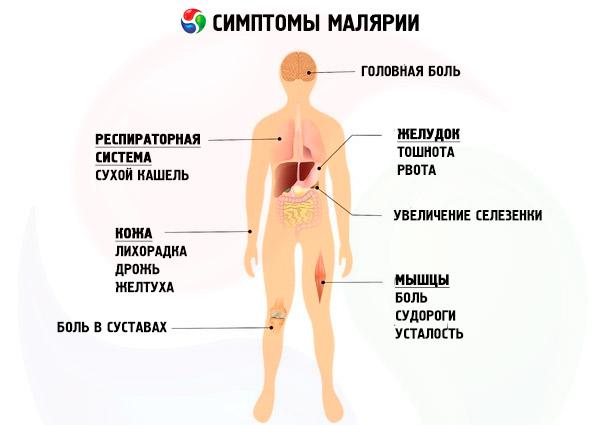
Συμπτώματα ελονοσίας
Στο αίμα, το πλασμώδιο της ελονοσίας στερεώνεται στα ερυθροκύτταρα.Υπάρχουν 4 μορφές ελονοσίας που προκαλούνται από διάφορα είδηπαθογόνα: τριήμερη, τετραήμερη, τροπική και η λεγόμενη ελονοσία ωοειδούς. Κάθε μορφή της νόσου έχει τα δικά της χαρακτηριστικά, αλλά όλα χαρακτηρίζονται από γενικά συμπτώματα: κρίσεις πυρετού, μεγέθυνσης σπλήνας και αναιμίας.
Η ελονοσία είναι μια πολυκυκλική λοίμωξη, υπάρχουν 4 περίοδοι κατά τη διάρκεια της πορείας της:
- επώαση (πρωτοπαθής λανθάνουσα);
- περίοδος πρωτογενών οξειών εκδηλώσεων.
- λανθάνουσα δευτερογενής?
- περίοδος υποτροπής.
Η διάρκεια της περιόδου επώασης εξαρτάται άμεσα από τον τύπο του παθογόνου. Στο τέλος του, εμφανίζονται τα λεγόμενα συμπτώματα - προάγγελοι της νόσου: πονοκέφαλος, ρίγη, μυϊκός πόνος.
Η οξεία περίοδος χαρακτηρίζεται από επαναλαμβανόμενες κρίσεις πυρετού. Κατά τη διάρκεια μιας επίθεσης, υπάρχει μια σαφής αλλαγή στα στάδια του ρίγους, του πυρετού και της εφίδρωσης. Κατά τη διάρκεια του ρίγους, που μπορεί να διαρκέσει από μισή ώρα έως και 3 ώρες, η θερμοκρασία του σώματος αυξάνεται, αλλά ο ασθενής δεν μπορεί να ζεσταθεί με κανέναν τρόπο και παρατηρείται κυάνωση των άκρων. Ο σφυγμός επιταχύνεται, η αρτηριακή πίεση αυξάνεται και η αναπνοή γίνεται ρηχή.
Η περίοδος του ρίγους τελειώνει και αρχίζει μια εμπύρετη περίοδος, ο ασθενής ζεσταίνεται και η θερμοκρασία του σώματος μπορεί να ανέλθει στους 40–41 C. Το πρόσωπο του ασθενούς κοκκινίζει, γίνεται ξηρό και ζεστό, σημειώνεται ψυχοσυναισθηματική διέγερση, άγχος και σύγχυση. Οι ασθενείς παραπονιούνται για πονοκεφάλους και μερικές φορές έχουν σπασμούς.
Προς το τέλος της περιόδου του πυρετού, η θερμοκρασία του σώματος πέφτει πολύ γρήγορα, η οποία συνοδεύεται από άφθονη (πολύ άφθονη) εφίδρωση. Ο ασθενής ηρεμεί γρήγορα και αποκοιμιέται. Ακολουθεί μια περίοδος απυρεξίας, κατά την οποία ο ασθενής με ελονοσία θα διατηρεί φυσιολογική θερμοκρασία σώματος και ικανοποιητική υγεία. Αλλά οι επιθέσεις θα επαναληφθούν με μια ορισμένη κυκλικότητα, η οποία εξαρτάται από τον τύπο του παθογόνου.
Κατά τη διάρκεια των προσβολών, οι ασθενείς εμφανίζουν διόγκωση της σπλήνας και του ήπατος και την ανάπτυξη αναιμίας. Η ελονοσία επηρεάζει σχεδόν όλα τα συστήματα του σώματος. Οι πιο σοβαρές βλάβες παρατηρούνται στο καρδιαγγειακό (καρδιακή δυστροφία), στο νευρικό (νευρίτιδα, ημικρανία), στο ουρογεννητικό (νεφρίτιδα) και στο αιμοποιητικό σύστημα.
Τυπικά, κάθε ασθενής έχει 10–12 οξείες προσβολές, μετά την οποία η μόλυνση υποχωρεί και ξεκινά μια δευτερογενής λανθάνουσα περίοδος ελονοσίας.
Εάν η θεραπεία είναι αναποτελεσματική ή λανθασμένη, οι υποτροπές της νόσου εμφανίζονται μετά από μερικές εβδομάδες ή μήνες.
Χαρακτηριστικά των τύπων ελονοσίας ανάλογα με τον τύπο του παθογόνου:
- Τριήμερη ελονοσία. Η περίοδος επώασης μπορεί να διαρκέσει από 10 ημέρες έως 12 μήνες. Η πρόδρομη περίοδος έχει συνήθως γενικά συμπτώματα. Η ασθένεια ξεκινά οξεία. Την πρώτη εβδομάδα, ο πυρετός είναι ακανόνιστος και στη συνέχεια δημιουργείται πυρετός, στον οποίο οι κρίσεις επαναλαμβάνονται κάθε δεύτερη μέρα. Οι επιθέσεις συμβαίνουν συνήθως το πρώτο μισό της ημέρας, υπάρχει σαφής αλλαγή στα στάδια του ρίγους, του πυρετού και της εφίδρωσης. Μετά από 2-3 προσβολές, ο σπλήνας μεγεθύνεται αισθητά και αναπτύσσεται αναιμία στις 2 εβδομάδες της νόσου.
- Η ελονοσία των ωοειδών στις εκδηλώσεις της μοιάζει πολύ με την ελονοσία τριών ημερών, αλλά η ασθένεια είναι πιο ήπια. Η ελάχιστη περίοδος επώασης διαρκεί 11 ημέρες. Οι κρίσεις πυρετού εμφανίζονται συχνότερα το βράδυ.
- Η τεταρτοταγής ελονοσία θεωρείται μια καλοήθης μορφή ελονοσίας. Η διάρκεια της περιόδου επώασης συνήθως δεν υπερβαίνει τις 42 ημέρες (τουλάχιστον 25 ημέρες) και οι κρίσεις πυρετού σαφώς εναλλάσσονται μετά από 2 ημέρες. Η διόγκωση του σπλήνα και η αναιμία είναι σπάνια.
- Η τροπική ελονοσία χαρακτηρίζεται από μια σύντομη περίοδο επώασης (κατά μέσο όρο 7 ημέρες) και την παρουσία μιας τυπικής πρόδρομης περιόδου. Οι ασθενείς με αυτή τη μορφή ελονοσίας συχνά δεν έχουν τα τυπικά συμπτώματα μιας επίθεσης. Η περίοδος των ρίγων μπορεί να είναι ήπια ή να λείπει, η εμπύρετη περίοδος μπορεί να παραταθεί (έως 30-40 ώρες), η θερμοκρασία μειώνεται χωρίς σημαντική εφίδρωση. Οι ασθενείς εμφανίζουν σύγχυση, σπασμούς και αϋπνία. Συχνά παραπονούνται για κοιλιακό άλγος, ναυτία, έμετο και διάρροια.
Θεραπεία της ελονοσίας
 Το εκχύλισμα Artemisia annua είναι αποτελεσματικό στη θεραπεία της ελονοσίας.
Το εκχύλισμα Artemisia annua είναι αποτελεσματικό στη θεραπεία της ελονοσίας. Υπάρχουν λίγες θεραπείες για αυτή τη σοβαρή ασθένεια. Το πιο αξιόπιστο και αποδεδειγμένο φάρμακο για τη θεραπεία της ελονοσίας είναι η κινίνη εδώ και δεκαετίες. Οι γιατροί προσπάθησαν επανειλημμένα να το αντικαταστήσουν με άλλο φάρμακο, αλλά πάντα επέστρεφαν σε αυτό το φάρμακο.
Ένα εκχύλισμα αψιθιάς (Artemisia annua), που περιέχει την ουσία αρτεμισινίνη, είναι ιδιαίτερα αποτελεσματικό στη θεραπεία της ελονοσίας. Δυστυχώς, το φάρμακο δεν χρησιμοποιείται ευρέως λόγω της υψηλής τιμής του.
Πρόληψη της ελονοσίας
- Ρεσεψιόν προληπτικά φάρμακαΤα κεφάλαια αυτά δικαιολογούνται όταν είναι απαραίτητο να επισκεφθείτε περιοχές όπου ο κίνδυνος μόλυνσης από ελονοσία είναι αυξημένος. Για να συνταγογραφήσετε το φάρμακο, πρέπει να συμβουλευτείτε γιατρό. Θα πρέπει να σημειωθεί ότι είναι απαραίτητο να ξεκινήσετε τη λήψη προληπτικών φαρμάκων εκ των προτέρων (1-2 εβδομάδες πριν φύγετε για μια επικίνδυνη περιοχή) και να συνεχίσετε τη λήψη τους για κάποιο χρονικό διάστημα μετά την επιστροφή από μια επικίνδυνη περιοχή.
- Καταστροφή κουνουπιών - φορείς μόλυνσης.
- Χρήση προστατευτικών κουνουπιέρων και απωθητικών.
Με ποιον γιατρό να απευθυνθώ;
Εάν σκοπεύετε να ταξιδέψετε σε περιοχές όπου η ελονοσία είναι συχνή, επικοινωνήστε με έναν ειδικό μολυσματικών ή τροπικών ασθενειών για συμβουλές σχετικά με τον τρόπο πρόληψης της νόσου. Εάν, κατά την επιστροφή στο σπίτι, αρχίσετε να αντιμετωπίζετε κρίσεις πυρετού, χρειάζεστε επίσης τη βοήθεια ενός ειδικού λοιμωξιολογίας. Εάν αναπτυχθούν επιπλοκές, θα παρέχεται βοήθεια από κατάλληλους ειδικούς - καρδιολόγο, νευρολόγο, αιματολόγο, νεφρολόγο.
Η Elena Malysheva στο πρόγραμμα "Live Healthy!" μιλά για την ελονοσία (βλ. από το 36:30 λεπτά.):
Μια ιστορία για την ελονοσία στο πρόγραμμα "Πρωί με την επαρχία":